Лепра
Лепра или губа (од гр. λέπι, рибље крљушти) хронична је инфективна болест позната од античког доба. Позната је и као Хансенова болест (HD). Изазива је бактерија Mycobacterium leprae или Mycobacterium lepromatosis,[4][9] која се данас може успешно лечити антибиотицима. Симптоми лепре разликују се у великој мери од пацијента до пацијента. Главни симптом је одумирање нерава, оштећења респираторног тракта, коже и очију,[4] као и промене на крвним судовима услед згушњавања крви. Оболели губе осећај за хладно, топло и бол. Последица овога је да се оболели често повређују и инфицирају, а да не осећају потребу за лечењем, што доводи до тешких инфекција, инвалидитета или смрти.[3] Код заражених особа могу се јавити и слабост мишића и слабљење вида.[3] Симптоми се могу приметити након прве године, али код неких се симптоми јављају и до двадесет година касније. [4] Лепра не убија директно, већ је морбидитет последица ових секундарних инфекција. Варијанте лепре су: неиздиференцирана лепра, туберкулоидна лепра, лепроматозна лепра, и гранични случајеви.
| Лепра | |
|---|---|
| Синоними | Губа, Хансенова болест (HD)[1][2] |
 | |
| Осип на грудима и стомаку због губе | |
| Специјалности | Инфективна болест |
| Симптоми | Смањена способност осећаја бола[3] |
| Узроци | Mycobacterium leprae или Mycobacterium lepromatosis[4][5] |
| Фактори ризика | Блиски контакт са случајем губе, животом у сиромаштву[3][6][7] |
| Лечење | Терапија са више лекова[4] |
| Лекови | Рифампицин, дапсон, клофазимин[3] |
| Фреквенција | 209.000 (2018)[8] |
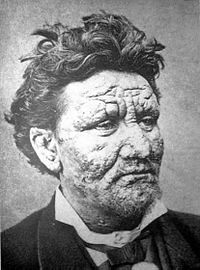

Губа се шири међу људима, мада је за то неопходан опсежан контакт.[3][10] Око 95% људи који се заразе са M. leprae не развију болест.[11] Сматра се да се ширење јавља кашљем или контактом са течношћу из носа особе заражене губом.[10][11] Генетски фактори и имунска функција играју улогу у томе колико лако особа може да заради болест.[11][12] Губа се не шири током трудноће на нерођено дете или сексуалним контактом.[10] Губа се чешће јавља међу људима који живе у сиромаштву.[3] Постоје две главне врсте болести - пауцибациларна и мултибациларна, које се разликују по броју присутних бактерија.[3] Особа са пауцибациларном болешћу има пет или мање слабо пигментираних утрнулих мрља коже, док особа са мултибациларном болешћу има више од пет кожних мрља.[3] Дијагноза се потврђује проналажењем киселински постојаних бацила у биопсији коже.[3]
Губа се лечи терапијом више лекова.[4] Лечење пауцибациларне губе врши се лековима дапсоном, рифампицином и клофазимином током шест месеци.[11] Лечење мултибациларне губе користи исте лекове током 12 месеци.[11] Такође се могу користити бројни други антибиотици.[3] Светска здравствена организација ове третмане пружа бесплатно.[4] Особе са губом могу да живе са породицом, да иду у школу и раде.[13] У 2018. години забележено је 209.000 случајева губе глобално, у поређењу са 5,2 милиона током 1980-их.[8][14][15] Број нових случајева у 2016. години износио је 216.000.[4] Већина нових случајева јавља се у 14 земаља, а на Индију отпада више од половине.[3][4] У 20 година од 1994. до 2014. године, 16 милиона људи широм света било је излечено од губе.[4] У Сједињеним Државама се пријави око 200 случајева годишње.[16]
Губа погађа човечанство већ хиљадама година.[3] Име болест води порекло од стгрч. λέπρᾱ (léprā), од стгрч. λεπῐ́ς (lepís; „љуске“), док појам „Хансенова болест“ потиче од норвешког лекара Герхарда Армауера Хансена.[3] Губа је у историји била повезана са социјалном стигмом, која и даље представља препреку самопријављивању и раном лечењу.[4] Одвајање људи погођених губом и њихово смештање у колоније губаваца, још увек се дешава у неким областима Индије,[17] Кине,[18] Африке[19] и Тајланда.[20] Већина колонија се затворила, јер губа није врло заразна.[19] Неки реч „губавац“ сматрају увредљивом и препоручују фразу „особа погођена губом“.[21] Губа је класификована као занемарена тропска болест.[22] Светски дан губе покренут је 1954. године како би се скренула пажња на оне који су погођени губом.[23]
Знаци и симптоми уреди
Уобичајени симптоми присутни у различитим врстама губе укључују цурење из носа; суви скалп; проблеме са очима; лезије коже; слабост мишића; црвенкаста кожа; глатко, сјајно, дифузно задебљање коже лица, ува и шаке; губитак осећаја на прстима руку и стопала; задебљање периферних живаца; равни нос услед уништавања носне хрскавице; и промене у фонацији и другим аспектима говорне продукције.[24][25] Поред тога, може доћи до атрофије тестиса и импотенције.[26]
Губа може на различите начине утицати на људе.[11] Просечни период инкубације је 5 година.[4] Људи могу почети да примећују симптоме у првој години или до 20 година након инфекције.[4] Први уочљиви знак губе је често настанак бледих или ружичастих делова коже који могу бити неосетљиви на температуру или бол.[27] Делове обојене коже понекад прате или претходе нервни проблеми, укључујући утрнулост или осетљивост руку или стопала.[27][28] Секундарне инфекције (додатне бактеријске или вирусне инфекције) могу резултирати губитком ткива, због чега се прсти на рукама и ногама скраћују и деформишу, јер се хрскавица апсорбује у тело.[29][30] Имунски одговор особе разликује се у зависности од облика губе.[31]
Отприлике 30% људи погођених губом доживи оштећење нерва.[32] Нането оштећење нерва је реверзибилно ако се лечи рано, али постаје трајно када се одговарајући третман одложи за неколико месеци. Оштећење живаца може проузроковати губитак мишићне функције, што доводи до парализе. Такође може довести до абнормалности сензација или утрнулости, што може довести до додатних инфекција, улцерација и деформација зглобова.[32]
-
Пауцибациларна губа (ПБ): Бледе мрље на кожи са губитком осећаја
-
Лезије коже на бутини особе са лепром
-
Руке деформисане од губе
Референце уреди
- ^ Worobec, SM (2008). „Treatment of leprosy/Hansen's disease in the early 21st century.”. Dermatologic Therapy. 22 (6): 518—37. PMID 19889136. S2CID 42203681. doi:10.1111/j.1529-8019.2009.01274.x.
- ^ „Definition of leprosy”. The Free Dictionary. Приступљено 2015-01-25.
- ^ а б в г д ђ е ж з и ј к л љ Suzuki K, Akama T, Kawashima A, Yoshihara A, Yotsu RR, Ishii N (фебруар 2012). „Current status of leprosy: epidemiology, basic science and clinical perspectives.”. The Journal of Dermatology. 39 (2): 121—9. PMID 21973237. S2CID 40027505. doi:10.1111/j.1346-8138.2011.01370.x.
- ^ а б в г д ђ е ж з и ј к л „Leprosy Fact sheet N°101”. World Health Organization. јануар 2014. Архивирано из оригинала 2013-12-12. г.
- ^ Bhattacharya S, Vijayalakshmi N, Parija SC (1. 10. 2002). „Uncultivable bacteria: Implications and recent trends towards identification”. Indian Journal of Medical Microbiology. 20 (4): 174—7. PMID 17657065. Архивирано из оригинала 27. 9. 2007. г. Приступљено 20. 8. 2007.
- ^ Lockwood DN, Lambert SM (јануар 2011). „Human immunodeficiency virus and leprosy: an update.”. Dermatologic Clinics. 29 (1): 125—8. PMID 21095536. doi:10.1016/j.det.2010.08.016.
- ^ admin (2016-02-11). „Epidemiology of Leprosy”. International Textbook of Leprosy. Приступљено 2019-07-30.
- ^ а б „Leprosy”. www.who.int (на језику: енглески). Приступљено 10. 2. 2020.
- ^ Sotiriou, MC; Stryjewska, BM; Hill, C (7. 9. 2016). „Two Cases of Leprosy in Siblings Caused by Mycobacterium lepromatosis and Review of the Literature.”. The American Journal of Tropical Medicine and Hygiene. 95 (3): 522—7. PMC 5014252 . PMID 27402522. doi:10.4269/ajtmh.16-0076.
- ^ а б в „Hansen's Disease (Leprosy) Transmission”. cdc.gov. 29. 4. 2013. Архивирано из оригинала 13. 3. 2015. г. Приступљено 28. 2. 2015.
- ^ а б в г д ђ Guidelines for the Diagnosis, Treatment and Prevention of Leprosy. https://apps.who.int/iris/bitstream/handle/10665/274127/9789290226383-eng.pdf?ua=1: World Health Organization. 2018. стр. xiii. ISBN 978-92-9022-638-3.
- ^ Montoya, D; Modlin, RL (2010). „Learning from leprosy: insight into the human innate immune response.”. Advances in Immunology. 105: 1—24. ISBN 9780123813022. PMID 20510728. doi:10.1016/S0065-2776(10)05001-7.
- ^ CDC (2018-01-26). „World Leprosy Day”. Centers for Disease Control and Prevention. Приступљено 2019-07-04.
- ^ „Global leprosy situation, 2012”. Wkly. Epidemiol. Rec. 87 (34): 317—28. август 2012. PMID 22919737.
- ^ Rodrigues LC; Lockwood DNj (јун 2011). „Leprosy now: epidemiology, progress, challenges, and research gaps.”. The Lancet Infectious Diseases. 11 (6): 464—70. PMID 21616456. doi:10.1016/S1473-3099(11)70006-8.
- ^ „Hansen's Disease Data & Statistics”. Health Resources and Services Administration. Архивирано из оригинала 4. 1. 2015. г. Приступљено 12. 1. 2015.
- ^ Walsh F (2007-03-31). „The hidden suffering of India's lepers”. BBC News. Архивирано из оригинала 2007-05-29. г.
- ^ Lyn TE (2006-09-13). „Ignorance breeds leper colonies in China”. Independat News & Media. Архивирано из оригинала 2010-04-08. г. Приступљено 2010-01-31.
- ^ а б Byrne, Joseph P. (2008). Encyclopedia of pestilence, pandemics, and plagues . Westport, Conn.[u.a.]: Greenwood Press. стр. 351. ISBN 978-0-313-34102-1.
- ^ Pisuthipan, Arusa (6. 7. 2020). „Forgotten victims of the virus”. Bangkok Post. Приступљено 6. 7. 2020.
- ^ editors, Enrico Nunzi, Cesare Massone (2012). Leprosy a practical guide. Milan: Springer. стр. 326. ISBN 978-88-470-2376-5. Архивирано из оригинала 2017-09-08. г.
- ^ „Neglected Tropical Diseases”. cdc.gov. 6. 6. 2011. Архивирано из оригинала 4. 12. 2014. г. Приступљено 28. 11. 2014.
- ^ McMenamin, Dorothy (2011). Leprosy and stigma in the South Pacific: a region-by-region history with first person accounts. Jefferson, N.C.: McFarland. стр. 17. ISBN 978-0-7864-6323-7. Архивирано из оригинала 2016-05-19. г.
- ^ „Signs and Symptoms | Hansen's Disease (Leprosy) | CDC”. www.cdc.gov. 2018-10-22. Приступљено 2019-07-22.
- ^ „Leprosy Specific Orofacial Aspects”. ResearchGate. Приступљено 2019-07-22.
- ^ admin (2016-02-11). „Pathogenesis and Pathology of Leprosy”. International Textbook of Leprosy. Приступљено 2019-07-22.
- ^ а б WHO Expert Committee on Leprosy - Eight report (PDF). World Health Organization. 2012. стр. 11—12. ISBN 9789241209687. Приступљено 9. 5. 2018.
- ^ Talhari C, Talhari S, Penna GO (2015). „Clinical aspects of leprosy”. Clinics in Dermatology. 33 (1): 26—37. PMID 25432808. doi:10.1016/j.clindermatol.2014.07.002.
- ^ Kulkarni GS (2008). Textbook of Orthopedics and Trauma (2nd изд.). Jaypee Brothers Publishers. стр. 779. ISBN 978-81-8448-242-3.
- ^ „Q and A about leprosy”. American Leprosy Missions. Архивирано из оригинала 2012-10-04. г. Приступљено 2011-01-22. „Do fingers and toes fall off when someone gets leprosy? No. The bacillus attacks nerve endings and destroys the body's ability to feel pain and injury. Without feeling pain, people injure themselves on fire, thorns, rocks, even hot coffee cups. Injuries become infected and result in tissue loss. Fingers and toes become shortened and deformed as the cartilage is absorbed into the body.”
- ^ de Sousa, Jorge Rodrigues; Sotto, Mirian Nacagami; Simões Quaresma, Juarez Antonio (2017). „Leprosy As a Complex Infection: Breakdown of the Th1 and Th2 Immune Paradigm in the Immunopathogenesis of the Disease”. Frontiers in Immunology. 8: 1635. ISSN 1664-3224. PMC 5712391 . PMID 29234318. doi:10.3389/fimmu.2017.01635.
- ^ а б Reinar, Liv Merete; Forsetlund, Louise; Lehman, Linda Faye; Brurberg, Kjetil G (2019-07-31). Cochrane Skin Group, ур. „Interventions for ulceration and other skin changes caused by nerve damage in leprosy”. Cochrane Database of Systematic Reviews (на језику: енглески). 7: CD012235. PMC 6699662 . PMID 31425632. doi:10.1002/14651858.CD012235.pub2.
Литература уреди
- Pam Fessler (2020). Carville's Cure: Leprosy, Stigma, and the Fight for Justice. Liveright. ISBN 978-1631495038.
Спољашње везе уреди
| Класификација | |
|---|---|
| Спољашњи ресурси |
| Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |