Psorijaza
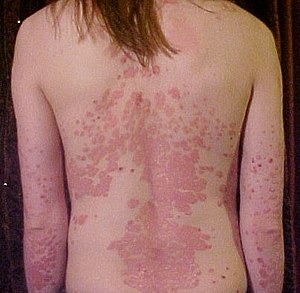
Psorijaza, (lat. рsoriasis od grč. ψωρίασις — „svrab, šuga”) hronična je neizlečiva, nezarazna, multifaktorijalna, inflamatorna bolest koje se karakteriše hiperproliferacijom keratinocita u epidermisu kože, i povećanim umnožavanjem epidermalnih ćelija.[1] Ovu kožnu bolest karakteriše pojava specifičnih mrlja ružičaste boje, prekrivenih belim ljuskicama, primarno lokalizovanih na trupu, laktovima, kolenima i temenu. Promene se mogu javiti i u vidu malih tačkica razasutih po koži ili u obliku crvenila kože najčešće lokalizovanog u pazušnoj jami, na ženskim polnim organima, preponama, penisu, šakama, stopalima i noktima.[2] Bolest se skoro podjednako javlja kod osoba oba pola u bilo kom uzrastu, značajno češće kod mlađih osoba do 25. godine života.
| Psorijaza | |
|---|---|
| Latinski | Psoriasis, Psoriasis vulgaris |
 | |
| Klasifikacija i spoljašnji resursi | |
| Specijalnost | Dermatologija Imunologija |
Uzrok nastanka psorijaze nije poznat, mada postoje brojne pretpostavke o etiološkim faktorima njenog postanka i razvoja, među kojima su najznačajniji: životna sredina, genetski i imunološki faktori.[3]
Od psorijaze na globalnom nivou pati 2—3% populacije. ili 1% svih bolesnika sa kožnim bolestima.[4] Kod oko 30% bolesnika sa psorijazom mogu se javiti i zapaljenjske promene na noktima i zglobovima, i to prvo na distalnim zglobovima prstiju a potom i na lakatnom i kolenom zglobu, sa teškim artritičnim i degenerativnim promenama i luksacijom (iščašenjem) zgloba, pa se ovaj oblik psorijaze svrstava i u reumatične bolesti.[5]
Prema kliničkoj slici, ili izgledu kožnih mrlja, razlikuje se veći broj oblika psorijaze, među kojima dominiraju: tačkasti oblik psorijaze (lat. psoriasis guttata), oblik veličine nokta (lat. psoriasis nummularis) oblik veličine plaka (lat. psoriasis discoides), veliki oblik psorijaze u vidu geografske karte (lat. psoriasis geographica), prstenasti oblik psorijaze (lat. psoriasis anularis and orbicularis), čije se prstenaste formacije međusobno spajaju i stvaraju fenomen brisanja i formiranja lučnih segmenata sličnih vijugama mozga (lat. psoriasis gyrata). U toku jače eksudacije kože mogu nastati i slojevito građene kraste poput ostriga (lat. psoriasis rupiosa seu ostriacae).
Epidemiologija uredi
- Morbiditet/mortalitet
Na globalnom nivou, učestalost psorijaze je oko 2-3% i različito varira od zemlje do zemlje. Prema podacima Nacionalnog instituta za zdravlje (NIH), SAD, oko 2,2% amerikanaca boluje od psorijaze. Studija sprovedena među 26.000 južnoameričkih Indijancima nije otkrila nijedan slučaj psorijaze, dok je studija sprovedena na Farskim ostrvima, utvrdila učestalost psorijaze od 2,8%. Na morbiditet psorijaze značajno utiču klimatski uslovi života i genetsko nasleđa stanovništva.
- Životna dob
Psorijaza može početi u bilo kom uzrastu. Oko 10-15% novih slučajeva godišnje javlja se kod dece mlađe od 10 godina. Prosečna starost bolesnika na početku bolesti je 28 godina.
- Pol
Iako se psorijaza podjednako javlja kod žena i muškaraca, zadnja istraživanja pokazuju da ona nešto više preovladava među ženama nego među muškarcima.
- Rasne razlike
Na rasne razlike psorijaze ukazuju sprovedena istraživanja u tropskim predelima i među tamnoputim osoba. Prevalenca psorijaze kod hispano amerikanaca je 1,3% u poređenju sa 2,5% kod osoba bele rase.[6]
Etiopatogeneza uredi
I pored višegodišnjih istraživanja specifični uzrok psorijaze u celosti nije poznat. Pretpostavlja se da bolest najverovatnije nastaje uzajamnim dejstvom naslednih (genetskih) faktora i različitih faktora sredine, kojima je okružen bolesnik u toku života.
Na osnovu starosti bolesnika postoje dva oblika vulgarne psorijaze:
| Tip 1 | Nasledni oblik psorijaze, koja počinje u mlađoj životnoj dobi (pre 40. godine starosti). Ovaj tip bolesti je dugotrajniji i teži nego tip 2. |
| Tip 2 | Stečeni (nenasledni) oblik psorijaze, koji se javlja sporadično u kasnijoj životnoj dobi (nakon 40. godine starosti). |
Nasledni (genetski) faktori uredi
Genetska istraživanja kod bolesnika sa psorijazom, utvrdila su da su genetski lokusi najverovatnije odgovorni za nastanak psorijaze. Nasleđivanje psorijaze je poligensko, jer nastaje kombinovanim dejstvom više gena smeštenih na različitim hromozomima. Među njima, ključnu ulogu imaju geni smešteni na kraćem kraku 6. hromozoma čija osnovna uloga je regulacija imunog odgovora. Imunološki faktori i ćelije koje učestvuju u imunološkom odgovoru (kao što su T-limfociti) pokretači su zapaljenjskog procesa u psorijazi, jer svojom aktivnošću stimulišu keratinocite, ćelije površinskog sloja kože, da se i 4-6 puta ubrzanije dele i rastu u odnosu na zdravu kožu.
Istraživanjima je takođe utvrđeno da je rizik za pojavu psorijaze mnogo veći u porodicama sa prevalencom od 14% kod osoba koje imaju roditelje brata ili sestru sa psorijazom, u odnosu na prevalencu od 3% kod osoba sa negativnom porodičnom anamnezom. U slučaju da oba roditelja boluju, rizik da dete oboli od psorijaze se procenjuje na oko 50%.[7] U 48% dece sa dijagnozom psorijaze utvrđena je pozitivna porodična anamneza za psorijazu.[8]
Genetičari svrstavaju psorijazu u grupu genetski „kompleksnih” bolesti, među koje se ubrajaju bolesti kao što su šećerna bolest tip dva ili reumatoidni artritis. Do sada je utvrđeno 9 različitih lokusa pod nazivom PSORS 1-9 koji su povezani sa nastankom psorijaze.[9][10] Prvi otkriveni lokus, tzv. PSORS 1, na hromozomu 6p21.3 jedini je lokus koji je istraživanjima identifikovan u brojnim genetskim studijama u porodicama sa psorijazom.[10] Rani početak psorijaze povezan je s prisustvom HLA-Cw6 alela.[11]
Neki genski lokusi povezani sa nastankom psorijaze, isti su kao i oni kod bolesnika sa Kronovom bolešću, ili ulceroznim kolitisom.[12] Neke autoimune bolesti češće se javljaju kod pacijenata sa psorijazom, uključujući i kožne bolesti kao što je vitiligo.[13][14] U odraslih pacijenata opisana je češća pojavnost autoimunog tiroiditisa naročito u onih s psorijaznim artritisom, ali ova povezanost za sada nije otkrivena kod dece.[15]
Spoljašnji i unutrašnji faktori uredi
I pored toga što je genetska podloga u nastanku psorijaze nesumnjiva, i brojni drugi faktori imaju značajnu ulogu u ispoljavanju i egzacerbacijama bolesti. Kod genetski podložnih osoba, za pojavu psorijaze potrebni su i različiti spoljni faktori (trauma, bakterijske i virusne infekcije) ili unutrašnji (stres, trudnoća, endokrini ili metabolički poremećaji) koji pokreću prvi nastup bolesti ili svako sledeće pogoršanje. Kod dece su kao brojni okidači bolesti prepoznati: infekcije, trauma, lekovi, stres…
- Trauma (povreda)
Pojava psorijatičnih lezija na mestima povređene kože naziva se izomorfni odgovor ili fenomenom. Bilo koji oblik traume uključujući hemijsko oštećenje ili hirurški zahvat, opekotine, može dovesti do egzacerbacije psorijaze.
- Infekcija
U 21,3% bolesnika infekcije gornjih disajnih puteva je najčešći uzrok početka i egzacerbacija psorijaze u dece, sa utvrđenim pozitivnim kulturama β-hemolitičkog streptokoka grupe A. U oko 66% dece s kapljičnom psorijazom dijagnostikom je otkriveno prisustvo piogenih streptokoka kao okidača pojave kožnih lezija. Smatra se da se radi o specifičnom odgovoru prijemčivog domaćina zbog unakrsne reaktivnosti keratinocita sa streptokoknim antigenima.[16]
Kod dece osim faringitisa uzrokovanog streptokokom kao okidački mehanizam identifikovana je infekcija perianalne regije uzrokovan ovom bakterijom.[17][18] Infekcije sa virusom humane imunodeficijencije mogu indukovati ili dovesti do egzacerbacije psorijaze, iako ne postoji statistički značajna razlika u prevalenciji psorijaze između HIV-pozitivnih i HIV-negativnih osoba.[19][20] Osim pomenutih i druge infekcije kao što su stafilokokus aureus i HPV mogu se povezati sa nastankom psorijaze.[21]
- Psihiči stres
Psihički stres vrlo često prethodi prvom nastupu psorijaze, i u 30-40% bolesnika može da uzrokuje pogoršanje kliničkog toka bolesti.
- Klimatski faktori
Sunčeva svetlost poboljšava kliničku sliku psorijaze kod većine pacijenata. Tako leti kod većine bolesnika dolazi do povlačenja psorijatičnih promena na koži.
- Ostalo
Pojedine navike poput pušenja, alkohola, nepravilne ishrane takođe pogoršavaju tok psorijaze.
Patohistologija uredi
Klinička slika uredi
Najizraženiji znaci i simptomi psorijaze su:
- Pogoršanje dugotrajne eritematozna perutave promene na koži
- Nagli početak sa pojavom po koži brojnih malih područja sa znacima crvenila i perutanja
- Skorašnja streptokokna infekcija grla, virusne infekcije, imunizacija, upotreba antimalaričnih lekova, ili trauma, koje su prethodile promenama na koži.
- Bol (najčešće kod eritrodermnog oblika psorijaze i u nekim slučajevima povrede plaka ili u zglobovima kod bolesnika pogođenog psorijatičnim artritisom).
- Svrab (posebno ukod eruptivne, i gutativne psorijaze).
- Bolesnih je afebrilan (osim kod pustulozne ili eritrodermne psorijaze, u kojoj pacijent može imati visoku temperaturu).
- Disrofične promene noktiju
- Dugotrajni osip sa skorašnjim difuznim bolom
- Bol u zglobovima, bez ikakvih vidljivih promena na koži
- Konjuktivitis ili blefaritis
Psorijaza najčešće ima hronični tok sa periodima remisije (koji nastaju nakon terapije ili spontano) i remisijama (periodima obnavljanja) bolesti. Dužina remisije je nepredvidljiva i može trajati od nekoliko meseci do nekoliko godina.
Dijagnoza uredi
Dijagnoza kožnog oblika psorijaze obično je jednostavna i zasniva se na kliničkoj slici. Najčešći oblik prezentacije je hronični psorijazni plak (lat. Psoriasis in placibus ili (lat. psoriasis vulgaris), koja se karakteriše dobro ograničenim svetlocrvenim plakovima koji su pokriveni srebrnobelim ljuspicama na površini. Mehaničko skidanje ljuski (trljanjem površine lezije sa špatulom) rezultuje sitnim, tačkastim krvarenjem tzv. Auspitz karakter. Kod dece lezije su obično manjeg prečnika, manje zadebljane, a ljuske su tanje. Osim toga, u dece je češće prisutan svrab nego kod odraslih pacijenata sa psorijazom. Ove promene mogu da se jave na bilo kom delu tela, često simetrično, a posebno na glavi i udovima.[22]
Kapljičasti oblik psorijaze opisuje se kao brzi razvoj više malih psorijaznih papule preko širokih oblasti tela, drugi po učestalosti u dece. Ovaj oblik bolesti započinje erupcijom lezija veličine od 2—3 mm do 1 cm u prečniku. Promene su okruglog ili ovalnog oblika sa karakterističnim srebrnim ljuskama na površini. Uglavnom su simetrično i najgušće distribuirane na trupu te proksimalnim delovima ekstremiteta.
Promene nisu retke ni na koži glave, licu i ušicama, dok je pojava na dlanovima i tabanima neuobičajena. Često prethodi infekcija grla uzrokovana β-hemolitičkim streptokokom grupe A, a opisani su i slučajevi pojave bolesti nakon perianalne streptokokne infekcije. Zbog navedenog je nužno uzeti bris ždrela te u pojedinim slučajevima i perianalne regije. Kapljičasti oblik psorijaze najčešće spontano regradira nakon 3-4 meseca, no može perzistirati i godinu dana. Nakon pojave ovog oblika psorijaze, u većine bolesnika, nakon 3-5 godina nastane recidiv.
Generalizovana pustularna psorijaza, je retka, i karakteriše razvojem višestrukih sterilnih nefolikularnih bubuljica unutar psorijaznog plaka, ili na crveno prebojenoj koži. Ona se može razviti kao akutno oboljenje i tada je najčešće praćena groznicom i povišenom temperaturom tela.
Diferencijalna dijagnoza uredi
| Dijagnoze u razmatranju | Diferencijalna dijagnoza |
|---|---|
|
|
Terapija uredi
Trenutno ne postoji trajan lek za lečenje psorijaze. Međutim postoje mnoge vrste tretmana koje pomažu u kontrolisanju same bolesti i ublažavanju tegoba. Psorijaza se teško leči zbog njene obnovljivosti odnosno relapsa, odnosno perioda u kojima bolest miruje i perioda u kojima se ona iznova javlja.
Iako ne postoji specifičan lek za uspešno lečenje, svrha terapije psorijaze je da uspori brz rast ćelija kože i smanji njenu iritaciju i upalu. Koja vrsta terapija će se propisati zavisi od tipa psorijaze, njene lokalizacije na telu, intenziteta promena, starosti i opšteg zdravstvenog stanja pacijenta.
Prema preporukama iz 2013. datim u Međunarodnom konsenzusu za optimalno lečenje psorijaze kod bolesnika u zemljama u tranziciji, sa umereno do ozbiljnim psorijatičnim plakom preporučena je primena metotreksats i ciklosporin, bioloških agenasa i kombinovane terapije.[1]
Smernice AAD (Američkog dermatološkog udruženja) preporučuju terapiju sa metotreksatom, ciklosporinom, i acitretinom, uzimajući pri tome u obzir moguće kontraindikaciji i interakcije ovih lekova.
Medikamentozna terapija uredi
Način lečenja određuje lekar iz velikog izbora metoda i lekova koji se primenjuju za sistemsko lečenje i lokalno nanošenje na psorijazom zahvaćen deo kože.
- Kalcipotriol
Kalcipotriol (Calcipotriene) je lek na bazi vitamina D3, koji usporava rast ćelija kože. Koristi se za lečenje lakšeg ili srednje teškog oblika psorijaze. Podesniji je za terapiju u odnosu na druge lekove koji izazivaju sporedne efekte kao što su istanjivanje koža i pojava fleka na koži. Mada i on kod nekih bolesnika može izazvati iritaciju kože i svrab. Ne treba ga koristi na koži lica u ustima i mestima koja se nalaze ispod nabora kože i unutar vagine. Nanosi se dva puta dnevno, a nakon aplikacije treba oprati ruke posle upotrebe, osim ako se koristiti za lečenje promena na rukama. Lek se proizvodi u obliku kreme, pene ili losiona za kosmati deo glave.
- Kortikosteroidi
Kortikostereoidi u obliku krema, gelova, pena, losiona i rastvora, koristi se kod srednje teškog ili teškog oblika psorijaze. Kod malih, debelih, lokalizovanih ili tvrdokornih promena, efikasna je lokalna primena kortikosteroida velike jačine sa okluzivnim zavojem ili flastera sa flurandrenolidom koji se primenjuje preko noći, i menja ujutro.
Ukoliko se koriste u dužem vremenskom periodu koža može postati neosetljiva na određenu vrstu leka. Nepoželjne propratne pojave dugotrajne primene lokalnih kortikosteroida su: atrofija kože, teleangiektazije, strije, transformacija vulgarne psorijaze u pustuloznu. Učestalost ovih propratnih pojava lečenja zavisi od trajanja primene preparata i delova kože na kojima je primenjen. Takođe recidivi nakon prekida lokalne primene kortikosteroida često nastaju brže nego nakon primene drugih preparata.
Kod težih oblika psorijaze pored lokalnih kortikosteroida koriste se i sistemski kortikosteroidi. Međutim kako sistemska primena kortikosteroida može ubrzati pogoršanje ili razvoj pustulozne psorijaze, preporučuje se izbegavanje njihove primene za lečenje bilo kog oblika psorijaze.
| Vrste kortikosteroida | Naziv leka | Oblik leka |
|---|---|---|
| Kortikosteroidi za lokalnu upotrebu |
|
|
| Oftalmološki kortikosteroidi |
|
|
| Kortikosteroidi za intramuskularnu upotrebu |
|
|
- Preparati na bazi salicilne kiseline
Salicilna kiselina u koncentracije 3% do 10% ima keratolitički dejstvo i poboljšava penetraciju drugih lekova npr. kortikosteroida. Nužno je pre primene izabrati odgovarajuću podlogu, najčešće vazelin ako se radi o lezijama na neobrasloj koži, ili ulje ili svinjsku mast za područje vlasišta.
Prilikom upotrebe salicilne kiseline treba voditi računa o mogućnosti njene resorpcije i zato ovaj lek ne treba primenjivati na velikim površinama kože. Zbog mogućnosti resorpcije salicilnu kiselinu treba vrlo oprezno primenjivati kod dece.
- Preparati na bazi ugljenog katrana
Katran je jeftin lek dostupan u obliku losiona, kreme ili pene ima široku upotrebu i spada u grupu najstarijih lekova za lečenja psorijaze. Još se ponegde primenjuje 5 do 10% katran kamenog uglja (pix lithantracis). Velikoj grupi katranskih jedinjenja pripada naftalan tečnosti tamnosmeđe boje, svojstvenog aromatičnog mirisa. Za razliku od drugih nafti ima visoku specifičnu težinu što ga svrstava u tzv. teške nafte. Naftalan ima antioksidativni efekat kojim smanjuje stvaranje ćelija na površini kože (epidermopoezu). Takođe ima i antiinflamatorni efekat.
Tokom ovog tretmana treba imati na umu da koža postaje preosetljiva na sunčevu svetlost. On je posebno koristan za lečenje kosmatih oblasti. Nedavna istraživanja pokazala su da koncentracija katrana od 1% može da bude superiorna u kontroli više koncentričnih lezija. Preparati na bazi katrana mogu biti posebno korisni kada se kombinuje sa kortikosteroidima, pa ovu terapiju treba primeniti sekvencijalno (naizmenično) ili, kada je to moguće, dobijanjem kombinovanog leka mešanjem katrana i kortikosteroida u apoteci.
- Inhibitori kalcineurina (lokalni imunomodulatori)
U ove lekove spadaju takrolimus i pimekrolimus, koji se uspešno primenjuju u lečenju atopijskog dermatitisa, efikasni su i u lečenju psorijaze i danas se smatraju terapijom izbora u lečenju psorijaze lica i predela kožnih pregiba.
- Kalcipotriol
Kalcipotriol je sintetički analog vitamina D3 koji se primenjuje kod blagih i srednje teških oblika psorijaze. Kalcipotriol deluje antiinflamatorno i antiproliferacijski. Takođe reguliše diferencijaciju keratinocita. Kalcipotriol je podesan za lečenje psorijaze kod dece.
Kalcipotriol se upotrebljava kao krema i mast (u koncentraciji 5%), losiona za vlasište (u koncentraciji 5%). Primenjuje se dva puta dnevno premazivanjem obolele površine. Poboljšanje nastaje nakon dve nedelje, a lečenje najčešće traje 8 nedelja. Moguće je primeniti lek i obliku okluzivne tehnike.
- Cignolin
Primena cignolina (antralin, ditranol) indikovana je za lečenje psorijaznih plakova sa jakom infiltracijom žarišta. Lek se pripremljen magistralno u koncentracijama od 0,1% do 4%. U nižim koncentracijama (do 0,5%) cignolin se može na psorijaznim žarištima primeniti kao i drugi lokalni antipsorijatici. U višim koncentracijama (1 do 4%) cignolin se primenjuje metodom premazivanja psorijatičnih žarišta cignolinom, koji na žarištu ostaje 20 minuta do jedan sat. Potom se cignolinska pasta skida uljem. Bolesnik se nakon toga osvetljava rastućim dozama ultravioletnog svetla (lečenje po Ingramu).
Kako tokom primene cignolina može doći do iritacije kože, preporučuje se pažljiva primena isključivo na predeo žarišta. Cignolin uzrokuje obojenost rublja, pa i to treba imati u vidu pri njegovoj upotrebi.
- Metotreksat
Lek koji se najčešće primenjuje uz prethodno određivanje laboratorijskih nalaza krvne slike, bubrežne funkcije i enzima jetre je metotreksat.
- Lokalni retinoidi
Tazaroten, lek iz grupe lokalnih retinoid, primenjuje se u lečenju blažih oblika psorijaze sa zahvaćenošću manje od 20% površine kože. Najvažnija neželjena pojava tazarotena je nadražaj kože koji se može sprečiti kombinovanom terapijom sa lokalnim kortikosteroidima. Primena retinoida kontraindikovana je u trudnoći, ili kod žena koje planiraju trudnoću.
Terpija svetlom (fototerapija) uredi
Solarno ili ultraljubičasto zračenje može biti od pomoći u lečenju psorijaze, kao monoterapija ili u kombinaciji sa lokalnom primenom katrana, kortikosteroida, kalcijpotriola, cignolina (metoda po Ingramu) i retinoida, zbog veće uspešnosti i bržeg terapijskog učinka fototerapije.
Fototerapija se sprovodi u za to posebno konstruisanim kabinama sa instaliranim izvorima koje emituju ultraljubičastu svetlost određenih, talasnih dužina. U lečenju psorijaze danas se primenjuju uglavnom svetlo talasne dužine 311 nanometara (uskospektralna fototerapija), koja ne samo da je najefikasnija, već je i sa najmanjim eritematogenim i kancerogenim dejstvom.[23]
Terapija se može sprovesti obasjavanjem kože celog tela ili samo pojedinih delova tela u zavisnosti od prostranosti psorijaze, uz obaveznu zaštitu očiju tamnim zaštitnim naočarama. Ako psorijatične promene nisu izražene na licu, najbolje je lice u celosti zaštititi, prekrivanjem.
- Fotohemoterapija
Među najrazličitijim oblicima ultraljubičaste svetlosne terapije, od strane Američke agencije za kožne bolesti preporučuje se fotohemoterapija ili PUVA-terapija, kombinovana primena psoralena, fotosenzibilizirajuće materije (fotosenzibilizator) i ultraljubičaste svetlosti (talasne dužine 320—400 nm). Terapija se preporučuje kod težih oblika psorijaze sa jačom infiltracijom žarišta i zahvaćenošću kože više od 30% površine.
Ova terapija se zasniva na istovremenoj primeni psoralena (preparata iz grupe fototoksičnih biljnih jedinjenja). Fotosenzibilizator koji je u ovom slučaju psoralen može se primeniti sistemski (peroralno), ili lokalno u obliku kupke, ili u obliku rastvora. Lečenje se sprovodi tako da bolesnik dvadeset minuta leži u toploj vodi (37 °C) koja sadrži 1 mg/l 8-metoksipsoralena, a potom se odmah nakon kupke obasjava ultravioletnom svetlošću.
Da bi se postigla remisija bolesti potrebna je sprovesti 20-25 seansi terapije, sa kumulativnom dozom ultraljubičaste svetlosti od oko 100 J/cm². Remisija se nadalje može održavati nastavkom PUVA-terapije jednom nedeljno ili jednom u dve nedelje.[24][25][26][27]
Ostala terapija uredi
- Održavanje dobrog opšteg zdravstvenog stanja, je od posebnog značaja kako bi se smanjili rizici od nastanka psorijatičnih promena.
- Održavanje adekvatnog perioda odmora i vežbanja,
- Pravilna i dobro balansirana dijeta i izbegavanje stresa. Stres uzrokovan bolešću može se smanjiti ako pacijenti sa psorijazom uzmu učešće u grupnoj terapiji, u kojoj članovi grupe dele zajednička iskustva i probleme.
- Pravovremeno lečenje infekcije respiratornog trakta ili drugih infekcija.
- Pravilno održavanje higijene kože, kako bi se sprečila sekundarna infekcije. Preporučuju se dnevne kupke ili tuširanje, uz izbegavanje grubog ribanje koje može nadražiti kožu i prouzrokovati izbijanje promena.
- Anksiolitici (diazepam, lorazepam) mogu se primeniti u cilju kupiranja stresa, kao mogućeg provocirajućeg faktora, ili za ublažavanje psorijazom izazvanog anksioznog stanja.
Prognoza uredi
Psorijaza utiče na različite ljude na različite načine. U principu, psorijazni plak je hronično (uporno) stanje sa epizodama pogoršanja koje dolaze i odlaze. Međutim, neke studije su pokazale da, tokom vremena, psorijazni plak može nestati potpuno u nekom trenutku kod oko 1—3% ljudi. Neki od pacijenata dugi niz godina, su bez manifestnih znakova psorijaze, a onda se bolest može ponovo rasplamsati.[28]
Kapljičasta psorijaze obično nestaje u potpunosti posle nekoliko meseci. Ali, nove epizode ovog oblika psorijaze, stvaraju veću nego uobičajeno mogućnost za razvoj hroničnog psorijaznog plaka u kasnijem periodu života.[29]
Parapsorijaza uredi
U ovu grupu dermatoza spadaju kožne promene koje se klinički manifestuju ljuspastim, ružičastim mrljama i drugim promenama donekle sličnim psorijazi i pločastom lišaju (lat. lichen ruber planum).
Види још uredi
Референце uredi
- ^ а б Gary W. Cole. Psoriasis, Psoriasis facts, medicinenet.com
- ^ Psoriasis, Plaque psoriasis. A.D.A.M. Medical Encyclopedia. Last reviewed: October 18, 2013.
- ^ MedicineNet /iStock/ Fitzpatrick's Dermatology in General Medicine Klaus Wolff, Lowell A. Goldsmith, Stephen I. Katz, Barbara A Gilchrest, Amy S. Paller, David J. Leffell Seventh Edition Copyright 2008, 2005, 2001, 1997, 1993 by The McGraw-Hill Companies. All Rights reserved. Pg 169.
- ^ „Патологија: Псоријазе”. Архивирано из оригинала 02. 11. 2013. г. Приступљено 28. 09. 2014.
- ^ Menter, A.; Korman, N. J.; Elmets, C. A.; Feldman, S. R.; Gelfand, J. M.; Gordon, K. B.; Gottlieb, A.; Koo, J. Y.; Lebwohl, M.; Lim, H. W.; Van Voorhees, A. S.; Beutner, K. R.; Bhushan, R.; American Academy Of, Dermatology (2009). „Guidelines of care for the management of psoriasis and psoriatic arthritis. Section 3. Guidelines of care for the management and treatment of psoriasis with topical therapies”. 2009. 60 (4): 643—659. PMID 19217694. doi:10.1016/j.jaad.2008.12.032.
- ^ Gelfand, J. M.; Stern, R. S.; Nijsten, T.; Feldman, S. R.; Thomas, J.; Kist, J.; Rolstad, T.; Margolis, D. J. (2005). „The prevalence of psoriasis in African Americans: Results from a population-based study”. Journal of the American Academy of Dermatology. 52 (1): 23—6. PMID 15627076. doi:10.1016/j.jaad.2004.07.045.
- ^ Traupe, H.; Van Gurp, P. J.; Happle, R.; Boezeman, J.; Van De Kerkhof, P. C. (1992). „Psoriasis vulgaris, fetal growth, and genomic imprinting”. Am J Med Genet. 42 (5): 649—54. PMID 1632432. doi:10.1002/ajmg.1320420504.
- ^ Raychaudhuri, S. P.; Gross, J. (2000). „A comparative study of pediatric onset psoriasis with adult onset psoriasis”. Pediatr Dermatol. 17 (3): 174—8. PMID 10886746. S2CID 1956007. doi:10.1046/j.1525-1470.2000.01746.x..
- ^ Schäfer, T. (2006). „Epidemiology of psoriasis. Review and the German perspective”. Dermatology. 212 (4): 327—37. PMID 16707882. S2CID 22308013. doi:10.1159/000092283..
- ^ а б Pasić, A.; Lipozencić, J.; Ceović, R.; Kostović, K. (2009). „The genetics of psoriasis--selected novelties in 2008”. Acta Dermatovenerol Croat. 17 (3): 176—81. PMID 19818216..
- ^ English Jc, 3rd; Laws, R. A.; Keough, G. C.; Wilde, J. L.; Foley, J. P.; Elston, D. M. (1997). „Dermatoses of the glans penis and prepuce”. J Am Acad Dermatol. 37 (1): 1—11. PMID 9216519. doi:10.1016/S0190-9622(97)70207-X..
- ^ Li Y. Begovich AB. Unraveling the genetics of complex diseases: Susceptibility genes for rheumatoid arthritis and psoriasis. Semin Immunol, (Epub ahead of print) 2009.
- ^ Leitenberger, J. J.; Cayce, R. L.; Haley, R. W.; Adams-Huet, B.; Bergstresser, P. R.; Jacobe, H. T. (2009). „Distinct autoimmune syndromes in morphea: A review of 245 adult and pediatric cases”. Arch Dermatol. 145 (5): 545—50. PMC 2938024 . PMID 19451498. doi:10.1001/archdermatol.2009.79..
- ^ Al-Mutairi, N.; Al-Doukhi, A. (2009). „Familial coexisting and colocalized psoriasis and vitiligo responding to alefacept”. J Cutan Med Surg. 13 (3): 172—5. PMID 19426629. S2CID 11216516. doi:10.2310/7750.2008.08023..
- ^ Gul, U.; Gonul, M.; Kaya, I.; Aslan, E. (2009). „Autoimmune thyroid disorders in patients with psoriasis”. Eur J Dermatol. 19 (3): 221—3. PMID 19251564. doi:10.1684/ejd.2009.0632..
- ^ Pérez-Lorenzo, R.; Zambrano-Zaragoza, J. F.; Saul, A.; Jiménez-Zamudio, L.; Reyes-Maldonado, E.; García-Latorre, E. (1998). „Autoantibodies to autologous skin in guttate and plaque forms of psoriasis and cross-reaction of skin antigens with streptococcal antigens”. Int J Dermatol. 37 (7): 524—31. PMID 9679694. S2CID 19151043. doi:10.1046/j.1365-4362.1998.00512.x..
- ^ Benoit, S.; Hamm, H. (2007). „Childhood psoriasis”. Clin Dermatol. 25 (6): 555—62. PMID 18021892. doi:10.1016/j.clindermatol.2007.08.009..
- ^ Honig, P. J. (1988). „Guttate psoriasis associated with perianal streptococcal disease”. J Pediatr. 113 (6): 1037—9. PMID 3057157. doi:10.1016/S0022-3476(88)80577-8..
- ^ Lazar AP, Roenigk HH. Acquired immunodeficiencysyndrome(AIDS)canexacerbatepsoriasis. J Am Acad Dermatol 1988; 18: 144.
- ^ Skerlev M. Psorijaza i HIV infekcija/AIDS. U: Lipozenčić J, Pašić A, ur. Suvremene spoznaje o psorijazi. Zagreb: Medicinska Naklada. . 2004: 33—5. Недостаје или је празан параметар
|title=(помоћ). - ^ Silverberg, N. B. (2009). „Pediatric psoriasis: An update”. Ther Clin Risk Manag. 5: 849—56. PMC 2773753 . PMID 19898649. doi:10.2147/tcrm.s4908 ..
- ^ Griffiths, Christopher EM; Barker, Jonathan NWN (2007). „Pathogenesis and clinical features of psoriasis”. Lancet. 370 (9583): 263—71. PMID 17658397. S2CID 31304672. doi:10.1016/S0140-6736(07)61128-3..
- ^ Abel EA. Photochemotherapy in Dermatology, Igaku-Shoin, New York 1992.
- ^ Parrish JA, Fitzpatrick TB, Tanenbaum L, Pathak MA. Photochemotherapy of psoriasis with oral methoxsalen and longwave ultraviolet light. N Engl J Med 1974; 291:1207.Morison WL. Phototherapy and Photochemotherapy of Skin Disease, 3rd ed, Taylor and Francis, New York 2005.
- ^ Pathak MA, Fitzpatrick TB. The evolution of photochemotherapy with psoralens and UVA (PUVA): 2000 BC to 1992 AD. J Photochem Photobiol B 1992; 14:3.
- ^ Brickl R, Schmid J, Koss FW. Clinical pharmacology of oral psoralen drugs. Photodermatol 1984; 1:174.
- ^ Roelandts R, Van Boven M, Deheyn T, et al. Dietary influences on 8-MOP plasma levels in PUVA patients with psoriasis. Br J Dermatol 1981; 105:569.
- ^ Psoriasis : Patient.co.uk Архивирано на сајту Wayback Machine (18. decembar 2014)
- ^ Gottlieb AB, Dann F; Comorbidities in patients with psoriasis. Am J Med. 2009 Dec;122(12):1150.e1-9.
Spoljašnje veze uredi
| Klasifikacija | |
|---|---|
| Spoljašnji resursi |
- 121. Diagnosis and management of psoriasis and psoriatic arthritis in adults
- Antipsorijatici : farmaceuti.com
| Molimo Vas, obratite pažnju na važno upozorenje u vezi sa temama iz oblasti medicine (zdravlja). |