Мукополисахаридоза тип I S
Мукополисахаридозе тип IS (скраћено MPS тип IS) позната као Scheie синдром лакши је облик мукополисахаридозе тип I болести из група наследних поремећаја узрокованих недостатком специфичних лизозомских ензима укључених у деградацију гликозаминогликанa (скраћено GAGs ) или мукополисахарида. Акумулација делимично деградираних продуката ГАГ-а изазива сметње у ћелији, ткиву и нарушава функције појединих органа.[3]
| Scheie синдром | |
|---|---|
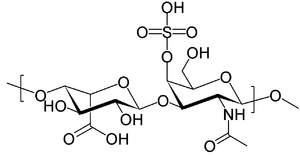 | |
| Молекул дерматан сулфата који се акумулирају у лизозомима пацијената са МПС I | |
| Симптоми | Симптоми су варијабилни, али могу укључивати: блаже пореемећаје у учењу, психијатријске проблеме, визуелне проблеме, скелетне деформације, синдром карпалног тунела, болест аортни залистка и/или апнеју током спавања. |
| Време појаве | Симптоми се могу појавити до 5 године; дијагноза се обично поставља након 10 година |
| Узроци | недостатком ензима алфа-L-идуронидазе |
| Слична обољења | MPS I; Хантеров синдром; остале мукополисахаридозе |
| Лечење | Заменска терапија ензимима; хируршки |
| Прогноза | Смрт се обично јавља пре 12 година (Hurler синдром/ тешки облик); Животни век може бити нормалан (Scheie синдром, одређена форма) |
| Фреквенција | 1 у 500.0000.[1][2] |
Недостатак алфа-Л-идуронидазе може довести до широког спектра фенотипског ангажовања са 3 главна призната клиничка субјекта: Хурлеров синдром (MПС тип IH; 607014), Hurler-Scheie синдром (МПС IH/S; 607015), и Scheie синдром (MPS тип IS). Хурлеров и Scheie синдром представљају фенотипове МПС тип I синдрома на тежем (МПС IHS) и лакшем (MPS тип IS) крају клиничког спектра, а Hurler-Scheie синдром је интермедијерни облик у фенотипској експресији.[4]
Историја уреди
Најтежи облик мукополисахаридозе тип I, који укључује замагљивање рожњаче, абнормалности скелета и менталну ретардацију, добио је назив Хурлеров синдром по немачкој педријатрици Гертруди Хурлер, која је прва описала поремећај 1919. године.[5][6]
Године 1962, амерички лекар Harold Glendon Scheie (1909–1990), идентификово је блажу варијанту Хурлеровог синдрома, МПС тип IS која је по њему названа Scheie синдром.[7]
McKusick, V. A. и сар. (1972) предложили су да се Хурлеров синдром назове — мукополисахаридоза тип I H (скраћено МПС тип I H) а Scheie синдром — мукополисахаридоза тип I S (скраћено МПС тип I S).[8]
Године 1985. Рубичек и сар. приказали су пет пацијената са недостатком алфа-Л-идуронидазе и фенотипом који је атипичан за Хурлеров синдром и Scheie синдром. Међу разним могућим објашњењима за овај фенотип, они су прихватили тумачење која се заснива на постојању генетичких варијанти за неке од случајева, које су узроковане различитим мутацијама.[9]
Епидемиологија уреди
Преваленца синдрома се процењује на 1 случај на 500.000.[1]
Етиологија уреди
MPS тип IS је узрокован мутацијама у IDUA гену (4p16.3) што доводи до парцијалног недостатка ензима алфа-Л-идуронидазе и лизозомске акумулације дерматан сулфата и хепаран сулфата.[10]
Клиничка слика уреди
Симптоми се најчешће јављају после 5 година, али су тако благи да се дијагноза често не узима у обзир све до 10 године или одрасле доби.
- Пацијенти су скоро нормалне висине и не показују интелектуални недостатак.
- Замућење рожњаче се одвија прогресивно и дифузно, обично после четврте године живота.
- Глауком је чешћи него код Хурлеровог синдрома
- Пацијенти су благо измењеног изглда лица, укључујући и велика уста са дебелим уснама.
- Често је присутна ринореја и неуросензуални губитак слуха,
- Зглобови су крути (због контрактура), и прате их благе промене скелета и синдром карпалног тунела.
У тежим облицима може се јавити
- болест аортног залистка,
- компресија цервикалне кичмене мождине, изазвана инфилтрацијом гликозаминогликана у дури, што може довести до спастичне паресије, ако се не поправи неурохируршким интервенцијама.[11]
Дијагноза уреди
Рана дијагноза је тешка због првих неспецифичних клиничких симптома, али је од суштинског значаја за хитно иницирање третмана.
Дијагноза се заснива на детекцији повећаног излучивања у мокраћи хепаран сулфата и дерматан сулфата и генетским тестовима. Тестирање са заснива на примени бојења метилен плавим и GAG електрофорези, и доказивању недостатка ензима у леукоцитима и фибробластима.[1]
Пошто је у мукополисахаридози тип I S нападнута већина органа који су код деце у фази формирања, важно је пратити све потенцијалне компликације, најмање једном годишње након потврде дијагнозе. Ови прегледи треба да укључују неуролошку процену и процену функција очију, слуха, срца, плућа, скелета и зуба. Понекад су потребни рендгенски снимци или друге додатне дијагностичке методе за извођење ових контролних испитивања.
Пренатална дијагноза уреди
Пренатална дијагноза мукополисахаридоза тип I S, данас је могућа уз помоћу амниоцентезе и узорковања слоја ткива у ембриону (биопсијом хорионских ресица). Дијагноза мора бити потврђена пре 11 недеља гестације.[1]
Диференцијална дијагноза уреди
Диференцијално дијагностички треба имати у виду следеће болести:
- Хантеров синдром (Мукополисахаридозу тип II)
- Санфилипов синдром (Мукополисахаридозу тип III)
- Morquio синдром (Мукополисахаридозу тип IV)
- Maroteaux-Lamy синдром (Мукополисахаридозу тип VI)
- Sly синдром (Мукополисахаридозу тип VII).[12]
Терапија уреди
Третман се мора заснивати на ангажовању мултидисциплинарнног тима специјалиста, укључујући и физиотерапеута за одржавање обима покрета. Са терапијом треба почети што пре јер рани третман успорава прогресију болести.
Ензимска заменска терапија заснива се на примени ларонидаза, који је одобрена за употребу 2003. године од стране европског комитета за лекове као као лек за лечење деце. Примењује се под Под контролом у недељним инфузијама у циљу побољшавања плућних функцији и покретљивости зглобова.
Ензимску заменску терапија треба започети чим се дијагноза постави и генерално је ефикасна за пацијенте који чекају на трансплантацију хематопоетских матичних ћелија.
Извори уреди
- ^ а б в г „Syndrome de Scheie”. Orphanet, ORPHA:93474. Приступљено 26. 6. 2018.
- ^ „Mucopolysaccharidoses Fact Sheet”. National Institute of Neurological Disorders and Stroke. 15. 11. 2017. Приступљено 25. 6. 2018.
- ^ Wraith JE. Mucopolysaccharidoses and oligosaccharidoses. In: Saudubray J-M, van den Berghe G, Walter JH, eds. Inborn Metabolic Diseases: Diagnosis and Treatment. 5th ed. New York, NY: Springer; 2013:chap 40.
- ^ McKusick, V. A., Howell, R. R., Hussels, I. E., Neufeld, E. F., Stevenson, R. E. Allelism, nonallelism and genetic compounds among the mucopolysaccharidoses. Lancet 299: 993-996, 1972.
- ^ Hurler's syndrome на сајту Who Named It
- ^ Hurler, G. (1919). „Über einen Typ multipler Abartungen, vorwiegend am Skelettsystem”. Zeitschrift für Kinderheilkunde. Berlin. 24: 220—234.
- ^ Moore, David; Connock, Martin J.; Wraith, Ed; Lavery, Christine (1. 1. 2008). „The prevalence of and survival in Mucopolysaccharidosis I: Hurler, Hurler-Scheie and Scheie syndromes in the UK”. Orphanet Journal of Rare Diseases. 3: 24. ISSN 1750-1172. PMC 2553763 . PMID 18796143. doi:10.1186/1750-1172-3-24.
- ^ McKusick, V. A., Howell, R. R., Hussels, I. E., Neufeld, E. F., Stevenson, R. E. Allelism, nonallelism and genetic compounds among the mucopolysaccharidoses. Lancet 299: 993-996, 1972. Note: Originally Volume I. [PubMed: 4112371, related citations] [Full Text]
- ^ Roubicek M, Gehler J, Spranger J. The clinical spectrum of alpha-L-iduronidase deficiency. Am J Med Genet. 1985 Mar;20(3):471-81.
- ^ Menon, K. P., Tieu, P. T., Neufeld, E. F. Architecture of the canine IDUA gene and mutation underlying canine mucopolysaccharidosis I. Genomics 14: 763-768, 1992.
- ^ Pyeritz RE. Inherited diseases of connective tissue. In: Goldman L, Schafer AI, eds. Goldman-Cecil Medicine. 25th ed. Philadelphia, PA: Elsevier Saunders; 2016:chap 260.
- ^ Spranger JW. Mucopolysaccharidoses. In: Kliegman RM, Stanton BF, St. Geme JW, Schor NF, eds. Nelson Textbook of Pediatrics. 20th ed. Philadelphia, PA: Elsevier; 2016:chap 88.
Литература уреди
- Fauci AS, et al., eds. Harrison’s Principles of Internal Medicine, 14th Ed. New York, NY: McGraw-Hill, Inc; 1998:2169-76.
- Beighton P, ed. Mckusick’s Heritable Disorders of Connective Tissue. 5th ed. St. Louis, MO: Mosby-Year Book, Inc; 1993:1118-9.
- Eto Y, Ohashi T, Gene therapy/cell therapy for lysosomal storage disease. J Inherit Metab Dis. 2000;293-8.
- Triggs-Raine B, et al., Mutations in HYAL1, a member of a tandemly distributed multigene family encoding disparate hyaluronidase activities, cause a newly described lysosomal disorder, mucopolysaccharidosis IX. Proc Natl Acad Sci USA. 1999;95:6296-300.
- Natowicz MR, et al., Clinical biochemical manifestations of hyaluronidase deficiency. N Engl J Med. 1996;335:1029-33.
- Herrick IA, et al., The mucopolysaccharidoses and anaesthesia: a report of clinical experience. Can J Anaesth. 1988;35:67-73.
- Sjogren P, et al., Mucopolysaccharidoses and anaesthetic risks. Acta Anaesthesiol Scand. 1987;31:214-8.
- Caruso RC, et al., Electroretinographic findings in the mucopolysaccharidoses. Ophthalmology. 1986;93::1612-6.
Спољашње везе уреди
- Mucopolysaccharidoses Types I-VII (језик: енглески)
- Mucopolysaccharidoses Fact Sheet (језик: енглески)
| Класификација | |
|---|---|
| Спољашњи ресурси |
| Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |