Рак ока
Рак ока или тумори ока су злоћудне или доброћудне израслине појединих делова оку. Када се поремети баланс између нових и одумрлих ћелија ока, долази и до појаве тумора, најчешће на очним капцима, али и на свим делове ока.[1]
| Рак ока | |
|---|---|
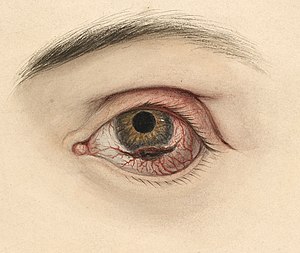 | |
| Меланотични сарком који је пробио кроз коњунктиву и склеру дуж доње границе рожњаче. | |
| Специјалности | онкологија, офталмологија |
Дијагностика и лечење рака ока спроводи се у специјализованим установама, обавезно уз претходан конзилијарни преглед болесника и доношење мултидисциплинарне терапијске одлуке. Конзилијум за рак ока чине: офталмолог -хирург, интерниста-медикални онколог, дерматолог, патолог, радијациони онколог и радиолог, уз могућност консултација других специјалности.
Технолошки напредак у дијагносици, последњих деценија донео је нова сазнања и нови напредак у терапији рака ока.[2] Терапијски приступ зависи од примарног тумора, дела ока где је дијагностикован тумор или стадијума болести. Нови имунолошки и биолошки лекови и нове технике радиотерапије дају, за сада, охрабрујуће резултате.[3]
Етиологија уреди
Према етиологији рак ока може бити: примарни или секундарни.
Примарни рак уреди
Примарни (почиње у оку) комплексне је генезе јер сваки тумор има неки свој посебан механизам настанка.[4]
Секундарни (метастатски) рак уреди
Секундарни или метастатски рак (ако се рак шири на око из другог органа).[4] Иако је око орган који је ретко захваћен метастатским ширењем малигне болести, скундарни тумори ока могу се дијагностиковати у било ком делу ока, почев од помоћних органа ока до хороиде и оптичког диска. Метастатски тумори ока потичу од примарних тумора, као што су:[3]
- меланом,
- карцином сквамозних ћелија,
- тумори лимфоидног ткива,
- тумори дојке, плућа, дигестивног тракта, простате, бубрега и бешике.
Неки од примарних малигних тумора дају типично место метастаза у оку. Симптоми и клиничке манифестације варирају у зависности од захваћеног дела ока. Присуство метастаза у оку најчешће је повезано са лошом прогнозом.[3]
Фактори ризика уреди
Фактор ризика повећавају шансе са појаву рака. Како различити облици рака имају различите факторе ризика, неки су исти за све и непромењлјиви као што су старост особе или породична историја, који се не могу се променити. а неки се попут пушења, могу уклонити. Мешутим ако је нека особа изложена познатим фактор ризика, или чак дејству неколико фактора ризика, не значи да ћете добити болест, јер многи људи који добију болест могу имати врло мало или нимало познатих фактора ризика.
Раса/етничка припадност уреди
Ризик од меланома ока је много већи код белаца него код Афроамериканаца, Хиспаноамериканаца или азијских Американаца.
Боја очију уреди
Људи са светлим очима имају нешто већу вероватноћу да развију увеални меланом ока него људи са тамнијом бојом очију и коже.
Старост и пол уреди
Меланом ока се може појавити у било ком узрасту, али је већи ризик раста тумора како људи старе. Меланом ока је нешто чешћи код мушкараца него код жена.
Одређена наследна стања уреди
Људи са синдромом диспластичног невуса , који имају много абнормалних младежа на кожи, имају повећан ризик од меланома коже, а највероватније и већи ризик од развоја меланома ока.
Људи са абнормалним смеђим мрљама на увеи (познати као окулодермална меланоцитоза или Ота невус ) такође имају повећан ризик од развоја меланома увее ока.
БАП1 синдром карцинома је ретко наследно стање у коме су чланови породице под повећаним ризиком од меланома увеалног ока, као и меланома коже, малигног мезотелиома , рака бубрега и других. Ово стање је узроковано наследном мутацијом (променом) у гену БАП1 и има тенденцију да формира агресивне карциноме који се појављују у млађој доби.
Младежи уреди
Различите врсте младежа (невуса) у оку или на кожи су повезане са повећаним ризиком од меланома увее (једног од најчешћих примарни малигни интраокуларних тумор одраслих особа, који чини 85% меланома ока и окуларних аднекса).[5] Они укључују и појаву хороидалних, џиновских хороидалних меланома и невуса ириса; а на кожи, атипични невус, уобичајени невус коже и пеге. Такође стање ока, познато као примарна стечена меланоза са меланоцитина у оку који превише расту, фактор је ризика за меланом коњунктиве.
Породична историја уреди
Меланоми увеалног ока могу се појавити у неким породицама, али то је веома ретко и генетски разлози за то се још увек истражују.
Могући фактори ризика уреди
Излагање сунцу
Превише излагања сунчевој светлости (или сунчевим лампама), познатом фактору ризика за меланом коже, такође је предложено као могући фактор ризика за увеални или коњуктивални меланом ока, али досадашње студије су показале различите резултате. Потребно је више истраживања да би се одговорило на ово питање.
Одређена занимања
Неке студије сугеришу да заваривачи могу имати већи ризик од меланома увеалног ока (короидее и цилијарног тела), али се ради још студија.
Меланом коже
Неки пацијенти са меланомом увее ока имају историју меланома коже, али још увек није познато да ли меланом коже повећава ризик од меланома ока.
Клиничка слика уреди
Иако рак ока често нема симптоме у раним фазама болести, први симптом који уочи болесник је поремећаји видне оштрине. Смањење видне оштрине прати у видном пољу појава бљескова светлости или „летечих мушице“ или непрозирности, тамна тачка или израслина на једном оку која постепено мења свој облик и величину.
Злоћудни тумори ока (МКБ10 Ц69-Ц72) уреди
- Ц69. — Злоћудни тумор ока и припојака ока
- Ц69.0 — Злоћудни тумор вежњаче
- Ц69.1 — Злоћудни тумор рожњаче
- Ц69.2 — Злоћудни тумор мрежњаче
- Ц69.3 — Злоћудни тумор судовњаче
- Ц69.4 — Злоћудни тумор зракастог тела ока
- Ц69.5 — Злоћудни тумор сузне жлезде и сузног канала
- Ц69.6 — Злоћудни тумор очне дупље
- Ц69.8 — Злоћудни тумор који прелази границе ока и припојака
- Ц69.9 — Злоћудни тумор ока, неозначен
Терапија уреди
У зависности од врсте и стадијума рака и других фактора, опције лечења рака ока могу укључивати:
Операција рака ока уреди
Хируршка интервенција се користи за лечење неких меланома ока, али се сада користи много ређе јер је све чешћа употреба терапије зрачењем. Врста операције зависи од локације и величине тумора, колико се тумор проширио и општег здравља особе. Све ове операције се раде под општом анестезијом (у дубоком сну).
Операције које се користе за лечење болесника са меланомом ока укључују:
Иридектомија: уклањање дела шаренице (обојени део ока). Ово може бити опција за веома мале меланоме шаренице.
Иридотрабекулектомија: уклањање дела шаренице, плус мали део спољашњег дела очне јабучице. Ово такође може бити опција за мале меланоме шаренице.
Иридоциклектомија: уклањање дела шаренице и цилијарног тела. Ова операција се такође користи за мале меланоме ириса.
Транссклерална ресекција: хируршко уклањање само меланома цилијарног тела или хороидее. Ову врсту операције треба да раде само лекари у центрима за рак са великим искуством у лечењу меланома ока, јер је тумор тешко уклонити без оштећења остатка ока. То може довести до озбиљних проблема са видом.
Енуклеација: уклањање целе очне јабучице. Ово се користи за веће меланоме, али се може урадити и за неке мање меланоме ако је вид у оку већ изгубљен или ако би друге опције лечења ионако уништиле користан вид у оку. Током исте операције, орбитални имплантат се обично ставља на место очне јабучице. Имплантат је направљен од силикона или хидроксиапатита (супстанца слична кости). Закачен је за мишиће који су померали око, тако да би требало да се креће на исти начин као што би се кретало првобитно око. У року од неколико недеља након операције, посетите окулисту (специјалиста за очне протезе) да би вам уградили вештачко око, танку шкољку која се уклапа преко орбиталног имплантата и испод очних капака. Вештачко око ће одговарати величини и боји преосталог ока. Једном када је на месту,
Орбитална егзентерација: уклањање очне јабучице и неких околних структура као што су делови капака и мишићи, нерви и друга ткива унутар очне дупље. Ова операција није уобичајена, али се понекад може користити за меланоме који су израсли изван очне јабучице у оближње структуре. Као и код енуклеације, вештачко око се може ставити у утичницу након операције.
Радиотерапија уреди
Радиацијска терапија користи високоенергетске рендгенске зраке да убије ћелије рака. То је уобичајени третман за тумор ока као што је меланом.[6] Терапија зрачењем често може спасити мало вида у оку. Понекад се вид може изгубити ако зрачење оштети друге делове ока. Предност у односу на операцију је очување структуре ока, што може резултовати бољим изгледом након третмана. За лечење карцинома ока могу се користити различите врсте терапије зрачењем, па се тако нпр.[6]
- Тумори булбарне коњунктиве, сквамозни карцином и малигни меланом, могу лечити радиоактивним плаком: стронцијум-90, рутенијум-106 (Ru-106) или јод-125 (I-125), након ексцизије.[7]
- Ако тумор захвата форникс или тарзалну коњунктиву, протонска терапија може лечити коњуктиву и поштедети већи део ока. Алтернативно, интерстицијски имплант И-125 се може користити са заштитом рожњаче и сочива.[7]
- Лимфом лимфоидног ткива повезан са слузницом коњунктиве може се лечити предњим електронским пољем са заштитом сочива и 25–30 Gy у фракцијама од 2 Gy.[7]
- Дискретни ретинобластом, превелик за криотерапију или термоласер, или се понавља након ових модалитета, може се лечити терапијом плака, I-125 или Ru-106.[7]
- За велике ретинобластоме, вишеструке туморе или стакласто тело, цело око се може лечити апликатором I-125, поштедећи коштану орбиту, или ЕБРТ, под анестезијом, користећи рендгенске зраке или протонску терапију са вакуумским контактним сочивима за фиксирање очију у траженом положају. Постенуклеисане орбите са ризиком за рецидив ретинобластома могу се лечити имплантатом I-125 са заштитом да би се смањила доза на коштану орбиту.[7]
- Увеални малигни меланоми могу се лечити плаком или протонском терапијом уз одличну локалну контролу.[7]
Пошто је зрачење фокусирано само на захваћено око, није вероватно да ће утицати на вид на другом оку или може изазвати друге нежељене ефекте понекад повезане са терапијом зрачењем, као што је губитак косе или мучнина.[6]
Ласерска терапија уреди
Ласерска терапија се понекад користи за лечење меланома ока, посебно када операција или зрачење нису могући.[8]
Транспупиларна термотерапија најчешћи је тип ласерског третмана меланома ока. Користи инфрацрвено светло за загревање и убијање тумора.[8] Углавном се користи за лечење веома малих меланома ока због нежељених ефеката као што су крварење, одвајање мрежњаче и зачепљење крвних судова у оку, као и висок ризик од рецидива (повратак рака). У скорије време, може се користити као помоћни (додатни) третман након брахитерапије ( радиотерапија плака ) да би се смањио ризик од поновног појаве.[8]
Ласерска фотокоагулација користи високо фокусиране, високоенергетске светлосне зраке за сагоревање ткива. Сада се ретко користи за лечење меланома ока због нежељених ефеката и високог ризика од рецидива, али може бити ефикасан за врло мале меланоме.[8]
Хемотерапија уреди
Хемотерапија је употреба лекова за лечење рака. Лекови се могу убризгати у одређени део тела (као што је јетра), или се могу убризгати у вену (преко ИВ линије) или узимати на уста (као пилула) да би стигли до већег дела тела, чинећи овај третман веома користним за многе врсте рака који су се проширили. Иако хемотерапија обично није толико корисна за меланом као за неке друге врсте рака, али код неких болесника може смањити туморе.[9]
Хемотерапија може бити опција ако се увеални (очни) меланом проширио на друге делове тела, иако се прво могу испробати други третмани као што су имунотерапија или циљани лекови . Ако је хемотерапија опција, лекови који се користе су углавном исти као и за меланом коже.[9]
Имунотерапија и циљани лекови за рак ока уреди
Увеални (очни) меланом који се проширио изван ока може бити тежак за лечење, јер нажалост стандардни лекови за хемотерапију често нису од велике помоћи.
Последњих година, истраживачи су развили новије врсте лекова за лечење узнапредовалих меланома. Неколико од ових лекова се сада користи за лечење меланома коже, а неки од њих могу бити од помоћи и у лечењу увеалних меланома. Ови новији лекови углавном спадају у две групе:
Имунотерапија се заснива на лековима који стимулишу сопственог имунолошког система како би му помогли да препозна и ефикасније напада ћелије рака.
Циљани лекови су новији лекови који циљају делове ћелија меланома који их чине другачијима од нормалних ћелија. На пример, око половине свих меланома коже има промену (мутацију) у гену који се зове БРАФ , а неколико лекова који циљају ову промену гена сада је доступно за лечење ових карцинома. Ова мутација није уобичајена код увеалних меланома, али код болесника који имају ове ћелије рака, ови лекови би могли бити од помоћи.
Проучавају се и лекови који циљају на друге промене гена.
Прогноза уреди
Преживели од рака могу бити погођени бројним здравственим проблемима, али често је главна брига поновно суочавање са раком. Ако се рак врати након лечења, то се назива рецидив . Али неки преживели од рака могу касније развити нови, неповезани или други рак.[10]
Болесници који су имали рак ока могу добити било коју врсту другог рака (карцинома), али пошто је рак ока ретка врста рака, није урађено много студија у овој области. Доступне информације сугеришу да би лечени болесници од рака ока могли имати повећан ризик од следећих тумора:[10]
Превенција уреди
Редовне контроле
Након завршетка лечења рака ока, и даље неопходна повремена постеа лекару и ново тестирање да би се потражили знаци да се рак вратио. О свим новим симптома или проблемима болесник мора да одмах обевасти лекара јер они могу бити последица враћања рака ока, нежељених ефеката лечења или нове болести или рака.[10]
Мере за одржавање доброг здравља Да би себи помогли у одржавању доброг здравља, особе које су преживеле рак ока такође треба да:
- достигну и остану на здравој телесној тежини,
- буду физички активни и ограниче време које проводите седећи или лежећи,
- прате савете за здраву исхрану који укључује пуно воћа, поврћа и целих житарица, и ограниче или избегавају унос црвеног и прерађеног меса, слатких пића и високо прерађене хране,
- не пију алкохол ( или ако пију не више од 1 пића дневно за жене или 2 дневно за мушкарце)[10]
Регистрација оболелих
Регистровање оболелих у Националном регистру за рак обавеза је сваке установе и лекара који лече оболелог од рака ока. Регистар за рак омогућава праћење инциденције и морталитета од рака ока, одговарајући квалитет лечења, и указује на недостатке и могућности за унапређење. Једино уз све те чиниоце могуће је савремено и успешна превенција и лечење рака ока.
Извори уреди
- ^ Kim JW, Abramson DH, Dunkel IJ (2007). "Current management strategies for intraocular retinoblastoma". Drugs. 67 (15): 2173–2185.
- ^ Tsina, E.K., Lane, A.M., Zacks, D.N., Munzenrider, J.E., Collier, J.M., Gragoudas, E.S. (2005) Treatment of metastatic tumors of the choroid with proton beam irradiation. Ophthalmology, 112: 337-343
- ^ а б в Ristić, Milana, et al. "Metastatski tumori oka kao prognostički faktor dužine preživljavanja bolesnika - pregled literature." Acta medica Medianae, vol. 60, no. 3, 2021, pp. 48-55.
- ^ а б Lindegaard J. Primary and secondary tumours of the optic nerve, with emphasis on invasion by uveal malignant melanoma. Acta Ophthalmol Scand. 2007: 1-22.
- ^ Singh AD, Bergman L, Seregard S. Uveal melanoma: epidemiologic aspects. Ophthalmol Clin North Am. 2005; 18(1):75-84.
- ^ а б в „Radiation Therapy for Eye Cancer”. www.cancer.org (на језику: енглески). Приступљено 2023-01-14.
- ^ а б в г д ђ „Radiotherapy for ocular tumours”. www.ncbi.nlm.nih.gov. Приступљено 18. 1. 2023.
- ^ а б в г „Laser Therapy for Eye Cancer”. www.cancer.org (на језику: енглески). Приступљено 2023-01-14.
- ^ а б „Chemotherapy for Eye Cancer”. www.cancer.org (на језику: енглески). Приступљено 2023-01-14.
- ^ а б в г „Second Cancers After Eye Cancer”. www.cancer.org (на језику: енглески). Приступљено 2023-01-14.
Литература уреди
- Benlyazid A, Thariat J, Temam S, Malard O, Florescu C, Choussy O, et al. Postoperative radiotherapy in head and neck mucosal melanoma a GETTEC study. Arch Otolaryngol Head Neck Surg. (2010) 136:1219–25.
- D'Angelo' SP, Larkin J, Sosman JA, Lebbé C, Brady B, Neyns B, et al. Efficacy and safety of nivolumab alone or in combination with ipilimumab in patients with mucosal melanoma: a pooled analysis. J Clin Oncol. (2017) 35:226–35.
- Shoushtari AN, Munhoz RR, Kuk D, Ott PA, Johnson DB, Tsai KK, et al. The efficacy of anti-PD-1 agents in acral and mucosal melanoma. Cancer. (2016) 122:3354–62.
- Hayward NK, Wilmott JS, Waddell N, Johansson PA, Field MA, Nones K, et al. Whole-genome landscapes of major melanoma subtypes. Nature. (2017) 545:175–80.
- Samstein RM, Lee CH, Shoushtari AN, Hellmann MD, Shen R, Janjigian YY, et al. Tumor mutational load predicts survival after immunotherapy across multiple cancer types. Nat Genet. (2019) 51:202–6.
- Kaunitz GJ, Cottrell TR, Lilo M, Muthappan V, Esandrio J, Berry S, et al. Melanoma subtypes demonstrate distinct PD-L1 expression profiles. Lab Investig. (2017) 97:1063–71.
- Komatsu-Fujii T, Nomura M, Otsuka A, Ishida Y, Doi K, Matsumoto S, et al. Response to imatinib in vaginal melanoma with KIT p.Val559Gly mutation previously treated with nivolumab, pembrolizumab and ipilimumab. J Dermatol. (2019) 46:e203–4.
- Wang X, Si L, Guo J. Treatment algorithm of metastatic mucosal melanoma. Chinese Clin Oncol. (2014) 3:1–9.
- Tajudeen BA, Vorasubin N, Sanaiha Y, Palma-Diaz MF, Suh JD, Wang MB. Sinonasal mucosal melanoma: 20-year experience at a tertiary referral center. Int Forum Allergy Rhinol. (2014) 4:592–7.
Спољашње везе уреди
| Класификација |
|---|
- Eye Cancer - Medline Plus
- Ocular Oncology - Bascom Palmer Eye Institute
- DeAngelis, D; Hurwitz, J. "Lacrimal Gland Tumors." eMedicine.com.
| Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |