Хантеров синдром
Хантеров синдром или мукополисахаридоза тип 2 (МПС2) је болест из групе рецесивно наслеђених метаболичких поремећаја, разградње и депоновања киселих глукозаминогликана у лизозомима, познатих и под називом мукополисахаридозе (МПСс). Узроковане недостатком лизозомских ензима потребних за деградацију мукополисахарида или глукозаминогликана (ГАГс), пре свега липида, због немогућности разградње, МПС се карактериду таложењем у организму и појавом патолошких промена у јетри, централном нервном систему и другим органима
| Хантеров синдром | |
|---|---|
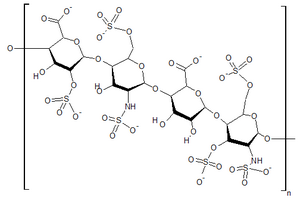 | |
| Структура хепаран сулфата, једног од продуката који се ствара у ткивима особа са Хантеровим синдромом | |
| Симптоми | Скелетни деформитети (блага кифоза) |
| Компликације | Дисајна и кардиоваскуларна имнсуфицијенција |
| Узроци | Недостатак ензима индуронат-2-сулфатазе |
| Слична обољења | мукополисахаридоза тип 1 (МПС1); друге мукополисахаридозе |
| Прогноза | У тешким случајевима, смрт се обично јавља до 15. године. У атенуираним случајевима, пацијенти могу преживети до своје 50-те године. |
| Фреквенција | 1 на 100.000 до 150.000 мушко рођене деце.[1] |
| Смртност | recesivno nasledne, progresivne bolesti poremećaja razgradnje i deponovanja kiselih glukozaminoglikana u lizozomima. |
До данас је познато да једанаест различитих лизозомских ензимских аномалија узрокује 7 различитих и признатих фенотипова МПС. Сви типови мукополисахаридоза наслеђују се аутозомно рецесивно, осим Хантеровог синдрома, који је наслеђује рецесивно преко X хромозома.[2]
Болест од које болују искључиво дечаци, први је описао Чарлс А. Хантер, по коме је и добила назив.[3]
Историја уреди
Почетком 1900-их, Гертрад Хурлер и Чарлс А. Хантер први су описали пацијента са МПС, чији метаболички поремећаји данас носе њихова имена (мукополисахаридоза тип 1 (МПС 1) — Харлеров синдром, мукополисахаридоза тип 2 (МПС 2) — Хантеров синдром); док су накнадно откривеним типовима мукополисахаридоза додељени бројеви и епоними који су лабаво повезани са хронологијом и порекло њихових извештача.[4]
Мукополисахаридозу тип 2, касније названу Хантеров синдром првије је описако канадски лекар Чарлсу А. Хантеру (Charles A. Hunter, 1873—1955), 1917. године. Он је утврдио да се овај за Х-везани рецесивни поремећај, карактерише недостатком лизозомског ензима идуронатне 2-сулфатазе (која је такође означена као дефицијент И2С или дефицијент идуронатне сулфатазе (ИСД)), чији недостатак доводи до накнадне акумулације хепаран сулфата и хондроитин сулфата Б (дерматан сулфата) у телу.[5][6]
Шеснаест година касније, лекари Binswanger и Ullrich су сковали термин мултиплеозни дисостозни систем да би описали констелацију скелетних налаза специфичних за особе са мукополисахаридозом (МПС) и друге поремећаје лизозомног депоновања.
Доктор Брант је 1952. године изоловао мукополисахариде из хепатичног и менингеалног ткива код пацијената са мукополисахаридозом (МПС); и увео израз мукополисахаридоза за описивање ове породице болести.
Године 1957. Dorfman и Lorincz развили клиничке анализе за детекцију мукополисахарида у урину. Док су Најфелд и сарадници крајем шездесетих година 20. века, су утврдили да се акумулација мукополисахарида у фибробластима код пацијената са Харлеровим (МПС 1) и Хантеровим (МПС 2) синдромом може кориговати тако што се култивишу фибробластима или екстрактима ткива пацијената са различито дијагностикованим МПС. То је довело до пречишћавања и накнадне идентификације сваког дефектног лизозомског ензима унутар синдрома мукополисахаридоза.[7]
Епидемиологија уреди
Учесталост уреди
Инциденца Хантеровог синдромна на глобалном нивоу је тренутно непозната, делимичнои зато што многи болесници умиру веома млади. Према објављеним истраживањима процењује се да је она око 1 случај на 34.000 у Израелу, 1 на 111.000 у Британској Колумбији и 1 на 132.000 у Уједињеном Краљевству.[8][9][10][11]. Недавне студије из Немачке и Холандије објављују укупну инциденцу од 1 случај у 140.000—330.000 живорођених, и 1 случај на 77.000 новорођених мушкараца.[12][13]
Морталитет/морбидитет уреди
Препозната су два типа Хантеровог синдрома; тешки облик, означен као тип А (МПС IIA), и блажи облик, означен као тип Б (МПС IIБ). Ови облици представљају два крајњости у клиничком спектру озбиљности. Разлика је клинички заснована јер је активност идуронат сулфатазе (ИДС) подједнако депресивна у лабораторијском тесту који се користи за дијагнозу оба типа Хантеровог синдрома.
- МПС IIA
Познат и као тешки тип — има клиничке карактеристике сличне онима које су примећене код Харлеровог синдромом, осим што се не појављује замагљивање рожњаче и мултисистемске промене не напредује брзо као што се види у Харлеровом синдрому. МПС IIA, клиничке манифестације постају очигледне у првих неколико година живота. Развој деце је успорен и често са оштећењем слуха које прогредира ка глувоћи. Компликације код старијих болесника са МПС IIA укључују синдром карпалног тунела са променама на медијалном нерву и дегенеративном болешћу кукова. Касна спора систематска соматска и неуролошка прогресија на крају доводи до смрти у адолесценцији; међутим, неки пацијенти могу живети до друге и треће деценији живота. Узрок смрти је често кардиопулмонална инсуфицијенција секундарна опструкције горњег дисајног пута и кардиоваскуларна инволуција. Инциденција изненадне смрти је око 11%.[14]
- МПС IIБ
Деца са МПС IIБ (благи тип) — подсећају на дечији облик Hurler/Scheie (MPS IH/S) или Scheie syndromes (MPS IS). Ова деца обично имају нормалан ниво интелигенције, али могу развити секундарну опструкцију дисајних путева због акумулације мукополисахарида у трахеји и бронхијама. Пацијенти преживе до одраслог доба и могу живети до седме деценији живота. Код већина пацијената ће се развити валвуларна болест срца.
Раса уреди
Хантеров синдром нема расне разлике; међутим, забележена је већа инциденција болести у јеврејској популацији која живи у Израелу.
Пол уреди
Наслеђивање је рецесивно и везано за Х-хромозом, а погођени мушкарци се обично не репродукују.
Поремећај се повремено дијагностикује код жена услед искривљене Х-инактивације, уз активни Х-хромозом који преноси мутацију у алелу идуронат сулфатазе (ИДС).[15]
Старост уреди
МПС IIА се, у начелу, дијагностикује код деце у доби од 2—4 године, док се МПС IIБ не дијагностикује до адолесценције или одрасле доби.
Етиопатогенеза уреди
Хантерова синдром, који спада у генетичко− етаболитичке болести, је мукополисахаридоза тип 2 (МПС2), која настаје због недостатка ензима индуронат-2-сулфатазе, који учествује у разграњи полисахарида гликозаминогликана (ГАГ). Недостак овог ензима код оболелих доводи до тога да се гликозаминокликани накупљају у лизозомима, и узрокује поремећај функције ћелија ткива и органа. Поред тога код ове болести се такође нагомилавају у бројним ткивима дерматан и хепаран сулфата.
Код Хантеровог синдрома због недостатак ензима који разлаже сложене липиде, они не могу да се разграђјују и нагомилавају се у организму у коме врше оштећење јетре, срца, централног нервног система и друге органе, што оболелој деци даје специфичан изглед.
- Генетика
Хантеров синдром наследђује се рецесивно преко X хромозома. Искључиво се јавља код дечака и врло је ретко обољење.
Клиничка слика уреди
Хантеров синдром има блажу клиничку слику, у односу на Морбус Хурлер. Степен менталне ретардације је блажи. Скелетни деформитети су мање изражени (немају гибус, већ само благу кифозу). Рожњача је бистра, без замућења. Прогресија болести је спорија и оболели обично живе дотреће деценије живота.
Дијагноза уреди
Поставља се на основу анамнезе родитеља оболелог детета и клиничке слике и н лабораторијским анализама
- Лабораториске анализе
Од лабораторијских анализа врши се
- мерење активности ензима индуронат-2-сулфатазе (И2С) у узетој крви — тестирање И2С активности у серуму или белим крвним зрнцима,
- биопсија коже у кожним фибробластима
- генетичко испитивање — засновано на детекцији патогене варијанте у ИДС-у што потврђује дијагнозу Хантеров синдром код мушкараца, а може бити корисно и код особа са необичним фенотипом или фенотиповима који се не подударају са резултатима анализе глукозамингликена (GAG).[16]
Диференцијална дијагноза уреди
У диференцијалној дијагноси треба имати у виду следеће болести, заправо подтипове мукоплосахаридозе:
- Санфилипов синдром (мукополисахаридоза тип III),[17]
- Слај синдром (мукополисахаридоза тип VII),[18]
- Мукополисахаридоза тип I H/S,
- Мукополисахаридоза тип I H,
- Мукополисахаридоза тип I S,
- Вишеструка дефицијенција сулфатазе.
Терапија уреди
Иако постоји супституциона ензимска терапија која значајно прдужава живот болеснику, она не утиче на промене у централном нервном систему.
Ензимска супституциона терапија уреди
Идурсулфаза (Elaprase) је лек који се користи у терапији Хантеровог синдрома. Идурсулфаза је пречишћена форма људске идуронат-2-сулфатазе, лизозомалног ензима, који хидролизује 2-сулфатне естре терминалних идуронатних сулфатних остатака са гликозаминогликана дерматан сулфата и хепаран сулфата у лизозомима разних ћелијских типова. Производи се применом рекомбинантне ДНК технологије на људској ћелијској линији.[19][20][21][22][23][24][25][26]
Терапија у истраживању уреди
Тренутно је у фази истраживања, терапије заснована на директном апликовању лека у мозак, који може да утиче на редукцију промена и у централном нервном систему. Међутим докази су ограничени с обзиром да постоји јако мало рандомизираних клиничких испитивање у медицинској литератури. У поређењу с плацебомом, докназано је да је лечење идурсулфазом особа са Хантеровим синдромом довело до одређених побољшања хода и до смањења излучивања абнормалних мукополисахарида у мокраћи. За сада није пронађен доказ доступан у литератури који би показивао да тај поступак смањује компликације болести везане уз квалитет живота и смртност.[27]
Види још уреди
Извори уреди
- ^ „Mucopolysaccharidoses Fact Sheet”. National Institute of Neurological Disorders and Stroke. 15. 6. 2017. Приступљено 15. 6. 2018.
- ^ Germaine L, Defendi (18. 4. 2023). „Background, Hunter Syndrome (Mucopolysaccharidosis Type II)”. emedicine.medscape.com. Приступљено 16. 6. 2018.
- ^ C. A. Hunter: A rare disease in two brothers. Proceedings of the Royal Society of Medicine, London, 1917, 10: 104-116.
- ^ Neufeld EF, Muenzer J. The Mucopolysaccharidoses. The Metabolic Bases of Inherited Disease. 8th ed. McGraw-Hill; 2000. 3421-52.
- ^ Hunter's syndrome (Charles A. Hunter) на сајту Who Named It
- ^ Hunter, C. A. (1917). „A Rare Disease in Two Brothers”. Proceedings of the Royal Society of Medicine. London. 10 (Sect Study Dis Child): 104—116. PMC 2018097 . PMID 19979883. doi:10.1177/003591571701001833.
- ^ Giugliani, R. (2012). „Mucopolysacccharidoses: From understanding to treatment, a century of discoveries”. Genetics and Molecular Biology. 35 (4 (suppl)): 924—931. PMC 3571427 . PMID 23411665. doi:10.1590/s1415-47572012000600006.
- ^ Young ID, Harper PS (1982). „Incidence of Hunter's syndrome”. Hum. Genet. 60 (4): 391—2. PMID 6809596. S2CID 9667145. doi:10.1007/BF00569230.
- ^ Lowry RB, Applegarth DA, Toone JR, MacDonald E, Thunem NY. An update on the frequency of mucopolysaccharide syndromes in British Columbia. Hum Genet. 1990 Aug. 85(3):389-90.
- ^ Schaap T, Bach G. Incidence of mucopolysaccharidoses in Israel: is Hunter disease a Jewish disease"?. Hum Genet. 1980. 56(2):221-3.
- ^ Young ID, Harper PS. Incidence of Hunter's syndrome. Hum Genet. 1982. 60(4):391-2
- ^ Scarpa, Maurizio; Almássy, Zsuzsanna; Beck, Michael; Bodamer, Olaf; Bruce, Iain A.; De Meirleir, Linda; Guffon, Nathalie; Guillén-Navarro, Encarna; Hensman, Pauline; Jones, Simon; Kamin, Wolfgang; Kampmann, Christoph; Lampe, Christina; Lavery, Christine A.; Leão Teles, Elisa; Link, Bianca; Lund, Allan M.; Malm, Gunilla; Pitz, Susanne; Rothera, Michael; Stewart, Catherine; Tylki-Szymańska, Anna; Van Der Ploeg, Ans; Walker, Robert; Zeman, Jiri; Wraith, James E.; Hunter Syndrome Europena Expert Council (2011). „Mucopolysaccharidosis type II: European recommendations for the diagnosis and multidisciplinary management of a rare disease”. Orphanet Journal of Rare Diseases. 6: 72. PMC 3223498 . PMID 22059643. doi:10.1186/1750-1172-6-72 .
- ^ Wraith JE, Beck M, Giugliani R, Clarke J, Martin R, Muenzer J. Initial report from the Hunter Outcome Survey. Genet Med. 2008 Jul. 10(7):508-16
- ^ Young ID, Harper PS. The natural history of the severe form of Hunter's syndrome: a study based on 52 cases. Dev Med Child Neurol. 1983 Aug. 25(4):481-9.
- ^ Clarke JT, Wilson PJ, Morris CP, et al. Characterization of a deletion at Xq27-q28 associated with unbalanced inactivation of the nonmutant X chromosome. Am J Hum Genet. 1992 Aug. 51(2):316-22.
- ^ Annibali R, Caponi L, Morganti A, Manna M, Gabrielli O, Ficcadenti A. Hunter syndrome (mucopolysaccharidosis type II), severe phenotype: long term follow-up on patients undergone to hematopoietic stem cell transplantation. Minerva Pediatr. 2013;65:487–96.
- ^ Germaine L Defendi, Sanfilippo Syndrome (Mucopolysaccharidosis Type III) Меdscape
- ^ Germaine L Defendi Sly Syndrome (Mucopolysaccharidosis Type VII) Меdscape
- ^ Garcia, A. R.; Dacosta, J. M.; Pan, J.; Muenzer, J.; Lamsa, J. C. (2007). „Preclinical dose ranging studies for enzyme replacement therapy with idursulfase in a knock-out mouse model of MPS II”. Molecular Genetics and Metabolism. 91 (2): 183—190. PMID 17459751. doi:10.1016/j.ymgme.2007.03.003.
- ^ Zareba, G. (2007). „Idursulfase in Hunter syndrome treatment”. Drugs of Today (Barcelona, Spain : 1998). 43 (11): 759—767. PMID 18174963. doi:10.1358/dot.2007.43.11.1157619.
- ^ Clarke, L. A. (2008). „Idursulfase for the treatment of mucopolysaccharidosis II”. Expert Opinion on Pharmacotherapy. 9 (2): 311—317. PMID 18201153. S2CID 73153880. doi:10.1517/14656566.9.2.311.
- ^ Burrow, T. A.; Leslie, N. D. (2008). „Review of the use of idursulfase in the treatment of mucopolysaccharidosis II”. Biologics : Targets & Therapy. 2 (2): 311—320. PMC 2721351 . PMID 19707363.
- ^ Adam, M. P.; Mirzaa, G. M.; Pagon, R. A.; Wallace, S. E.; Bean LJH; Gripp, K. W.; Amemiya, A.; Scarpa, M. (1993). „Mucopolysaccharidosis Type II”. PMID 20301451.
- ^ Wraith, J. E.; Scarpa, M.; Beck, M.; Bodamer, O. A.; De Meirleir, L.; Guffon, N.; Meldgaard Lund, A.; Malm, G.; Van Der Ploeg, A. T.; Zeman, J. (2008). „Mucopolysaccharidosis type II (Hunter syndrome): A clinical review and recommendations for treatment in the era of enzyme replacement therapy”. European Journal of Pediatrics. 167 (3): 267—277. PMC 2234442 . PMID 18038146. doi:10.1007/s00431-007-0635-4.
- ^ Knox, C.; Law, V.; Jewison, T.; Liu, P.; Ly, S.; Frolkis, A.; Pon, A.; Banco, K.; Mak, C.; Neveu, V.; Djoumbou, Y.; Eisner, R.; Guo, A. C.; Wishart, D. S. (2011). „DrugBank 3.0: A comprehensive resource for 'omics' research on drugs”. Nucleic Acids Research. 39 (Database issue): D1035—41. PMC 3013709 . PMID 21059682. doi:10.1093/nar/gkq1126.
- ^ Wishart, D. S.; Knox, C.; Guo, A. C.; Cheng, D.; Shrivastava, S.; Tzur, D.; Gautam, B.; Hassanali, M. (2008). „DrugBank: A knowledgebase for drugs, drug actions and drug targets”. Nucleic Acids Research. 36 (Database issue): D901—6. PMC 2238889 . PMID 18048412. doi:10.1093/nar/gkm958.
- ^ Da Silva, E. M.; Strufaldi, M. W.; Andriolo, R. B.; Silva, L. A. (2016). „Liječenje mukopolisaharidoze tipa II (Hunterov sindrom) doknadom enzima s pomoću idursulfaze”. The Cochrane Database of Systematic Reviews. cochrane.org, 4 veljače 2016. 2016 (2): CD008185. PMC 7173756 . PMID 26845288. doi:10.1002/14651858.CD008185.pub4. Приступљено 18. 6. 2018.
Спољашње везе уреди
| Класификација | |
|---|---|
| Спољашњи ресурси |
| Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |