Aleksandrova bolest
Aleksandrova bolest je retka autozomno dominantna leukodistrofija, čija su neurološka stanja uzrokovana anomalijama u mijelinu koji štiti nervna vlakna u mozgu. Najčešći tip je infantilni oblik, koji obično počinje u prve dve godine života. Simptomi uključuju kašnjenje mentalnog i fizičkog razvoja, praćeno gubitkom razvojnih prekretnica, nenormalnim povećanjem veličine glave i napadima. Juvenilni oblik Aleksandrove bolesti počinje u dobi između dve i 13 godina. Ova deca mogu imati preterano povraćanje, otežano gutanje i govor, lošu koordinaciju i gubitak motorne kontrole. Oblici Aleksandrove bolesti koje se javljaju kod odraslih su ređi, a simptomi ponekad liče na simptome Parkinsonove bolesti, multiple skleroze ili se mogu primarno predstaviti kao psihijatrijski poremećaj.
| Aleksandrova bolest | |
|---|---|
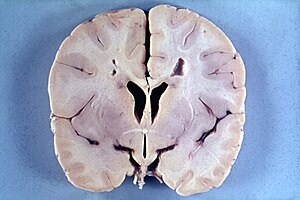 | |
| Mozak četvorogodišnjeg dečaka sa Aleksandrovom bolešću pokazuje makroencefaliju i periventrikularnu leukomalaciju (obratite pažnju na braonkastu diskoloraciju oko cerebralnog ventrikula) |
Prema Nacionalnom institutu za neurološke poremećaje i moždani udar, uništavanje bele mase praćeno je stvaranjem Rozentalovih vlakana - nenormalnih nakupina proteina koji se akumuliraju u astrocitima u mozgu.
Bolest se javlja i kod muškaraca i kod žena, a u njenoj rasprostranjenosti nisu uočene etničke, rasne, geografske ili kulturne/ekonomske razlike. Aleksandrova bolest je progresivna i često fatalna bolest.[1]
Nazivi uredi
Aleksandrova bolest - Demijelinogena leukodistrofija - Dismijelinogena leukodistrofija - Fibrinoidna degeneracija astrocita - Leukodistrofija sa Rosentalovim vlaknima.[2]
Istorija uredi
Aleksandrova bolest je prvi put opisana 1949. godine, kada je W. Stewart Alexander prijavio 15-mesečno dete sa megaencefalijom, hidrocefalusom i psihomotornom retardacijom.[3] Dete je umrlo osam meseci kasnije, a patologija mozga otkrila je „progresivnu fibrinoidnu degeneraciju fibrilarnih astrocita“. Kasnije je utvrđeno da su ove astrocitne inkluzije identične Rozentalovim vlaknima.[4]
Epidemiologija uredi
Prevalencija Aleksandrove bolesti je nepoznata. Prema podacima Nacionalnog instituta za zdravlje, od 1949. godine prijavljeno je samo oko 500 slučajeva Aleksandrove bolesti.[2]
Etiopatogeneza uredi
Aleksandrova bolest je retka bolest nervnog sistema. To je jedan od grupa poremećaja, nazvanih leukodistrofije, koji uključuju uništavanje mijelina. Mijelin je masni omotač koji izoluje nervna vlakna i promoviše brz prenos nervnih impulsa. Ako se mijelin ne održava pravilno, prenos nervnih impulsa može biti poremećen. Kako se mijelin pogoršava u leukodistrofijama kao što je Aleksandrova bolest, funkcije nervnog sistema su oštećene.[2]
Većina slučajeva Aleksandrove bolesti počinje pre 2 godine i opisuje se kao infantilni oblik. Znaci i simptomi infantilne forme obično uključuju povećani mozak i veličinu glave (megalencefalija), napade, ukočenost u rukama i/ili nogama (spastičnost), intelektualnu nesposobnost i zaostajanje u razvoju. Ređe, početak se javlja kasnije u detinjstvu (juvenilni oblik) ili u odraslom dobu. Uobičajeni problemi kod juvenilnih i odraslih oblika Aleksandrove bolesti uključuju abnormalnosti govora, poteškoće pri gutanju, napade i lošu koordinaciju (ataksija). Retko se neonatalni oblik Aleksandrove bolesti javlja u toku prvog meseca života i povezan je sa teškim intelektualnim invaliditetom i zaostajanjem u razvoju, nakupljanjem tečnosti u mozgu (hidrocefalus) i napadima.[2]
Aleksandrovu bolest takođe karakterišu abnormalne naslage proteina poznate kao Rosenthalova vlakna. Ove naslage se nalaze u specijalizovanim ćelijama zvanim astroglijalne ćelije, koje podržavaju i neguju druge ćelije u mozgu i kičmenoj moždini ( centralni nervni sistem
Genetika uredi
Mutacije u GFAP genu uzrokuju Aleksandrovu bolest. GFAP gen daje uputstva za pravljenje proteina koji se zove glija fibrilarni kiseli protein. Nekoliko molekula ovog proteina se vezuje zajedno da bi formiralo srednje filamente, koji pružaju podršku i snagu ćelijama. Mutacije u GFAP- ugen dovode do proizvodnje strukturno izmenjenog glijalnog fibrilarnog kiselog proteina. Smatra se da izmenjeni protein ometa formiranje normalnih srednjih filamenata. Kao rezultat toga, abnormalni glijalni fibrilarni kiseli protein se verovatno akumulira u astroglijalnim ćelijama, što dovodi do formiranja Rosenthalovih vlakana, koja narušavaju funkciju ćelije. Nije dobro shvaćeno kako oštećene astroglijske ćelije doprinose abnormalnom formiranju ili održavanju mijelina, što dovodi do znakova i simptoma Aleksandrove bolesti.[2]
Nasleđe uredi
Ovo stanje se nasleđuje autozomno dominantno, što znači da je jedna kopija izmenjenog gena u svakoj ćeliji dovoljna da izazove poremećaj.[2]
Većina slučajeva je rezultat novih mutacija gena. Ovi slučajevi se javljaju kod ljudi koji nemaju istoriju poremećaja u porodici. Retko, obolela osoba nasledi mutaciju od jednog zahvaćenog roditelja.
Dijagnoza uredi
Bolest se ne može dijagnostikovati klinički, odnosno ne samo na osnovu fizičkog pregleda. Umesto toga, neophodne su procedure tehničke prirode. Do pre nekoliko godina za potvrdu dijagnoze bio je neophodan biopsijski ili obdukcijski dokaz patoloških promena u moždanom tkivu karakterističnih za Aleksandrovu bolest . Pošto je okarakterisan odgovorni gen, sve češće se vrše analize DNK u sumnjivim slučajevima. Isto tako, magnetna rezonancaPregled mozga omogućava razlikovanje od drugih bolesti. Za dijagnozu dečijih formi predloženi su sledeći neuroradiološki kriterijumi:
- Ekstenzivne promene frontalne medule
- Periventrikularni šav ( intenzivan signal na T1-ponderisanoj slici)
- Periventrikularni šav ( nizak signal na T2-ponderisanoj slici)
- Promene u bazalnim ganglijama , talamusu i moždanom stablu
- Poboljšanje kontrasta u određenim regionima mozga
Dijagnoza Aleksandrove bolesti smatra se verovatnom ako su prisutna četiri od pet kriterijuma.[5] U odraslom obliku mogu se otkriti atrofija i promene signala u moždanom stablu i kičmenoj moždini.
Aleksandrova bolest kod dece uredi
Poremećaj se najčešće otkriva u detinjstvu, pre 2 godine. Karakteriše ga:[6]
- napadi
- ukočenost u rukama i nogama
- povećana veličina mozga i glave
- smetnje u učenju
- zaostajanje u razvoju
Ređe, bolest se može razviti kasnije u detinjstvu. Starija deca imaju tendenciju da pokazuju slične simptome kao i odrasli sa ovim stanjem.[6]
Aleksandrova bolest kod odraslih uredi
Kada se početak javlja kod starije dece i odraslih, simptomi obično uključuju:[6]
- loša koordinacija (ataksija)
- teškoće pri gutanju
- problemi sa govorom
- napadi
Generalno, Aleksandrova bolest je manje teška kada se razvije u odraslom dobu. Veličina glave i mentalni kapacitet mogu biti potpuno normalni u ovoj fazi. Međutim, ponekad postoji spor mentalni pad.[6]
Aleksandrova bolest kod starijih osoba (65+) uredi
Izuzetno je retko da se Aleksandrova bolest razvije ovako kasno u životu. Ako jeste, simptomi se često pogrešno smatraju onima kod multiple skleroze ili tumora na mozgu. Ozbiljnost bolesti je često toliko blaga u ovim slučajevima da se Aleksandrova bolest dijagnostikuje nakon smrti, kada se obdukcijom otkriju neobične naslage proteina u mozgu.[6]
Terapija uredi
Ne postoji lek za Aleksandrovu bolest, niti postoji standardna procedura lečenja. Lečenje Aleksandrove bolesti je simptomatsko i podržavajuće.[1]
Prognoza uredi
Prognoza za osobe sa Aleksandrovom bolešću je generalno loša. Većina dece sa infantilnim oblikom ne doživi više od 6 godina.[1] Juvenilni i odrasli oblici poremećaja imaju sporiji i duži životni tok.[1]
Odojčad koja razviju bolest pre 2 godine obično ne prežive posle 6 godina. Za stariju decu i odrasle, bolest obično ima sporiji tok, a simptomi nisu tako ozbiljni. U nekim odraslim slučajevima bolesti, simptomi uopšte ne moraju biti prisutni.[6]
Izvori uredi
- ^ a b v g „Alexander Disease Information Page | National Institute of Neurological Disorders and Stroke”. www.ninds.nih.gov. Pristupljeno 2022-03-02.
- ^ a b v g d đ „Alexander disease: MedlinePlus Genetics”. medlineplus.gov (na jeziku: engleski). Pristupljeno 2022-03-02.
- ^ ALEXANDER WS. Progressive fibrinoid degeneration of fibrillary astrocytes associated with mental retardation in a hydrocephalic infant. Brain 1949; 72:373.
- ^ Rosenthal W, Über eine eigenthümliche, mit syringomyelie complicirte geschwulst des rückenmarks Bietr Pathol Anat. 1898;23:111.
- ^ van der Knaap u. a.: Alexander disease: diagnosis with MR imaging. In: AJNR Am J Neuroradiol. 2001; 22(3), S. 541–552, PMID 11237983 (Volltext).
- ^ a b v g d đ „Alexander Disease: Symptoms, Diagnosis, and Outlook”. Healthline (na jeziku: engleski). 2017-12-11. Pristupljeno 2022-03-02.
Literatura uredi
- Gorospe JR, Maletkovic J. Alexander disease and megalencephalic leukoencephalopathy with subcortical cysts: leukodystrophies arising from astrocyte dysfunction. Ment Retard Dev Disabil Res Rev. 2006;12(2):113-22.
- Graff-Radford, J.; Schwartz, K.; Gavrilova, R. H.; Lachance, D. H.; Kumar, N. (2014). „Neuroimaging and clinical features in type II (Late-onset) Alexander disease”. Neurology. 82 (1): 49—56. PMC 3873623 . PMID 24306001. doi:10.1212/01.wnl.0000438230.33223.bc.
- Li R, Johnson AB, Salomons G, Goldman JE, Naidu S, Quinlan R, Cree B, Ruyle SZ, Banwell B, D'Hooghe M, Siebert JR, Rolf CM, Cox H, Reddy A, Gutiérrez-Solana LG, Collins A, Weller RO, Messing A, van der Knaap MS, Brenner M. Glial fibrillary acidic protein mutations in infantile, juvenile, and adult forms of Alexander disease. Ann Neurol. 2005 Mar;57(3):310-26. Citation on PubMed
- Quinlan RA, Brenner M, Goldman JE, Messing A. GFAP and its role in Alexander disease. Exp Cell Res. 2007 Jun 10;313(10):2077-87. Epub 2007 Apr 6.
- Srivastava S, Waldman A, Naidu S. Alexander Disease. 2002 Nov 15 [updated 2020 Nov 12]. In: Adam MP, Ardinger HH, Pagon RA, Wallace SE, Bean LJH, Gripp KW, Mirzaa GM, Amemiya A, editors. GeneReviews® [Internet]. Seattle (WA): University of Washington, Seattle; 1993-2022. Available from http://www.ncbi.nlm.nih.gov/books/NBK1172/
- van der Knaap MS, Ramesh V, Schiffmann R, Blaser S, Kyllerman M, Gholkar A, Ellison DW, van der Voorn JP, van Dooren SJ, Jakobs C, Barkhof F, Salomons GS. Alexander disease: ventricular garlands and abnormalities of the medulla and spinal cord. Neurology. 2006 Feb 28;66(4):494-8.
- Zang, Lili; Wang, Jingmin; Jiang, Yuwu; Gu, Qiang; Gao, Zhijie; Yang, Yanling; Xiao, Jiangxi; Wu, Ye (2013). „Follow-up study of 22 Chinese children with Alexander disease and analysis of parental origin of de novo GFAP mutations”. Journal of Human Genetics. 58 (4): 183—188. PMID 23364391. S2CID 8091181. doi:10.1038/jhg.2012.152.. Epub 2013 Jan 31.
Spoljašnje veze uredi
| Klasifikacija | |
|---|---|
| Spoljašnji resursi |
- OMIM entries on Alexander disease
- Infantile-onset Alexander disease in a child with long-term follow-up by serial magnetic resonance imaging: a case report
- Alexander Disease: New Insights From Genetics
| Molimo Vas, obratite pažnju na važno upozorenje u vezi sa temama iz oblasti medicine (zdravlja). |