Urođeni melanomi
Urođeni (kongenitalni) melanomi (UM) su promene u ravni kože prisutne kod dece od rođenja, ili koji se razvijaju u prvih nekoliko meseci nakon rođenja.[2] Oni su u većini slučajeva melanocitne lezije ili dobroćudni (benigni) nevusi.[3] Prilično su česti i, u većini slučajeva, ne izazivaju zdravstvene probleme, ali mogu nositi rizik od maligne alteracije, koja je veća je što je urođeni mladež veći, pa se džinovski urođeni mladeži uklanjaju preventivno.
| Urođeni melanomi | |
|---|---|
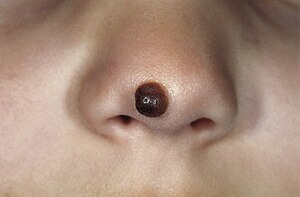 | |
| Urođeni melanom[1] | |
| Specijalnosti | Onkologija, dermatovenerologija |
Većina slučajeva nikada ne zahteva lečenje, ali postoje slučajevi u kojima se mladeži mogu ukloniti. Ovo se obično radi kako bi se smanjio rizik od raka kože ili poboljšao estetski izgled deteta.
Prema prečniku zahvažene kože mogu biti mali (do 1,5 cm), srednji (1,5 do 10 cm), veliki (11 do 20 cm) ili džinovski (prečnika većeg od 20 cm).[4]
Osim klasične kliničke prezentacije u vidu pigmentovane promene koja raste i menja se tokom vremena, urođeni melanomi mogu da liče i na nemelanocitne lezije.[5][6][7][8]
Epidemiologija
urediUkupan rizik za razvoj melanoma na kongenitalnom nevusu je manji od 5%, a najčešće se javlja kod dece mlađe od pet godina s džinovskim nevusima na trupu, prečnika većih od 40 cm, sa satelitskim lezijama.[3][8]
Etiopatogeneza
urediUrođeni melanocitni nevusi su uzrokovani promenom boje (pigmentnih) ćelija kože. Javljaju se slučajno i ne prenose se od roditelja. Ne postoji način da se spreči da se dete rodi sa melanomom.
U veoma retkim slučajevima UM može ukazivati na stanje koje se zove neurokutana melanoza. Neurokutana melanoza se može javiti kada su melanomi velike i nalaze se na leđima. U ovom slučaju mladeži mogu uticati na kičmu i mozak i mogu izazvati napade . Ova vrsta melanoma takođe se javlja slučajno i ne prenosi se od roditelja.
Spic (Spitz) nevusi
urediSpic nevusi posebna su vrsta stečenih melanocitnih neoplazija od epiteloidnih i vretenastih ćelija različitog stepena atipije, najčešće su benigne prirode. U pojedinim slučajevima, međutim, diferencijalna dijagnoza ka melanomu je teška (atipični Spicoidni tumori).[3][9][10] Preporuka je da samo Spitz nevusi dijametra manjeg od 1 cm, koji su u ravni kože i pravilnih dermoskopskih karakteristika, mogu kratkotrajno da se prate tokom 2-3 meseca i uklone samo ukoliko se menjaju u tom periodu. Za Spic nevuse veće od 1 cm s atipičnim dermoskopskim karakteristikama, posebno u postpubertetskom periodu, za sve nodularne i ulcerisane forme i lezije koje liče na vaskularne tumore, indikovani su hirurško uklanjanje i histopatološki pregled.[10] Takođe, svaki tumor kože kod dece, koji brzo raste i menja se, neophodno je hitno ukloniti.[10]
Klinička slika
urediSimptomi urođenih melanoma uključuju prisustvo mladeža na koži od rođenja ili mladeža koji se pojavljuju u prvih nekoliko meseci života. Ovi madeži imaju boju od svetlo braon do crne.[11]
Mogu potamniti, postati deblji ili na njima mogu da rastu dlake (kako dete stari).[11]
Obično su bezbolni.[11]
Dijagnoza
urediDijagnoza urođenih melanoma uključuje fizički pregled i dopunske testove. Prema najnovijim podacima iz analize svetske literature i 25-godišnjeg iskustva Kinsler i saradnika, najveći prediktivni faktor za melanom kod dece sa urođenim nevusima je prisustvo abnormalnog nalaza melanocitnih infiltrata na magnentnoj rezonanci glave.[12] Zbog toga ovi autori preporučuju MR glave u prvoj godini života kod dece koja imaju dva urođena nevusa, bez obzira na njihovu veličinu (ili sindrom urođenog melanocitnog nevusa). Ovaj sindrom vezan je za mutacije u NRAS genu u 80% slučajeva i kod ove dece postoji veći rizik za nastanak melanoma kože ili centralnog nervnog sistema, posebno ukoliko postoje znaci abnormalnosti na MR pregledu glave. Zbog toga se ova procedura preporučuje kao osnovni pregled u prvoj godini. Kod dece sa abnormalnostima na MR pregledu predložen je algoritam za praćenje, kao i algoritam za decu sa urođenim melanocitnim nevusima koja imaju nove neurološke simptome.[12]
Diferencijalna dijagnoza
urediDiferencijalna dijagnoza kod melanoma u detinjstvu vezana je za procenu urođenih i Spic (Spitz) nevusa.
Terapija
urediZa većinu slučajeva terapija se zasniva na posmatranju (praćenju) i radu na sprečavanju pojave zločudnog raka kože kao jedinom potrebnom tretmanu. Ovo uključuje redovne preglede kože od roditelja i lekara i preduzimanje koraka da se izbegne oštećenje kože, koji uključuju:[11]
- Primenu vodootporne kreme za sunčanje širokog spektra (UVA/UVB) tokom vremena provedenog napolju između 10 i 16 časova
- Ponovo nanošenje kreme za sunčanje svaka 2 sata i nakon plivanja ili znojenja.
- Nošenje zaštitne odeće, naočare za sunce i šešira da bi se izbeglo izlaganje suncu i opekotinama od sunca.
- Boravak u senci (hladovini).
- Zabranu korićženja solarijuma.
Kada se mladež smatra da je od visokog rizika od raka - i u nekim slučajevima kada mladež izaziva značajan emocionalni stres - može se ukloniti hirurški. Ovo pomaže u smanjenju rizika od raka i može poboljšati etetski izgled deteta.[11]
Veliki ili džinovski melanomi često zahtevaju više faza operacije da bi se ukloniolo što je više moguće zahvaćene kože. To se obično radi kroz proces koji se naziva ekspanzija tkiva.
Melanom se takođe može prosvetliti laserskom terapijom ili hemijskim pilingom. Međutim, ovi tretmani možda neće biti trajni. Štaviše, ova intervencija na mladežu može otežati njegovo praćenje rizika od raka kože.[11]
Jedini pravi „lek“ za rizik od raka kože od urođenih melanoma je uklanjanje mladeža.[11]
Preventivni pregledi
urediPrema preporukama Internacionalnog društva za dermoskopiju, dermatološki pregled s dermoskopijom je neophodan kod dece mlađe od 15 godina, s mladežima dijametra većim od 2 cm, kod dece s brzorastućim lezijama iznad nivoa kože, bilo da su pigmentovane (smeđe boje) ili nepigmentovane (ružičaste boje).[12]
Dermoskopski pregled je obavezan i kod dece mlađe od 12 godina, s džinovskim kongenitalnim nevusima prečnika većim od 10 cm.[9] Ukoliko se proceni da je određena lezija za hirurško uklanjanje, pre pregleda hirurga dete treba uputiti na dermoskopiju, jer se na taj način povećava dijagnostička preciznost i može da se smanji broj nepotrebnih ekscizija.[9]
Kod urođenih nevusa prečnika manjih od 20 cm nema dokaza da je rizik za nastanak melanoma veći u odnosu na stečene nevuse; savetuje se praćenje, a ekscizija samo u slučaju promene strukture. Kod urođenih nevusa prečnika većih od 20 cm, osim kliničkog pregleda i dermoskopije - tokom praćenja - neophodno je palpacijom detektovati eventualne infiltrate, jer melanom u kongenitalnom nevusu može da se razvije u dermu ili subkutanom masnom tkivu.[3][8][9]
Odluku o preventivnom otklanjanju strogo je individualna i prema prethodnoj proceni, na osnovu kliničkoj sumnji, s jedne strane, i kozmetskih i funkcionalnih rezultata, sa druge strane.[3][8]
Kod novorođenčadi s džinovskim urođenim nevusima obavezan je pregled neurologa, kao i magnetna rezonanca glave u prvih šest do osam meseci, radi isključivanja asimptomatske neurokutane melanoze.[3][8][9]
Izvori
uredi- ^ Sand, M; Sand, D; Thrandorf, C; Paech, V; Altmeyer, P; Bechara, FG (4. 6. 2010). „Cutaneous lesions of the nose.”. Head & Face Medicine. 6: 7. PMC 2903548 . PMID 20525327. doi:10.1186/1746-160X-6-7.
- ^ Natarajan, Karthika; Srinivas, CR; Sundar, D; Arunachalam, Pavai (2013). „Congenital melanocytic nevi: Catch them early!”. Journal of Cutaneous and Aesthetic Surgery. 6 (1): 38. ISSN 0974-2077. doi:10.4103/0974-2077.110097.
- ^ a b v g d đ Schaffer, J. V. (2015). „Update on melanocytic nevi in children”. Clin Dermatol. 33 (3): 368—86..
- ^ „Mladež”. eKlinika (na jeziku: srpski). Pristupljeno 2023-01-15.
- ^ Slade AD, Austin MT. Childhood melanoma: an increasingly important health problem in the USA. Curr Opin Pediatr. 26 (3): 356—61. 2014. Nedostaje ili je prazan parametar
|title=(pomoć) - ^ Austin MT, Xing Y, Hayes-Jordan AA, Lally KP, Cormier JN. Melanoma incidence rises for children and adolescents: an epidemiologic review of pediatric melanoma in the United States. J Pediatr Surg. 48 (11): 2207—13. 2013. Nedostaje ili je prazan parametar
|title=(pomoć) - ^ Paradela, S.; Fonseca, E.; Prieto, V. G. (2011). „Melanoma in children”. Arch Pathol Lab Med. 135 (3): 307—16..
- ^ a b v g d Scope A, Marchetti MA, Marghoob AA, Dusza SW, Geller AC, Satagopan JM; et al. (oktobar 2016). „The study of nevi in children: Principles learned and implications for melanoma diagnosis”. Journal of the American Academy of Dermatology. 75 (4): 813—823..
- ^ a b v g d Argenziano G, Giacomel A, Abramavicus A, Pellacani G, Longo C, De Pace B; et al. (2012). „Improving triage and management of patients with skin cancer: challenges and considerations for the future”. Expert Rev Anticancer Ther. 12 (5): 609—21..
- ^ a b v Lallas A, Apalla Z, Ioannides D; et al. (2017). „Update on dermoscopy of Spitz/Reed naevi and management guidelines by the International Dermoscopy Society”. British Journal of Dermatology. 177 (3): 645—6..
- ^ a b v g d đ e „Congenital Melanocytic Nevi (CMN)”. www.nationwidechildrens.org (na jeziku: engleski). Pristupljeno 2023-01-15.
- ^ a b v Kinsler VA, O‘Hare P, Bulstrode N; et al. (2017). „Melanoma in congenital melanocytic naevi”. British Journal of Dermatology. 176: 1131—43..
Spoljašnje veze
uredi| Klasifikacija |
|---|
| Molimo Vas, obratite pažnju na važno upozorenje u vezi sa temama iz oblasti medicine (zdravlja). |