Излучивање бактерија мокраћом
Излучивање бактерија мокраћом или бактериурија један је од симптома у урологији који се користи за присуство бактерија у мокраћи.[1]
| Излучивање бактерија мокраћом | |
|---|---|
| Синоним | Bacteruria |
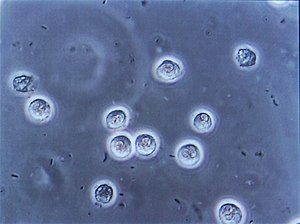 | |
| Већи број бактерија у облику штапића приказаних између већих белих крвних зрнаца на микроскопији мокраће код особе са инфекцијом мокраћних канала | |
| Специјалности | ургентна медицина, инфектологија |
| Типови | Асимптоматска, симптоматска |
| Дијагностички метод | анализе мокраће, уринокултура |
| Лечење | На основу симптома или фактора ризика |
| Фреквенција | Асимптоматска: 3% (до 50% жена у старачким домовима) Симптоматска:до 10% жена годишње |
Може се класификовати као асимптоматска и симптоматска. Асимптоматска бактериурија се дефинише као присуство једне или више бактеријских врстa, у броју од ≥105 бактеријских колонија/ml, које се изолују из мокраће која је узоркована на одговарајући начин, без обзира на присуство пиурије, али у одсуству симптома и знакова инфекције мокраћних путева (ИМП). Симптоматска бактериурија се дефиниша као инфекције мокраћних путева, обично од стране једног микроорганизма, која се најчешће јавља код жена у репродуктивном добу.[2] Ова подела омогућава правилну процену и лечење бактериурије и објашњава улогу интерпрофесионалног тима у лечењу пацијената са овим стањем.[3]
Јавља се у 3-7% жена између 16-65 година а само у 0,1% мушкараца. Учесталост бактериурије се повећава са старењем, а посебно у мушкараца после 65 година.[3]
Дијагноза бактериурије може се поставити на основу комбинације симптома и позитивне анализе мокраће или уринокултуре.[3]
Значај бактериурије и индикације за лечење разликују се у зависности од тога да ли је она откривена код болесника са нормалним мокраћим системом или код оних који имају било коју удружену болест или стечену или урођену аномалију.[4]
Опште информације
уредиБактериурија се дефинише као присуство бактерија у мокраћи и може се класификовати као:[4]
Симптоматска бактериурија
уредиСимптоматска бактериурија, која се дефинише као инфекција мокраћних путева обично изазвана од стране једног микроорганизма, или као инфекције:
- доњих мокраћних путева (циститис и простатитис),
- инфекција горњих мокраћних путева (пијелонефритис и пионефроза)
Асимптомтска бактериурија
уредиАсимптомтска бактериурија се дефинише као колонизација са једним или више организама у узорку мокраће без симптома или знакова инфекције. Асимптоматска бактериурија обично је узрокована бактеријом Ешерихија коли.[5] Други потенцијални патогени су Клебсијела и стрептококи групе Б.[5][6] Чешћи је код жена, старијих особа, код штићеника установа за дуготрајну негу. код особа са дијабетесом, код особа са пласираним мокрачним катетером и код особа са повредама кичмене мождине.
Такође постоји веза између асимптоматске бактериурије код трудница са малом порођајном тежином, превременим порођајем, циститиса, инфекцијом новорођенчета и смрти фетуса.[5] Бактериурија у трудноћи може да повећава ризик од прееклампсије.[7]
Епидемиологија
уредиПојава асимптоматске бактериурије у односу на инфекције мокраћних путева варира међу различитим популацијама. Млађе, здраве особе могу имати асимптоматску бактериурију, али је она ретка у поређењу са старијим одраслим особама.
Америчко друштво за инфективне болести објавило је податке о преваленцији асимптоматске бактериурије која је приказана на овој табели:
| Групе | Преваленца (у %) | |
|---|---|---|
| Здраве жене у пременопаузи | 1,0 до 5,0 | |
| Труднице | 1,9 до 9,5 | |
| Жене у постменопаузи (50 до 70 година старостиe) | 2,8 до 8,6 | |
| Особе са дијабетесом | Жене | 9,.0 до 27,0 |
| Мушкарци | 0,7 до 1,0 | |
| Старији људи који живе у заједници | Жене (старије од 70 година) | >15,0 |
| Мушкарци | 3,6 до 19,0 | |
| Старији корисници дуготрајне неге | Жене | 25,0 до 50,0 |
| Men | 15,0 до 40,0 | |
| Особе са лезијом кичмене мождине | Повремени катетер | 23,0 до 89,0 |
| Сфинктеротомија и кондом катетер | 57,0 | |
| Особе на хемодијализи | 28,0 | |
| Особе са сталним уринарним катетером | Краткотрајно | 9,0 до 23,0 |
| Дуготрајно | 100 | |
Према подацима Америчког друштво за инфективне болести утврђено је да жене и мушкарци старији од најмање 70 година имају преваленцију од 10,8% до 16% и 3,6% до 19%, што је респективно. Корисници дуготрајне неге такође су имали повећану преваленцију са 25% до 50% код жена корисника ових услуга и 15% до 40% код мушкараца.[8]
Дуготрајна употреба сталних уринарних катетера је такође повезана са 100% преваленцијом асимптоматске бактериурије, за разлику од краткотрајне употребе катетера са до 23% преваленције.
Жене која болују од шећерне болести показале су повећану стопу преваленције у поређењу са мушким са шећерном болести, 9% до 27% у односу на 0,7% до 11%, што је респективно.[8]
Што се тиче инфекције мокраћних путева, код жена је већа вероватноћа да ће их развити него код мушкараца, иако се пораст примећује код мушкараца након 50. године живота. Отприлике 50% жена ће развити најмање једну инфекцију мокраћних путева током свог живота, при чему 1 од 3 жене има инфекцију доњих мокраћних путева до 24 године. Код млађих жена, рецидив инфекције доњих мокраћних путева је 25% у року од 6 месеци од прве појаве инфекције.
Ако се труднице са асимптоматском бактериуријом не лече, до 40% ће развити инфекцију доњих мокраћних путева, али стварна инциденца инфекцију доњих мокраћних путева у трудноћи је само 4%. Инфекцију доњих мокраћних путева су друга најчешћа инфекција за све старије особе које нису на дуготрајној нези, чинећи 25% свих инфекција.
Појединци са сталним уринарним катетерима су у већем ризику од развоја инфекције доњих мокраћних путева. Најчешћа болничка инфекција у болницама и старачким домовима су инфекције мокраћних путева повезане са катетером.[8]
Етиологија
уредиПостоји више начина да се мокрачни путеви колонизирају или инфицирају бактеријама. Типични пацијенти који често колонизују мокрачу бактеријама су они старији од 65 година или они који испуњавају један од следећих услова:[1]
- дуготрајни стални уринарни катетери, који код појединаца може изазвати колонизацију мокраћних путева бактеријам у року од 48 сати од постављања
- неурогене бешика
- уринарна стома
- жене у постменопаузи, које могу бити изложене већем ризику од колонизације због губитка киселог вагиналног пХ.
- жене у трудноћи
Уобичајене бактерије које колонизују мокраћне путеве су бактерије и гљивице које укључују Escherichia coli (најчешћи патоген повезан са инфекцијом мокраћних путева), Enterococcus species, Candida species. Пацијенти са колонизованим бактерима у мокраћним путевима могу бити асимптоматски, или ће постати симптоматски, и због инфекције морају се лечити. Жене имају већу вјероватноћу од мушкараца да развију инфекцијом мокраћних путева због њихове анатомије урогениталног тракта.[9][10][11][12]
Патофизиологија
уредиЖене често развијају инфекцију доњих мокраћних путева због тога што је мокраћна цев близу роднице и ректума, што може довести до ненамерног уношења фекалне флоре у мокраћне путеве. Бактерије из мокраћне цеви могу да прежу е у мокраћну бешику и изазову циститис, а ако из бешике преко мокраћовода дођу до бубрега, онда се развија пијелонефритис. Пијелонефритис се такође може јавити и услед колонизације бубрега бактеријама преко лимфног система.[4]
Када мушкарци развију инфекцију доњих мокраћних путева, укључујући простатитис, то је обично због опструкције као што је уринарни камен или увећана простата.
Уметање хроничног сталног уринарног катетератакође је фактор ризика за развој инфекције доњих мокраћних путева. Микроорганизми се могу унети у мокраћне путеве преко катетера путем фекалних или кожних контаминаната пацијента или контакта са здравственим особљем (јатрогена инфекција).
Дијагноза
уредиАнализа мокраће и уринокултура су најважнији лабораторијски налази који се користе за одређивање да ли појединац има инфекцију мокраћних путева или не. Овом анализом мора да се утврди да ли су вредности белих крвних зрнаца у мокраћи (ВБЦ) и леукоцитне естеразе (ЛЕ) абнормално високе, што указује на пиурију и могућу инфекцију. Друге абнормалности се могу приметити анализом мокраће код појединца са инфекцијом мокраћних путева укључују позитивну вредност нитрита. [13][14][15]
Ако се анализа мокраће сматра значајном за инфекцију мокраћних путева код симптоматског пацијента без других разлога за абнормалне налазе (нпр. асимптоматска особа са хроничним постављањем уринарног катетера), онда треба започети емпиријску терапију антибиотицима. Емпиријско лечење негативног мокрачног налаза може бити прикладно ако је пацијент неутропеничан и ако је утврђено да има инфекцију мокраћних путева на основу других фактора, укључујући значајан број микроорганизама у уринокултури са знацима и симптомима инфекције. Када се анализом мокраће под микроскопским пољем велике снаге утврди више од 20 сквамозних ћелија сматра се да је мокраћа контаминирана узорак треба узети у обзир пре почетка примене антибиотика да би се утврдило да ли је примена заиста индицирана. Ако анализа мокраће покаже повишене ВБЦ (више од 10) и ЛЕ (позитивна вредност), а особа има хронични стални катетер, потребно је додатно размотрити да ли пацијент има клиничке симптоме инфекције мокраћних путева пре почетка лечења. Хронични стални уринарни катетер са бактериуријом може иритирати зид бешике што доводи до пиурије без стварне инфекције.[4]
Уринокултура
Уринокултуру треба обавезно урадита, а када резултати уринокултуре буду доступни, требало би утврдити да ли се патагон који формира колоније по милилитру (mL) сматра значајним за инфекцију мокраћних путева у односу на могућу контаминацију.
Сликовне методе
Методе снимања нису рутински индиковане код циститиса или акутног некомпликованог пијелонефритиса, али могу бити од помоћи у одређеним стањима. Особе са упорним симптомима након 48 до 72 сата одговарајуће антибиотске терапије требало би да се подвргну сликовној евалуацији горњих мокраћних путева, као и пацијенти са пијелонефритисом који изгледају тешко болесни.
Компјутеризована томографија (ЦТ) без контраста је обично дијагностичка метода избора, док је контрастно средство неопходно када су потребне студије перфузије бубрега. Пошто не постоје клинички знаци који могу поуздано разликовати једноставан акутни пијелонефритис од опасне, опструиране пионефрозе која захтева хитну операцију, треба размотрите пре снимања да ли постоји историја камена у бубрегу или клиничка сумња на камен у бубрегу.
Диференцијална дијагноза
уредиДиференцијално дијагностички од бактериурије треба имати у виду следећа стања и болести:
- Акутни пијелонефритис
- Рак бешике
- Хламидијама изазвана генитоуринарна инфекција
- Небактеријски циститис
- Емфизематозни пијелонефритис
- Емфизематозни циститис
- Интерстицијски циститис
- Запаљењску болест карлице
Терапија
уредиОдрасле особе за које је утврђено да имају асимптоматску бактериурију обично не треба лечити осим ако су трудне, или су подвргнуте генитоуринарној процедури или су имунокомпромитоване (неутропенија, трансплантација бубрега). Пре него што се започне примена антибиотика код особа са познатом инфекцијом мокраћних путева требало би прво уклонити или заменети уринарни катетер. Међу антибиотике за лечење инфекције мокраћних путева спадају:
- флуорокинолони,
- сулфаметоксазол/триметоприм,
- бета-лактами,
- нитрофурантоин (који је индикован само за циститис).
Повећање отпорности бактерија на уобичајене оралне антибиотике наметнуло је неопходност пажљивог прегледа резултата осетљивости уринокултуре. Отпорност на патогена која се јавља у инфекцији мокраћних путева јављаа се не само у стационарном окружењу, већ и у амбулантним условима. Мађу овим врстама спадају E. Coli и Klebsiella које постају отпорне преко бета-лактамазе проширеног спектра. Постоје неки изузеци, али ови механизми резистенције доводе до ин виво клиничких неуспеха код свих пеницилина, цефалоспорина и монобактама. Карбапенеми су типично изабрана класа лекова који су код ових патогена отпорних на више лекова.
Локалне податке антибиограма треба прегледати како би се одредиле најбоље опције емпиријске терапије за инфекцију мокраћних путева . Ово захтева одређивање најбоље опције за организме као што су E. Coli, Klebsiella species, и Proteus. Пожељно је да осетљивост за дате бактерије буде 80% до 90% или већа од недавних података о локалној осетљивости мокраће. Емпиријска терапија такође треба да буде одређена на основу индивидуалних алергија и свих недавних уринарних култура појединца у случају да је потребно да се покрију било који организми отпорни на више лекова.
Када се сазнају резултати осетљивости културе појединца, терапију треба модификовати како би се осигурало да се користи антибиотик са најужим спектром који покрива микроорганизам који се лечи, а да се и даље постигне одговарајућа пенетрација у бешику и бубреге по потреби. Ако пацијент такође има инфекцију крвотока због истог организма као инфекцију мокраћних путева, пожељан је бактерицидни антибиотик. У овим случајевима антибиотик би требало да има најмање 90% оралне биорасположивости ако је орални антибиотик одговарајућа опција за оба места инфекције. Било који антибиотик који захтева дозирање путем бубрега треба проценити на основу клиренса креатинина појединца или процењене брзине гломеруларне филтрације. Када се антибиотик на одговарајући начин смањи, требало би предузети још један корак како би се обезбедило спровођење антимикробне терапије.
Трајање терапије би требало да буде довољно дуго за искорењивање патогена, али не претерано дуго како не би изазове нежељене догађаје или резистенцију. Пацијенти са некомпликованим циститисом се обично лече од 3 до 7 дана, у зависности од изабраног антибиотика. Код некомпликованог пијелонефритиса, терапија антибиотицима се креће од 5 до 14 дана. Код компликованог циститиса и пијелонефритиса лечење може трајати од 7 до 14 дана, у зависности од индивидуалних околности.
Види још
уредиИзвори
уреди- ^ а б „Бактериурија: узроци, симптоми, дијагноза, лечење”. sr-m.iliveok.com. Приступљено 2023-07-18.
- ^ Najar, M. S.; Saldanha, C. L.; Banday, K. A. (2009). „Approach to urinary tract infections”. Indian Journal of Nephrology. 19 (4): 129—139. ISSN 1998-3662. PMC 2875701 . PMID 20535247. doi:10.4103/0971-4065.59333 .
- ^ а б в Geerlings, Suzanne E. (2016). „Clinical Presentations and Epidemiology of Urinary Tract Infections”. Microbiology Spectrum. 4 (5). ISSN 2165-0497. PMID 27780014. doi:10.1128/microbiolspec.UTI-0002-2012.
- ^ а б в г Crader, Marsha F.; Kharsa, Antoine; Leslie, Stephen W. (2022), Bacteriuria, StatPearls Publishing, PMID 29489257, Приступљено 2023-02-20
- ^ а б в Smaill, Fiona M.; Vazquez, Juan C. (2019). „Antibiotics for asymptomatic bacteriuria in pregnancy”. The Cochrane Database of Systematic Reviews. 11.
- ^ Emami A, Javanmardi F, Pirbonyeh N (август 2020). „Antibiotic resistant profile of asymptomatic bacteriuria in pregnant women: a systematic review and meta-analysis”. Expert Review of Anti-Infective Therapy. 18 (8): 807—815. PMID 32321329. S2CID 216084453. doi:10.1080/14787210.2020.1759420..
- ^ Szweda, H.; Jóźwik, M. (2016). „Urinary tract infections during pregnancy - an updated overview”. Developmental Period Medicine. 20 (4): 263—272. PMID 28216479..
- ^ а б в г Colgan R, Nicolle LE, McGlone A, Hooton TM (септембар 2006). „Asymptomatic bacteriuria in adults”. American Family Physician. 74 (6): 985—990. PMID 17002033..
- ^ „Pattern of Urinary Antibiograms in a Tertiary Care Hospital of Eastern India”. J Assoc Physicians India. 64 (4): 26—30. април 2016. PMID 27734638..
- ^ Detweiler, Keri; Mayers, Daniel; Fletcher, Sophie G. (новембар 2015). „Bacteruria and Urinary Tract Infections in the Elderly”. Urol Clin North Am. 42 (4): 561—8. PMID 26475952. doi:10.1016/j.ucl.2015.07.002..
- ^ Mamuye, Yeshwondm (март 2016). „Antibiotic Resistance Patterns of Common Gram-negative Uropathogens in St. Paul's Hospital Millennium Medical College”. Ethiop J Health Sci. 26 (2): 93—100. PMID 27222621. S2CID 17995907. doi:10.4314/ejhs.v26i2.2..
- ^ „Infections in diabetes”. J Pak Med Assoc. 65 (9): 1028—30. септембар 2015..
- ^ Detweiler, Keri; Mayers, Daniel; Fletcher, Sophie G. (новембар 2015). „Bacteruria and Urinary Tract Infections in the Elderly”. Urol Clin North Am. 42 (4): 561—8. PMID 26475952. doi:10.1016/j.ucl.2015.07.002.
- ^ Bookallil M, Chalmers E, Andrew B (2005). „Challenges in preventing pyelonephritis in pregnant women in Indigenous communities”. Rural Remote Health. 5 (3): 395..
- ^ Prasad, A.; Cevallos, M. E.; Riosa, S.; Darouiche, R. O.; Trautner, B. W. (јул 2009). „A bacterial interference strategy for prevention of UTI in persons practicing intermittent catheterization”. Spinal Cord. 47 (7): 565—9. PMC 2705471 . PMID 19139758. doi:10.1038/sc.2008.166.
Литература
уреди- US Preventive Services Task Force; Owens, D. K.; Davidson, K. W.; Krist, A. H.; Barry, M. J.; Cabana, M.; Caughey, A. B.; Doubeni, C. A.; Epling Jr, J. W.; Kubik, M.; Landefeld, C. S.; Mangione, C. M.; Pbert, L.; Silverstein, M.; Simon, M. A.; Tseng, C. W.; Wong, J. B. (2019-09-24). „Screening for Asymptomatic Bacteriuria in Adults: US Preventive Services Task Force Recommendation Statement”. JAMA. 322 (12): 1188—1194. PMID 31550038. S2CID 202746652. doi:10.1001/jama.2019.13069..
- Raz R (октобар 2003). „Asymptomatic bacteriuria. Clinical significance and management”. Int J Antimicrob Agents. 22 (Suppl 2): 45—7..
- Lin E, Bhusal Y, Horwitz D, et al. Overtreatment of enterococcal bacteriuria. (2012-01-09). „Overtreatment of enterococcal bacteriuria”. Archives of Internal Medicine. 172 (1): 33—8. PMID 22232145. doi:10.1001/archinternmed.2011.565..
- Mody, L.; Juthani-Mehta, M. (2014-02-26). „Urinary tract infections in older women: A clinical review”. JAMA. 311 (8): 844—54. PMC 4194886 . PMID 24570248. doi:10.1001/jama.2014.303..
- Matuszkiewicz-Rowińska, J.; Małyszko, J.; Wieliczko, M. (2015-03-16). „Urinary tract infections in pregnancy: Old and new unresolved diagnostic and therapeutic problems”. Arch Med Sci. 11 (1): 67—77. PMC 4379362 . PMID 25861291. doi:10.5114/aoms.2013.39202.
- Kazemier, B. M.; Koningstein, F. N.; Schneeberger, C.; Ott, A.; Bossuyt, P. M.; De Miranda, E.; Vogelvang, T. E.; Verhoeven, C. J.; Langenveld, J.; Woiski, M.; Oudijk, M. A.; Van Der Ven, J. E.; Vlegels, M. T.; Kuiper, P. N.; Feiertag, N.; Pajkrt, E.; De Groot, C. J.; Mol, B. W.; Geerlings, S. E. (новембар 2015). „Maternal and neonatal consequences of treated and untreated asymptomatic bacteriuria in pregnancy: A prospective cohort study with an embedded randomised controlled trial”. Lancet Infect Dis. 15 (11): 1324—33. PMID 26255208. doi:10.1016/S1473-3099(15)00070-5..
Спољашње везе
уреди| Класификација | |
|---|---|
| Спољашњи ресурси |
| Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |