Akutno oštećenje kičmene moždine
Akutno oštećenje kičmene moždine (AOKM) su transekcije kičmene moždine, koje mogu biti komplente i parcijalne.[3] Kod kompletnog oblika oštećene su sve strukture određenih segmenata kičmene moždine, dok su kod parcijalnog oštećenja zahvaćene samo određene strukture u transverzalnim nivoima kičmene moždine.[4]
| Akutno oštećenje kičmene moždine | |
|---|---|
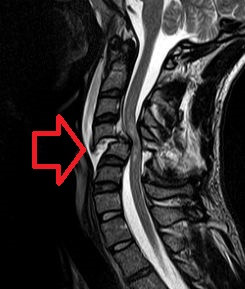 | |
| MRI preloma sa dislokacijom prčljena i kompresiom kičmene moždine | |
| Specijalnosti | Neurohirurgija |
| Tipovi | Komplena, parcijalna.[1] |
| Dijagnostički metod | Klinički simptomi i slikovne metote[1] |
| Lečenje | Konzervativni i hirurški[1] |
| Frekvencija | 12.000 slučajeva godišnje u SAD[2] |
Najčešći uzroci akutnog oštećenja kičmene moždine su trauma, metastazni ekstraduralni tumori, akutni mijelitisi (mijelo-patije), infarkt kičmene moždine koji nastaje usled tromboze prednje spinalne arterije, hematomijelija, subduralna ili epiduralna hemoragija.[5]
Istorija уреди
Više od nekoliko hiljada godina unazad poznate su teške posledice akutnog oštećenja kičmene moždine, kada prve pisane tragove nalazimo u drevnom egipatskom Edvin Smith Papirus iz 2500. godine pre nove ere, u kome postoji opis povrede kičmene moždine, za koju se kaže da se „ne leči".[6]
Hindu tekstovi iz 1800. godine pre nove ere pominju i SCI i opisuju tehnike trakcije (istezanja) kako bi se ispravila oštećena kičma.[6]
Grčki lekar Hipokrat, rođen u petom veku pre nove ere, opisao je oštećenja kičmene moždine u svom Hipokratovom korpusu i izumeo uređaje za vuču kako bi ispravio dislocirane pršljenove.[7]
Aulus Cornelius Celsus, rođen 30. p. n. e., piše da povreda kičme rezultira brzom smrću.[6]
U drugom veku grčki lekara Galen eksperimentisao je na majmuna i utvrdio da je horizontalno rezanje kroz kičmenu moždinu dovelo do gubitka svih senzacija i kretanja ispod nivoa reza.[8]
Grčki lekar iz sedmog veka Paul Aegina opisao je hirurške tehnike za lečenje polomljenih pršljenova uklanjanjem fragmenata kostiju, kao operaciju smanjenja pritiska na kičmu.[6]
Mali medicinski napredak je u ovoj oblasti ostvaren je u srednjem veku u Evropi; sve dok u renesansi nisu na crtežima prikazani anatomske strukture kičme i njenih živaca, od starne Leonarda da Vincija i Andreasa Vesaliusa.[7]
Prvi koji je pacijentu uklonio metak iz lumbalne kičme bio je1762. godine hirurg Andre Louis. Nakon ovog zahvata pacijent je povratio kretanje u nogama.[7]
Godine 1829. hirurg Gilpin Smit obavio je uspešnu laminektomiju koja je poboljšala osećaj pacijenta.[9]
Međutim, ideja da je SCI neizlečiva ostala je dominantna sve do početka 20. veka[тражи се извор] Godine 1934. stopa smrtnosti u prve dve godine nakon povrede kičme bila je preko 80%, uglavnom zbog infekcija urinarnog trakta.[10]
Tek u drugoj polovini 20. veka razvoj slikovnih metoda u radiologiji, operativnih metoda u hirurgiji, medicinskoj nezi i rehabilitacionoj medicini doprineo je značajnom poboljšanju terapije oštećenja kičmene moždine.[11] Na dalji uspeh u lečenjuuticalo je i stvaranje službi hitnih medicinskih usluga za profesionalni i bezbedan transport ljudi u bolnicu jer je poboljšao ishod bolesti počev od sedamdesetih godina 20. veka.[12] Ova i druga poboljšanja u nezi i praćenju bolesnika rezultovala su od 1940. godine povećanim trajanjem života ljudi sa oštećenjem kičmene moždine; vremena preživljavanja (koje je poboljšano za oko 2.000%.[13]
Sindrom kompletne transekcije kičmene moždine уреди
Sindrom kompletne transekcije kičmene moždine uzrokuju mnogobrojni činioci, a najčešći je to prelom kičmenog stuba i ishemija.[14] Može biti kompletna i parcijalna, npr. grudnih i slabinskih segmenata kičmene moždine:[3]
- Kompletna transekcija kičmene moždine
Kompletna transekcija KM manifestuje se spinalnim šokom, pored koga kliničkom slikom dominiraju i sledeći znaci i simptomi: lezije kičmene moždine nastaje:[15]
| Kompletna transekcija | Parcijalna lezija | |
|---|---|---|
| Tetraplegija | 18.3% | 34.1% |
| Paraplegija | 23.0% | 18.5% |
- respiratorna nsuficijencija,
- kvadriplegija,
- arefleksija i anestezija ispod nivoa lezije,
- neurogeni šok sa hipotenzijom i kompenzatornom tahikardijom,
- gubitak sfinkterijalne kontrole,
- distenzija trbuha zbog paralitičkog ileusa.
Može se razviti Hornerov sindrom, te anhidroza zbog lezije simpatikusa.
- Parcijalna lezija grudnih i slabinskih segmenata kičmene moždine
Ova vrsta lezija manifestuju se spinalnim šokom. Pri tome se ne moraju razviti respiratorna simptomatologija.
Prednji spinalni sindrom уреди
Prednji spinalni sindrom uključuje kompletnu motornu paralizu i gubitak osećaja bola i temperature ispod nivoa lezije. Ukoliko je očuvana stražnja kolumna dodir, vibracija i propriocepcija su očuvani.
Ovaj sindrom je uzrokovan kompresijom prednje spinalne arterije, sa pratećom ishemijom. Udružen je sa rasprskavajućim frakturama kičme (burst fracture), spinalnih kolumni i retropulzijom fragmenata, kao i posledičnom aksijalnom kompresijom.[14][17][18][19][20] [21][22][23]
Centralni spinalni sindrom уреди
Centralni spinalni sindrom uzrokovan je oštećenjem kortikospinalnog puta. Karakteriše ga slabost, (više u gornjim nego u donjim udovima) koja je više izražena u distalnim delovima ekstremiteta.
Udružen je sa hiperekstenzionim povredama kod pacijenata sa spondilozom ili kompresivnom stenozom cervikalnog kanala. Ekstenzija uzrokuje zabacivanje flavuma i uklještenje kičmene moždine, što je najverovatnije glavni uzrok ovog sindroma.[14]
Akutne parcijalne transverzalne lezija kičmene moždine уреди
Brown-Séquard-ov sindrom уреди
Sindrom hemisekcije kičmene moždine, ili Brown-Sequard, ili akutna parcijalna transverzalna lezija kičmene moždine uključuje povredu kičmene moždine samo na jednom mestu. Hemisekcija kičmene moždine najčešće nastaje kao posledica direktnih trauma (npr ubod nožem).[14]
Nastaje u izuzetnim slučajevima i karakteriše se slabošću udova i oštećenjem dubokog senzibiliteta na strani lezije (prekid ipsilateralnih puteva-piramidnog i zadnjih funikula). Na suprotnoj strani postoji neosetljivost za bol, toplo i hladno (oštećenje ukrštenog spinotala-mičnog puta).
Hornerov sindrom уреди
Hornerov sindrom se manifestuje miozom, ptozom, enoftalmuson i anhidrozom. Uzrok je oštećenje vratnog simpatikusa.[24] [25][26][27][28]
Sindrom posteroinferiorne cerebelarne arterije уреди
Sindrom posteroinferiorne cerebelarne arterije se manifestuje različitim konstelacijama uključuje disfagiju, disfoniju, štucanje, vrtoglavicu, povraćanje, cerebelarnu ataksiju. Može biti rezultat visoke cervikalne lezije, a može biti uzrokovan i okluzijom vertebralne arterije sa diskokacijom i hiperekstenzijom cervikalne kičme.[14]
Sindrom kaude ekvine i medularnog konusa уреди
Sindrom kaude ekvine (lat. cauda equina syndrome - CES) manifestuje se određenom grupom simptoma, kao što su:
- nesimetričan radikularni bol u perineumu,
- gubitak osećaja u slabinskim dermatomimima S1, S2 i S3 (fenomen jahačih pantalona),
- radikularni bol u udovima,
- oštećenje sfinktera sa inkontinencijom ili retencijom mokrenja i stolice,
- motorna slabost u udovima sa hiporefleksijom ili arefleksijom.[29][30][31][32][33][34][35][36][37][38][39]
Vaskularne lezije kičmene moždine уреди
Према најјеdnostavniјој podela vaskularnе leziје kičmene moždine, sa anatomskog gledišta, dele se na vaskularne malformacije i ishemijsko - hemoragijske poremećaje.[40][41][42]
Vaskularne malformacije kičmene moždine уреди
Vaskularne malformacije kičmene moždine predstavljanju heterogenu grupu poremećaja krvih sudova koji dovode do loštečenja kičmene moždine na direktan ili indirektan način.[43]
Ova grupa poremećaja se sastoji od: arteriovenskih malformacija (AVMs), duralnih arteriovenskih fistula (AVF), spinalnih hemangioma, kavernoznih angioma i aneurizmi. Spinalne vaskularne malformacije sastoje se od abnormalnih veza između normalne arterijske i venske cirkulacije. Kod ovih malformacija ne postoji kapilarna mreža. Kao rezultat toga, venski pritisak se povećava i stvara mogućnost nastanka hemoragije ili infarkcije.[44][45]
Ishemijsko - hemoragijski poremećaji уреди
Prolazna ishemija kičmene moždine se manifestuje prolaznom slabošću donjih udova izazvanih naporom.[3]
Venski infarkt se manifestuje subakutno, bolovima u leđima, trbuhu ili nogama. Postoji različit stepen motornog i senzitivnog deficita, ali bez jasno određenog uzorka. Nivo ispada senzibiliteta je sličan kao kod arterijskog ishemijskog poremećaj.[14]
Dijagnoza уреди
Izlaganje osobe u kontekstu traume ili netraumatske pozadine određuje sumnju na povredu kičmene moždine. Karakteristike su naime paraliza, gubitak senzora ili oboje na bilo kom nivou. Drugi simptomi mogu uključivati inkontinenciju.
Radiografska procena pomoću rendgena, CT skeniranja ili MRI može utvrditi da li postoji oštećenje kičmenog stuba i gde se ono nalazi.[46] Rendgenski snimci su opšte dostupni i mogu otkriti nestabilnost ili neusklađenost kičmenog stuba, ali ne daju vrlo detaljne slike i mogu propustiti povrede kičmene moždine ili pomeranje ligamenata ili diskova koji nemaju prateća oštećenja kičmenog stuba. Prema tome, kada su rendgenski nalazi normalni, ali se i dalje sumnja na SCI zbog bolova ili simptoma SCI, koriste se CT ili MRI snimci. CT daje više detalja od rendgenskih zraka, ali izlaže pacijenta većem zračenju, i još uvek ne daje slike kičmene moždine ili ligamenata; MRI prikazuje strukture tela sa najvećim detaljima. Stoga je standard za svakoga ko ima neurološke deficite pronađene u SCI ili se misli da ima nestabilnu povredu kičmenog stuba.[46]
Neurološke procene koje pomažu u utvrđivanju stepena oštećenja sprovode se u početku i više puta u ranim fazama lečenja; ovo određuje brzinu poboljšanja ili pogoršanja i informiše lečenje i prognozu. Gore navedena ASIA skala oštećenja koristi se za određivanje nivoa i težine povrede.
Terapija уреди
Prehospitalno lečenje уреди
Prva faza u lečenju sumnje na povredu kičmene moždine je usmerena na osnovno održavanje života i sprečavanje daljih povreda:
- održavanje disajnih puteva,
- održavanje disanja,
- održavanje cirkulacije
- ograničavanje daljeg kretanja kičme.
U hitnim slučajevima, većina ljudi koji su bili podvrgnuti silama koje su dovoljno jake da izazovu AOKM tretiraju se kao da imaju nestabilnost kičmenog stuba i da im je kretanje kičme ograničeno kako bi se sprečilo naknadno oštećenje kičmene moždine.[47] Pretpostavlja se da su povrede ili prelomi glave, vrata ili karlice, kao i penetrirajuća trauma u blizini kičme i padovi sa visine povezani sa nestabilnim kičmenim stubom sve dok se ne isključe u bolnici. Udesi vozila pri velikim brzinama, sportske povrede koje uključuju glavu ili vrat i povrede u ronjenju su drugi mehanizmi koji ukazuju na visok rizik od AOKM.[48] Pošto traume glave i kičme često koegzistiraju, kod svako ko je bez svesti ili ima snižen nivo svesti kao rezultat povrede glave obavezno treba ograničiti kretanje kičme.[47]
Čvrsta cervikalna kragna se stavlja na vrat, a glava se drži fiksirana sa obe strane i osoba je vezana za dasku. Uređaji za izvlačenje se koriste za pomeranje ljudi bez preteranog pomeranja kičme [49] ako su još uvek u vozilu ili drugom skučenom prostoru. Pokazalo se da upotreba ogrlice za vrat povećava mortalitet kod ljudi sa penetrirajućom traumom i stoga se ne preporučuje rutinski u ovoj grupi.[50]
Savremena nega traume uključuje korak koji se zove čišćenje vratne kičme, isključujući povredu kičmene moždine ako je pacijent potpuno svestan i nije pod uticajem lekova ili alkohola, nema neurološki deficit, nema bolove u sredini vrata i nema drugih bolova. bolne povrede koje bi mogle odvratiti pažnju od bolova u vratu. Ako su svi oni odsutni, nije potrebno ograničavanje pokreta kičme.[49]
Ako se pomeri nestabilna povreda kičmenog stuba, može doći do oštećenja kičmene moždine.[51] Između 3 i 25% AOKM se ne javlja u vreme početne traume, već kasnije tokom lečenja ili transporta.[52] Dok je nešto od toga posledica prirode same povrede, posebno u slučaju višestruke ili masivne traume, neki od njih odražavaju neuspeh da se adekvatno ograniči kretanje kičme. AOKM može da ugrozi sposobnost tela da se zagreje, pa će možda biti potrebna ćebad za zagrevanje.
Prevencija уреди
Vozilom izazvano akutno oštećenje kičmene moždine može da se spreču merama koje uključuju društvene i pojedinačne napore da se smanji vožnja pod dejstvom droga ili alkohola, rastresena vožnja i pospana vožnja.[49] Ostali napori uključuju povećanje bezbednosti na putu (kao što je obeležavanje opasnosti i dodavanje osvetljenja) i bezbednost vozila, kako da bi se sprečile nesreće (kao što su rutinsko održavanje i antiblok kočnice) tako i da bi se ublažila šteta od sudara (kao što su nasloni za glavu, vazdušni jastuci, sigurnosni pojasevi , i bezbednosna sedišta za decu).[49]
Padovi se mogu sprečiti unošenjem promena u okolinu, kao što su neklizajući materijali i rukohvati u kadama i tuševima, ograde za stepenice, dečije i sigurnosne kapije za prozore.[53]
Povrede u vezi sa oružjem mogu se sprečiti obukom o rešavanju sukoba, kampanjama edukacije o bezbednosti oružja i promenama u tehnologiji oružja (kao što su blokade okidača) kako bi se poboljšala njihova bezbednost.[53]
Sportske povrede se mogu sprečiti izmenama sportskih pravila i opreme kako bi se povećala bezbednost, i edukativnim kampanjama za smanjenje rizičnih praksi kao što je ronjenje u vodi nepoznate dubine ili hvatanje glavom u fudbalu i drugim sportovima.[49]
Izvori уреди
- ^ а б в ATLS - Advanced Trauma Life Support - Student Course Manual (10th ed.). American College of Surgeons. 2018. стр. 129–144.
- ^ „Spinal Cord Injury Facts and Figures at a Glance” (PDF). 2012. Архивирано из оригинала (PDF) 28. 06. 2018. г. Приступљено 16. 5. 2018.
- ^ а б в „Spinal cord injury - Symptoms and causes”. Mayo Clinic (на језику: енглески). Приступљено 2021-02-03.
- ^ „Spinal Cord Injury Information Page | National Institute of Neurological Disorders and Stroke”. www.ninds.nih.gov. Приступљено 2021-02-03.
- ^ „Spinal Cord Injuries”. medlineplus.gov. Приступљено 2021-02-03.
- ^ а б в г Lifshutz, J.; Colohan, A. (2004). „A brief history of therapy for traumatic spinal cord injury”. Neurosurgical Focus. 16 (1): E5. PMID 15264783. S2CID 44484514. doi:10.3171/foc.2004.16.1.6.
- ^ а б в Holtz & Levi 2010, стр. 3–4.
- ^ Holtz & Levi 2010, стр. 5.
- ^ Holtz & Levi 2010, стр. 6.
- ^ Fallah, Dance & Burns 2012, стр. 235.
- ^ Morganti-Kossmann, Raghupathi & Maas 2012, стр. 229.
- ^ Sabharwal 2013, стр. 35.
- ^ Holtz & Levi 2010, стр. 7.
- ^ а б в г д ђ Nieuwenhuys R, Voogd JC et al. The Human Central Nervous System. Springer, Berlin, New York; 2008.
- ^ „Spinal Cord Injury Types & Treatment | Shepherd Center”. www.shepherd.org. Приступљено 2021-02-03.
- ^ Field-Fote E (26 March 2009). Spinal cord injury: An overview. In Field-Fote E (ed.). Spinal Cord Injury Rehabilitation. F.A. Davis. ISBN 978-0-8036-2319-4.. str.7-8
- ^ Wilting J, Muller TS, Ebensperger C, et al. Development of the vertebral column: morphogenesis and genes. In: Vogel R, Fanghaenel J, Giebel J, eds. Aspects of terminology. Marburg, Germany: Tectum Verlag, 1996.
- ^ Seller MJ, Nevin NC. Periconceptional vitamin supplementation and the prevention of neural tube defects in South-East England and Northern Ireland. J Med Genetics 1984; 21:325–30.
- ^ Iqbal MM. Iqbal, M. M. (2000). „Prevention of neural tube defects by periconceptional use of folic acid”. Pediatr Rev. 21 (2): 58—66. PMID 10660632. S2CID 245158899. doi:10.1542/pir.21.2.58..
- ^ Moore K, Persaud TVN. The developing human: clinially oriented embryology, 6th ed. Philadelphia: W.B. Saunders Company, 1998.
- ^ Nolting D, Hansen B, Keeling J, Kjaer I. Nolting, D.; Hansen, B. F.; Keeling, J.; Kjaer, I. (1998). „Prenatal development of the normal human vertebral corpora in different segments of the spine”. Spine. 23 (21): 2265—71. PMID 9820904. S2CID 37096094. doi:10.1097/00007632-199811010-00003..
- ^ Capecchi MR. Function of homeobox genes in skeletal development. Ann NY Acad Sci 1996; 785:34–7.
- ^ Gasser RF. Evidence that sclerotomal cells do not migrate medially during normal embryonic development of the rat. Am J Anat 1979; 154:509–24.
- ^ Réthelyi M, Light AR, Perl ER. Synaptic ultrastructureof functionally and morphologically characterized neurons of the superficial spinal dorsal horn of the cat. J Neuroscience. 1989; 9:1846–63.
- ^ Bennett GJ, Abdelmoumene M, Hayashi et al. Spinal cord layer I neurons with axon collaterals that generate local arbors. Brain Res 1981; 209:421–6.
- ^ Mannen H, Sugiura Y. Reconstruction of neurons of dorsal horn proper using Golgi-stained serial sections. J Comp Neurol 1976; 168:303–12.
- ^ Romanes GJ. The motor columns of the spinal cord. Prog Brain Res 1964; 11:93–116.
- ^ Schoenen J. Dendritic organization of the human spinal cord: The motoneurons. J Comp Neurol 1982b; 211:226–47.
- ^ Naderi S, Ture U, Pait TG. History of the spinal cord localization. Neurosurg Focus 2004; 16:E15.
- ^ Brown AG. Organization in the spinal cord. The anatomy and physiology of identified neurons New York: Springer, 1981.
- ^ Schoenen J, Faull RLM. Spinal cord: Cytoarchitectural, dendroarchitectural and myeloarchiotectural organization, In: Paxinos G, ed. The Human Nervous System. San Diego: Academic Press,1990; 19–53.
- ^ Brown AG. Nerve cells and nervous systems. Springer Verlag, 1991.
- ^ Bican O, Minagar A, Pruitt AA. The spinal cord: A review of functional neuroanatomy. Neurol Clin 2013; 31:1–18.
- ^ Tubbs RS, Loukas M, Slappey JB et al. Clinical anatomy of the C1 dorsal root, ganglion, and ramus: A review and anatomical study. Clin Anat 2007; 20:624–67.
- ^ O’Rahilly R. Human embryology and teratology. New York: John Wiley & Sons, 1996.
- ^ Slack JMW. We have a morphogen!. Nature 1987; 327:553–4.
- ^ Tabin CJ. Retinoids, homeoboxes, and growth factors: toward molecular models for limb development. Cell 1991; 66:199–217.
- ^ Moore K, Persaud TVN. The developing human: clinially oriented embryology, 6th ed. Philadelphia: W.B. Saunders Company, 1998.
- ^ Nolting, D.; Hansen, B. F.; Keeling, J.; Kjaer, I. (1998). „Prenatal development of the normal human vertebral corpora in different segments of the spine”. Spine. 23 (21): 2265—71. PMID 9820904. S2CID 37096094. doi:10.1097/00007632-199811010-00003..
- ^ Anson JA, Spetzler RF. Interventional neuroradiology for spinal pathology. Clin Neurosurg 1992; 39:388-417.
- ^ Krings T. Vascular Malformations of the Spine and Spinal Cord: Anatomy, Classification, Treatment. Klin Neuroradiol 2010. 4747
- ^ Özkan, Neriman; Kreitschmann-Andermahr, Ilonka; Goerike, Sophia Luise; Wrede, Karsten Henning; Kleist, Bernadette; Stein, Klaus-Peter; Gembruch, Oliver; Sandalcioglu, Ibrahim Erol; Wanke, Isabel (2015-07-17). „Single center experience with treatment of spinal dural arteriovenous fistulas”. Neurosurgical Review. 38 (4): 683—692. ISSN 0344-5607. PMID 26178237. S2CID 22825343. doi:10.1007/s10143-015-0645-z.
- ^ „Spinal Cord Injury: Signs, Causes, and Prevention”. Healthline (на језику: енглески). 2012-08-07. Приступљено 2021-02-03.
- ^ Signorelli, F.; Della Pepa, G.M.; Sabatino, G.; Marchese, E.; Maira, G.; Puca, A.; Albanese, A. (2015). „Diagnosis and management of dural arteriovenous fistulas: A 10 years single-center experience”. Clinical Neurology and Neurosurgery. 128: 123—129. ISSN 0303-8467. PMID 25496935. S2CID 26535769. doi:10.1016/j.clineuro.2014.11.011.
- ^ Clark, S.; Powell, G.; Kandasamy, J.; Lee, M.; Nahser, H.; Pigott, T. (2012-12-29). „Spinal dural arteriovenous fistulas – presentation, management and outcome in a single neurosurgical institution”. British Journal of Neurosurgery. 27 (4): 465—470. ISSN 0268-8697. PMID 24350764. S2CID 26024912. doi:10.3109/02688697.2012.752433.
- ^ а б „How is SCI diagnosed? | NICHD - Eunice Kennedy Shriver National Institute of Child Health and Human Development”. www.nichd.nih.gov (на језику: енглески). 2022-01-25. Приступљено 2023-07-11.
- ^ а б MD, Sunil Sabharwal (2013-12-10). Essentials of Spinal Cord Medicine (на језику: енглески). Demos Medical Publishing. ISBN 978-1-61705-075-6.
- ^ Cameron P, Jelinek G, Kelly AM, Brown AF, Little M (1 April 2014). Textbook of Adult Emergency Medicine: Expert Consult. Elsevier Health Sciences UK. Cameron, Peter; Jelinek, George; Kelly, Anne-Maree; Brown, Anthony F. T. (април 2014). Textbook of Adult Emergency Medicine E-Book. Elsevier Health Sciences. ISBN 978-0-7020-5438-9..
- ^ а б в г д Sabharwal S (10 December 2013). Essentials of Spinal Cord Medicine. Demos Medical Publishing. Sunil Sabharwal, MD (10. 12. 2013). Essentials of Spinal Cord Medicine. Demos Medical. ISBN 978-1-61705-075-6..
- ^ „EMS Spinal Precautions and the Use of the Long Backboard”. Prehospital Emergency Care (на језику: енглески). 17 (3): 392—393. 2013. ISSN 1090-3127. PMID 23458580. S2CID 6609104. doi:10.3109/10903127.2013.773115.
- ^ Ahn H, Singh J, Nathens A, MacDonald RD, Travers A, Tallon J, Fehlings MG, Yee A (август 2011). „Pre-hospital care management of a potential spinal cord injured patient: a systematic review of the literature and evidence-based guidelines”. Journal of Neurotrauma. 28 (8): 1341—61. PMC 3143405 . PMID 20175667. doi:10.1089/neu.2009.1168..
- ^ Peitzman AB, Fabian TC, Rhodes M, Schwab CW, Yealy DM (2012). The Trauma Manual: Trauma and Acute Care Surgery. Lippincott Williams & Wilkins. Peitzman, Andrew B.; Fabian, Timothy C.; Rhodes, Michael; Yealy, Donald M.; William Schwab, C. (10. 12. 2012). The Trauma Manual: Trauma and Acute Care Surgery. Lippincott Williams & Wilkins. ISBN 978-1-4511-1679-3..
- ^ а б Wyatt JP, Illingworth RN, Graham CA, Hogg K, Robertson C, Clancy M (9 February 2012). Oxford Handbook of Emergency Medicine. OUP Oxford. Wyatt, Jonathan P.; Illingworth, Robin N.; Graham, Colin A.; Hogg, Kerstin; Robertson, Colin; Clancy, Michael (16. 2. 2012). Oxford Handbook of Emergency Medicine. OUP Oxford. ISBN 978-0-19-101605-9..
Literatura уреди
- Adams, J.G. (2012). Emergency Medicine: Clinical Essentials. Elsevier Health Sciences. ISBN 978-1-4557-3394-1.
- Augustine, J.J. (2011). „Spinal trauma”. Ур.: Campbell, J.R. International Trauma Life Support for Emergency Care Providers. Pearson Education. ISBN 978-0-13-300408-3.
- Bigelow, S.; Medzon, R. (16. 6. 2011). „Injuries of the spine: Nerve”. Ур.: Legome, E.; Shockley, L.W. Trauma: A Comprehensive Emergency Medicine Approach. Cambridge University Press. ISBN 978-1-139-50072-2.
- Brown, J.; Wyatt, J.P.; Illingworth, R.N.; Clancy, M.J.; Munro, P. (2008). Oxford American Handbook of Emergency Medicine. Oxford University Press. ISBN 978-0-19-977948-2.
- Cameron, P.; Jelinek, G.; Kelly, A.M.; Brown, A.F.T.; Little, M. (2014). Textbook of Adult Emergency Medicine: Expert Consult. Elsevier Health Sciences UK. ISBN 978-0-7020-5438-9.
- Cifu, D.X.; Lew, H.L. (2013). Handbook of Polytrauma Care and Rehabilitation. Demos Medical Publishing. ISBN 978-1-61705-100-5.
- Cortois, F.; Charvier, K. (2015). „Sexual dysfunction in patients with spinal cord lesions”. Ур.: Vodusek, D.B.; Boller, F. Neurology of Sexual and Bladder Disorders: Handbook of Clinical Neurology. Elsevier Science. ISBN 978-0-444-63254-8.
- DeKoning, E.P. (2014). „Cervical spine injuries”. Ур.: Sherman, S.; Weber, J.; Schindlbeck, M.; Patwari, R. Clinical Emergency Medicine. McGraw-Hill Education. ISBN 978-0-07-179461-9.
- Elliott, S. (2010). „Sexual dysfunction in women with spinal cord injury”. Ур.: Bono, C.M.; Cardenas, D.D.; Frost, F.S. Spinal Cord Medicine, Second Edition: Principles & Practice. Demos Medical Publishing. стр. 429—38. ISBN 978-1-935281-77-1.
- Field-Fote, E. (2009). „Spinal cord injury: An overview”. Ур.: Field-Fote, E. Spinal Cord Injury Rehabilitation. F.A. Davis. ISBN 978-0-8036-2319-4.
- Fallah, A.; Dance, D.; Burns, A.S. (2012). „Rehabilitation of the individual with spinal cord injury”. Ур.: Fehlings, M.G.; Vaccaro, A.R.; Maxwell B. Essentials of Spinal Cord Injury: Basic Research to Clinical Practice. Thieme. ISBN 978-1-60406-727-9.
- Frontera, W.R.; Silver, J.K.; Rizzo, T.D. Jr. (2014). Essentials of Physical Medicine and Rehabilitation. Elsevier Health Sciences. ISBN 978-0-323-22272-3.
- Fulk, G.D.; Behrman, A.L.; Schmitz, T.J. (23. 7. 2013). „Traumatic Spinal Cord Injury”. Ур.: O'Sullivan S; Schmitz T. Physical Rehabilitation. F.A. Davis. ISBN 978-0-8036-4058-0.
- Hammell, K.W. (2013). Spinal Cord Injury Rehabilitation. Springer. ISBN 978-1-4899-4451-1.
- Harvey, L. (2008). Management of Spinal Cord Injuries: A Guide for Physiotherapists. Elsevier Health Sciences. ISBN 978-0-443-06858-4.
- Holtz, A.; Levi, R. (2010). Spinal Cord Injury. Oxford University Press. ISBN 978-0-19-970681-5.
- Ilyas, A.; Rehman, S. (31. 3. 2013). Contemporary Surgical Management of Fractures and Complications. JP Medical Ltd. ISBN 978-93-5025-964-1.
- Marx, J.; Walls, R.; Hockberger, R. (2013). Rosen's Emergency Medicine: Concepts and Clinical Practice. Elsevier Health Sciences. ISBN 978-1-4557-4987-4.
- Miller, E.; Marini, I. (2012). „Sexuality and spinal cord injury counseling implications”. Ур.: Marini, I.; Stebnicki, M.A. The Psychological and Social Impact of Illness and Disability, 6th Edition. Springer Publishing Company. ISBN 978-0-8261-0655-1.
- Moore, K. (2006). Clinically Oriented Anatomy. Lippincott Williams & Wilkins. ISBN 978-0-7817-3639-8.
- Morganti-Kossmann, C.; Raghupathi, R.; Maas, A. (2012). Traumatic Brain and Spinal Cord Injury: Challenges and Developments. Cambridge University Press. ISBN 978-1-107-00743-7.
- Namdari, S.; Pill, S.; Mehta, S. (21. 10. 2014). Orthopedic Secrets. Elsevier Health Sciences. ISBN 978-0-323-17285-1.
- Newman, M.F.; Fleisher, L.A.; Fink, M.P. (2008). Perioperative Medicine: Managing for Outcome. Elsevier Health Sciences. ISBN 978-1-4160-2456-9.
- Peitzman, A.B.; Fabian, T.C.; Rhodes, M.; Schwab, C.W.; Yealy, D.M. (2012). The Trauma Manual: Trauma and Acute Care Surgery. Lippincott Williams & Wilkins. ISBN 978-1-4511-1679-3.
- Pellock, J.M.; Myer, E.C. (22. 10. 2013). Neurologic Emergencies in Infancy and Childhood. Elsevier Science. ISBN 978-1-4831-9392-2.
- Roos, K.L. (7. 3. 2012). Emergency Neurology. Springer Science & Business Media. ISBN 978-0-387-88585-8.
- Sabharwal, S. (2013). Essentials of Spinal Cord Medicine. Demos Medical Publishing. ISBN 978-1-61705-075-6.
- Sabharwal, S. (2014). „Spinal cord injury (Cervical)”. Ур.: Frontera, W.R.; Silver, J.K.; Rizzo, T.D. Jr. Essentials of Physical Medicine and Rehabilitation. Elsevier Health Sciences. ISBN 978-0-323-22272-3.
- Shah, K.H.; Egan, D.; Quaas, J. (2012). Essential Emergency Trauma. Lippincott Williams & Wilkins. ISBN 978-1-4511-5318-7.
- Snell, R.S. (2010). „The spinal cord and the ascending and descending tracts”. Clinical Neuroanatomy. Lippincott Williams & Wilkins. ISBN 978-0-7817-9427-5.
- Teufack, S.; Harrop, J.S.; Ashwini, D.S. (2012). „Spinal Cord Injury Classification”. Ур.: Fehlings, M.G.; Vaccaro, A.R.; Maxwell B. Essentials of Spinal Cord Injury: Basic Research to Clinical Practice. Thieme. ISBN 978-1-60406-727-9.
- Weiss, J.M. (2010). „Spinal cord injury”. Ур.: Weiss, L.D.; Weiss, J.M.; Pobre, T. Oxford American Handbook of Physical Medicine and Rehabilitation. Oxford University Press, USA. ISBN 978-0-19-970999-1.
- Wyatt, J.P.; Illingworth, R.N.; Graham, C.A.; Hogg, K.; Robertson, C; Clancy, M. (2012). Oxford Handbook of Emergency Medicine. Oxford: Oxford University Press. ISBN 978-0-19-101605-9.
Spoljašnje veze уреди
| Klasifikacija | |
|---|---|
| Spoljašnji resursi |
- Akutno oštećenje kičmene moždine на сајту Curlie
| Molimo Vas, obratite pažnju na važno upozorenje u vezi sa temama iz oblasti medicine (zdravlja). |