Неонатална холестаза
Неонатална холестаза је наследни или стечени поремећај излучивања билирубина, који резултује коњугованом хипербилирубинемијом (ако је директни билирубин > 1 мг/дЛ) и новорођеначком жутицом.[2][3] Неонатална холестаза обично се примећује у прве две недеље живота новорођенчета, које има жутицу, тамну мокраћу, ахоличну столицу и хепатомегалију. Постоје бројни узроци поремећаја који се могу открити лабораторијским анализама, хепатобилијарним прегледом и, понекад, биопсијом јетре и операцијом.[4][5][6][7][8][9]
| Неонатална холестаза | |
|---|---|
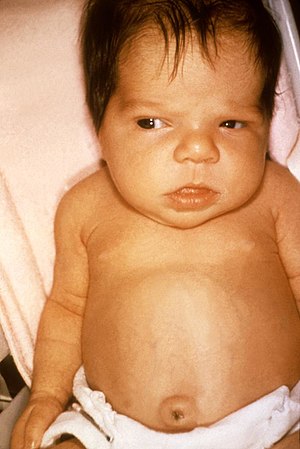 | |
| Нооворођенче са знацима жутице | |
| Специјалности | педијатрија |
| Фреквенција | Око 1 на 2.500 живорођених новорођенчади.[1] |
Терапија се заснива на лечењу специфичног узрок и пружања потпорне неге, укључујући додатни унос витамина топљивих у масти и хране која садржи триглицериде средње вредности у ланцу и садржи довољно калорија.[10][11][12]
Епидемиологија уреди
Инциденца холестаза на глобалном нивоу је 1 на 2.500 живорођених новорођенчади, а инциденција билијарне атрезије нпр. у Сједињеним Америчким Државама око 1 на 12.000 живорођених новорођенчади.[1][13]
Етиопатогенеза уреди
Холестаза, или застој у излучивању жучи, може бити резултат екстрахепатичних или интрахепатичних поремећаја, мада се неки од ова два поремећаја преклапају.[1]
Екстрахепатични узроци холестазе уреди
Најчешћи екстрахепатични поремећај је:[14]
- Билијарна атрезија
Билијарна атрезија је опструкција билијарног стабла услед прогресивне склерозе екстрахепатичних жучних канала. У већини случајева билијарна атрезија се манифестира неколико недеља након рођења, веројатно након упале и ожиљака екстрахепатичких (а понекад и интрахепатичних) жучних канала.[1][15][16][17][18]
Ретко је присутан код превремено рођене деце или новорођенчади на рођењу. Узрок упалног одговора није познат, али је уплетено неколико заразних микорганизама, укључујући реовирус типа 3 и цитомегаловирус.[19][20][21]
Интрахепатички узроци холестазе уреди
Интрахепатички узроци могу бити: заразни, алоимуни, метаболички, генетски,[22] токсични.[1]
- Инфекција
Инфекције које могу изазвати холестазу су:
- вирусне (нпр вирус херпес симплекса, цитомегаловирус, рубеола),
- бактеријске (нпр грам-позитивна и грам негативна бактеремија, УТИ узрокована Есцхерицхиа цоли ) * паразитске (нпр токсоплазмоза ).
Сепса код новорођенчади на родитељској исхрану такође може изазвати холестазу.
- Гестацијска алоимунска болест
Гестацијска алоимунска болест јетре укључује трансплантацијски пролаз мајчинског ИгГ који индукује комплемент-посредовани мембрански агресивни комплекс који оштећује јетру фетуса.
- Метаболички узроци
Метаболички узроци укључују бројне урођене грешке метаболизма као што су галактосемија, тирозинемија, мањак антитрипсина алфа-1, поремећаји метаболизма липида, поремећаји митохондрије и оштећења оксидације масних киселина .
- Генетски узроци
Генетске оштећења укључују Алагилле синдром, цистичну фиброзу и синдром бубрежне дисфункционе холестазе (АРЦ). Постоји и низ мутација гена који ометају нормалну производњу и излучивање жучи и узрокују холестазу (настали поремећаји називају се прогресивна породична интрахепатичка холестаза).[23]
- Токсични узроци
Токсични узроци углавном настају употребом продужене парентералне исхране код изузетно превремено рођених новорођенчади или новорођенчади са синдромом кратког црева.
- Идиопатски синдром
Идиопатски синдром неонаталног хепатитиса (џиновски ћелијски хепатитис) је упално стање неонаталне јетре. Учесталост му се смањила, а постаје све ређе јер побољшане дијагностичке студије омогућавају идентификацију специфичних узрока холестазе.
Клиничка слика уреди
Клиничка слика холестазе се обично примјећује у прве две недеље живота новорођенчета, са знацима: [24][25]
- жутице,[26]
- тамног урина (који садржи коњуговани билирубин),[27]
- ахоличне столице,
- хепатомегалије
- хроничним сврбежом (који је чест),
- недостатка витамина растворљивог у масти
Прогресија на графиконима раста може показати пад.
Ако основни поремећај изазове фиброзу и цирозу јетре, може се развити портална хипертензија с накнадномм дистензијом трбуха узрокованом асцитесом, проширеним трбушним венама и знацима крварења у горњим партијама гастроинтстиналног система, насталих због варикозе једњака.
Дијагноза уреди
| Етиологија | Дијагностичке процедуре |
|---|---|
| Дисфункција јетре |
|
| Инфекције.[30] |
|
| Ендокринопатија |
|
| Цистична фиброза |
|
| Галактоземија |
|
| Мањак антитрипсина алфа-1.[31] |
|
| Генетске грешке у синтези жучне киселине |
|
| Урођене грешке метаболизма.[32] |
|
| Алоимуне болести јетре |
|
Терапија уреди
Тарапија се заснива на лечењу специфичних узрок који се могу лечити, уносу витамину А, D, Е и К, уносу триглицерида средњег ланца, а понекад уносом урсодеоксихолне киселине.[33]
Ако нема специфичне терапије, лечење је потпорно и састоји се првенствено од прехрамбене терапије, укључујући додатке витамина А, D, Е и К. За одојчад која су храњена формулом, треба користити формулу која садржи триглицериде средње вриедности у ланцу, јер се боље апсорбује уз присуство недостатка жучне соли.[34] Потребнан је и унос одговарајућих калорија (новорођенчету ће можда требати > 130 калорија/кг дневно. У новорођенчади с минималним протоком жучи, урсодеоксихолна киселина у дози од 10 до 15 мг/кг једном дневно може ублажити сврбеж.[35]
Одојчад с билијарном атрезијом захтевају хируршко истраживање интраоперативним колангиограмом. Ако се потврди билијарна атрезија, потребно је урадити портоентеростомију (Касаи поступак). У идеалном случају, овај поступак треба извести у првом или другом месецу живота. Након овог раздобља краткотрајна прогноза значајно се погоршава. Након операције многи пацијенти имају значајне хроничне проблеме, укључујући упорну холестазу, понављајући узлазни холангитис и застој у напредовању. У циљу профилаксе често се прописују антибиотици (нпр триметоприм/сулфаметоксазол ) више пута током годину дана у постоперативном поступку како би се спречио растући холангитис. Чак и уз оптималну терапију, већина новорођенчади развије цирозу и захтјева им трансплантацију јетре.[36][37]
Будући да алоимунска болест јетре нема дефинитивни маркер и/или тест, треба узети у обзир лечење убризгавање имунолошких глобулина (ИВИГ) или рану заменску трансфузије како би се евентуално зауставило трајно оштећење јетре ако није постављена дефинитивна дијагноза.[38][39]
Прогноза уреди
Билијарна атрезија је прогресивна и, ако се не лечи, резултује:[40][41]
- опструкцијом јетре,
- хепатитисом,[42]
- цирозом и раном порталном хипертензијом,
- смрћу до 1 године старости.
Прогноза холестазе услед специфичних поремећаја (нпр метаболичка болест) је различита, и краће се у распону од потпуно бенигног тока до прогресивне болести која резултује цирозом.
Идиопатски неонатални хепатитис синдром обично се отежано решава, док трајно оштећење јетре може довести већ након неколико месеци до инсуфицијенције јетре и смрти.
Алоимуне болести јетре имају лошу прогнозу, ако изостане рана интервенције.
Извори уреди
- ^ а б в г д Загорy ЈА, Нгуyен MV, Wанг КС: Рецент адванцес ин тхе патхогенесис анд манагемент оф билиарy атресиа. Цурр Опин Педиатр 27(3):389–394, 2015.
- ^ Балистрери WФ. Неонатал цхолестасис. Ј Педиатр. 1985;106(2):171–184
- ^ Фелдман, Амy Г.; Сокол, Роналд Ј. (1. 2. 2013). „Неонатал Цхолестасис”. НеоРевиеwс. 14 (2). ИССН 1526-9906. дои:10.1542/нео.14-2-е63. Приступљено 9. 1. 2020.
- ^ Јаундице ин бабиес: имплицатионс фор цоммунитy сцреенинг фор билиарy атресиа. Келлy ДА, Стантон А БМЈ. 1995 Маy 6; 310(6988):1172-3. [ПубМед] [Реф лист]
- ^ Миели-Вергани Г, Хоwард ЕР, Портман Б, Моwат АП. Лате реферрал фор билиарy атресиа—миссед оппортунитиес фор еффецтиве сургерy. Ланцет. 1989;1(8635):421–423. [ПубМед] [Гоогле Сцхолар]
- ^ Суцхy ФЈ. Неонатал цхолестасис. Педиатр Рев. 2004;25(11):388–396
- ^ Давис АР, Росентхал П, Есцобар ГЈ, Неwман ТБ. Интерпретинг цоњугатед билирубин левелс ин неwборнс. Ј Педиатр. 2011;158(4):562.е1–565.е1.
- ^ Ниевелстеин РА, Роббен СГ, Блицкман ЈГ. Хепатобилиарy анд панцреатиц имагинг ин цхилдрен—тецхниqуес анд ан овервиеw оф ноннеопластиц дисеасе ентитиес. Педиатр Радиол. 2011;41(1):55–75.
- ^ Емерицк КМ, Ранд ЕБ, Голдмунтз Е, Крантз ИД, Спиннер НБ, Пиццоли ДА. Феатурес оф Алагилле сyндроме ин 92 патиентс: фреqуенцy анд релатион то прогносис. Хепатологy. 1999;29(3):822–829.
- ^ Јаундице ат 14 даyс оф аге: еxцлуде билиарy атресиа. Хуссеин M, Хоwард ЕР, Миели-Вергани Г, Моwат АП Арцх Дис Цхилд. 1991 Оцт; 66(10):1177-9.
- ^ Лее WС. Пре-адмиссион цонсултатион анд лате реферрал ин инфантс wитх неонатал цхолестасис. Ј Паедиатр Цхилд Хеалтх. 2008;44(1–2):57–61.
- ^ Лиен ТХ, Цханг МХ, Wу ЈФ, ет ал. Таиwан Инфант Стоол Цолор Цард Студy Гроуп. Еффецтс оф тхе инфант стоол цолор цард сцреенинг програм он 5-yеар оутцоме оф билиарy атресиа ин Таиwан. Хепатологy. 2011;53(1):202–208.
- ^ Моyер V, Фреесе ДК, Wхитингтон ПФ, ет ал. Нортх Америцан Социетy фор Педиатриц Гастроентерологy, Хепатологy анд Нутритион. Гуиделине фор тхе евалуатион оф цхолестатиц јаундице ин инфантс: рецоммендатионс оф тхе Нортх Америцан Социетy фор Педиатриц Гастроентерологy, Хепатологy анд Нутритион. Ј Педиатр Гастроентерол Нутр. 2004;39(2):115–128.
- ^ Јавид ПЈ, Малоне ФР, Дицк АА, ет ал. А цонтемпорарy аналyсис оф парентерал нутритион-ассоциатед ливер дисеасе ин сургицал инфантс. Ј Педиатр Сург. 2011;46(10):1913–1917
- ^ Гилмоур СМ, Херсхкоп M, Реифен Р, Гилдаy D, Робертс ЕА. Оутцоме оф хепатобилиарy сцаннинг ин неонатал хепатитис сyндроме. Ј Нуцл Мед. 1997;38(8):1279–1282
- ^ Есмаили Ј, Изадyар С, Карегар I, Гхоламрезанезхад А. Билиарy атресиа ин инфантс wитх пролонгед цхолестатиц јаундице: диагностиц аццурацy оф хепатобилиарy сцинтиграпхy. Абдом Имагинг. 2007;32(2):243–247.
- ^ Руссо П, Магее ЈЦ, Боитнотт Ј, ет ал. Десигн анд валидатион оф тхе билиарy атресиа ресеарцх цонсортиум хистологиц ассессмент сyстем фор цхолестасис ин инфанцy. Цлин Гастроентерол Хепатол. 2011;9(4):357.е2–362.е2. [ПМЦ фрее артицле] [ПубМед] [Гоогле Сцхолар]
- ^ Нио M, Охи Р, Миyано Т, Саеки M, Схираки К, Танака К. Јапанесе Билиарy Атресиа Регистрy. Фиве- анд 10-yеар сурвивал ратес афтер сургерy фор билиарy атресиа: а репорт фром тхе Јапанесе Билиарy Атресиа Регистрy. Ј Педиатр Сург. 2003;38(7):997–1000. [ПубМед] [Гоогле Сцхолар]
- ^ Сцхреибер РА, Баркер CC, Робертс ЕА, ет ал. Билиарy атресиа: тхе Цанадиан еxпериенце. Ј Педиатр. 2007;151(6):659–665. 665.е1. [ПубМед] [Гоогле Сцхолар]
- ^ Лyкавиерис П, Цхардот C, Сокхн M, Гаутхиер Ф, Валаyер Ј, Бернард О. Оутцоме ин адултхоод оф билиарy атресиа: а студy оф 63 патиентс wхо сурвивед фор овер 20 yеарс wитх тхеир нативе ливер. Хепатологy. 2005;41(2):366–371.
- ^ Лаи МW, Цханг МХ, Хсу СЦ, ет ал. Дифферентиал диагносис оф еxтрахепатиц билиарy атресиа фром неонатал хепатитис: а проспецтиве студy. Ј Педиатр Гастроентерол Нутр. 1994;18(2):121–127.
- ^ Бамсхад МЈ, ет ал. Еxоме сеqуенцинг ас а тоол фор Менделиан дисеасе гене дисцоверy. Генетицс. 2011;12(11):745–755
- ^ Курбегов АЦ, Сетцхелл КД, Хаас ЈЕ, ет ал. Билиарy диверсион фор прогрессиве фамилиал интрахепатиц цхолестасис: импровед ливер морпхологy анд биле ацид профиле. Гастроентерологy. 2003;125(4):1227–1234. [ПубМед] [Гоогле Сцхолар]
- ^ Хоффенберг ЕЈ, Наркеwицз МР, Сондхеимер ЈМ, Смитх ДЈ, Силверман А, Сокол РЈ. Оутцоме оф сyндромиц пауцитy оф интерлобулар биле дуцтс (Алагилле сyндроме) wитх онсет оф цхолестасис ин инфанцy. Ј Педиатр. 1995;127(2):220–224. [ПубМед] [Гоогле Сцхолар]
- ^ Цхристенсен РД, Хенрy Е, Wиедмеиер СЕ, Бурнетт Ј, Ламберт ДК. Идентифyинг патиентс, он тхе фирст даy оф лифе, ат хигх-риск оф девелопинг парентерал нутритион-ассоциатед ливер дисеасе. Ј Перинатол. 2007;27(5):284–290.
- ^ Балистрери WФ, Безерра ЈА. Wхатевер хаппенед то “неонатал хепатитис”? Цлин Ливер Дис. 2006;10(1):27–53. в.
- ^ Харпават С, Финеголд МЈ, Карпен СЈ. Патиентс wитх билиарy атресиа хаве елеватед дирецт/цоњугатед билирубин левелс схортлy афтер биртх. Педиатрицс. 2011;128(6):е1428–е1433.
- ^ Wиллиам Ј, Цоцхран. „Неонатал Цхолестасис”. www.мерцкмануалс.цом. Приступљено 9. 1. 2020.
- ^ Америцан Ацадемy оф Педиатрицс Субцоммиттее он Хyпербилир-убинемиа. Манагемент оф хyпербилирубинемиа ин тхе неwборн инфант 35 ор море wеекс оф гестатион. Педиатрицс. 2004;114(1):297–316. [ПубМед] [Гоогле Сцхолар]
- ^ Зербини MC, Галлуцци СД, Маезоно Р, ет ал. Ливер биопсy ин неонатал цхолестасис: а ревиеw он статистицал гроундс. Мод Патхол. 1997;10(8):793–799
- ^ Свегер Т. Ливер дисеасе ин алпха1-антитрyпсин дефициенцy детецтед бy сцреенинг оф 200,000 инфантс. Н Енгл Ј Мед. 1976;294(24):1316–1321. [ПубМед] [Гоогле Сцхолар]
- ^ Цобер МП, Киллу Г, Браттаин А, Wелцх КБ, Кунисаки СМ, Теителбаум ДХ. Интравеноус фат емулсионс редуцтион фор патиентс wитх парентерал нутритион-ассоциатед ливер дисеасе. Ј Педиатр. 2012;160(3):421–427. [ПубМед] [Гоогле Сцхолар]
- ^ Соден ЈС, Ловелл МА, Броwн К, ет ал. Фаилуре оф ресолутион оф портал фибросис дуринг омега-3 фаттy ацид липид емулсион тхерапy ин тwо патиентс wитх ирреверсибле интестинал фаилуре. Ј Педиатр. 2010;156(2):327–331.
- ^ де Меијер ВЕ, Гура КМ, Ле ХД, Меисел ЈА, Пудер M. Фисх оил-басед липид емулсионс превент анд реверсе парентерал нутритион-ассоциатед ливер дисеасе: тхе Бостон еxпериенце. ЈПЕН Ј Парентер Ентерал Нутр. 2009;33(5):541–547.
- ^ Гоулет О, Антéби Х, Wолф C, ет ал. А неw интравеноус фат емулсион цонтаининг соyбеан оил, медиум-цхаин триглyцеридес, оливе оил, анд фисх оил: а сингле-центер, доубле-блинд рандомизед студy он еффицацy анд сафетy ин педиатриц патиентс рецеивинг хоме парентерал нутритион. ЈПЕН Ј Парентер Ентерал Нутр. 2010;34(5):485–495.
- ^ Рангел СЈ, Цалкинс CM, Цоwлес РА, ет ал. 2011 Америцан Педиатриц Сургицал Ассоциатион Оутцомес анд Цлиницал Триалс Цоммиттее. Парентерал нутритион-ассоциатед цхолестасис: ан Америцан Педиатриц Сургицал Ассоциатион Оутцомес анд Цлиницал Триалс Цоммиттее сyстематиц ревиеw. Ј Педиатр Сург. 2012;47(1):225–240.
- ^ Нг ПЦ, Лее ЦХ, Wонг СП, ет ал. Хигх-досе орал ерyтхромyцин децреасед тхе инциденце оф парентерал нутритион-ассоциатед цхолестасис ин претерм инфантс. Гастроентерологy. 2007;132(5):1726–1739.
- ^ Спенцер АУ, Неага А, Wест Б, ет ал. Педиатриц схорт боwел сyндроме: редефининг предицторс оф суццесс. Анн Сург. 2005;242(3):403–409. дисцуссион 409–412.
- ^ Wхитингтон ПФ, Wхитингтон ГЛ. Партиал еxтернал диверсион оф биле фор тхе треатмент оф интрацтабле пруритус ассоциатед wитх интрахепатиц цхолестасис. Гастроентерологy. 1988;95(1):130–136.
- ^ Хоанг V, Силлс Ј, Цхандлер M, Бусалани Е, Цлифтон-Коеппел Р, Моданлоу ХД. Перцутанеоуслy инсертед централ цатхетер фор тотал парентерал нутритион ин неонатес: цомплицатионс ратес релатед то уппер версус лоwер еxтремитy инсертион. Педиатрицс. 2008;121(5):е1152–е1159.
- ^ УС Превентиве Сервицес Таск Форце. Сцреенинг оф инфантс фор хyпербилирубинемиа то превент цхрониц билирубин енцепхалопатхy: УС Превентиве Сервицес Таск Форце рецоммендатион статемент. Педиатрицс. 2009;124(4):1172–1177.
- ^ Дицк MC, Моwат АП. Хепатитис сyндроме ин инфанцy—ан епидемиологицал сурвеy wитх 10 yеар фоллоw уп. Арцх Дис Цхилд. 1985;60(6):512–516
Спољашње везе уреди
| Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |