Multifokalna atrijalna tahikardija
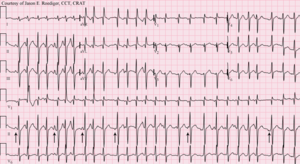
Multifokalna atrijalna tahikardija (MAT) je srčana aritmija uzrokovana višestrukim mestima konkurentne pretkomorske ili atrijalne aktivnosti. Karakteriše je nepravilna pretkomorska brzina veća od 100 otkucaja u minuti (bpm).[2] Atrijalna aktivnost je dobro organizovana, sa najmanje 3 morfološki različita P talasa, nepravilnim PP intervalima i izoelektričnom baznom linijom između P talasa.[3]
| Multifokalna atrijalna tahikardija | |
|---|---|
| Sinonimi | Chaotic atrial tachycardia[1] |
 | |
| Multifokalna atrijalna tahikardija | |
Naziv
urediShine, Kastor i Yurchak prvi su predložili da se ovaj oblik tahikardije nazove multifokalna atrijalna tahikardija (MAT) 1968. godine.[4] Za multifokalnu atrijalnu tahikardija (MAT) ranije su korišćeni terminini kao što su:
- haotični atrijalni ritam ili tahikardija,
- haotični atrijalni mehanizam,
- ponavljajuća paroksizmalna multifokalna atrijalna tahikardija.
Epidemiologija
uredi- Morbidit/mortalitet
Multifokalna atrijalna tahikardija (MAT) je relativno retka aritmija, sa stopom prevalencije od 0,05-0,32% kod pacijenata koji su hospitalizovani. Morbiditet je teško kvantifikovati jer je osnovna bolest primarna odrednica komplikacija.[5]
Pacijenti sa MAT često imaju značajne komorbiditete, posebno hroničnu opstruktivnu plućnu bolest (HOBP) i respiratornu insuficijenciju, i često se leče u odeljenjima intenzivne nege. Shodno tome, visoka stopa mortaliteta (do 45%) je povezana sa ovom aritmijom, iako nije direktna posledica abnormalnosti ritma.[5]
MAT je retko opasan po život. Ukupna klinička slika i simptomi se poboljšavaju kada se reši osnovno stanje i kontroliše MAT.[5]
- Pol i starost
MAT se uglavnom javlja kod muškaraca i kod starijih pacijenata - posebno kod starijih pacijenata sa višestrukim zdravstvenim problemima. Prosečna starost pacijenata iz 9 studija bila je 72 godine.[6]
Etiologija
urediUzroci multifokalne atrijalne tahikardije (MAT) uglavnom su povezani sa sledečim osnovnim bolestima:[3]
|
|
Osnovni poremećaji
urediHronična opstruktivna bolest pluća (HOBP) je najčešći osnovni proces bolesti, koji se primećuje u približno 60% slučajeva kod multifokalne atrijalna tahikardija. Obično izazivana pogoršanjem HOBP, ponekad usled infekcije ili srčane dekompenzacije. Povećana hipoksemija sa respiratornom acidozom i uznapredovalom bolešću takođe dovodi do povećane upotrebe bronhodilatatora, čime se povećavaju nivoi kateholamina, što može doprineti razvoju MAT.[3]
Pacijenti sa MAT često imaju srčana oboljenja, uglavnom koronarnu arterijsku bolest i valvularne bolesti srca, često u sprezi sa HOBP.[7] Srčana insuficijencija je često prisutna kada se prvi put postavi dijagnoza MAT.
U različitim serijama istraživanja, 24% pacijenata sa MAT ima šećernu bolst, 14% je imalo hipokalemiju, a 14% azotemiju, 28% pacijenata sa MAT se oporavljalo od velike operacije, dok su ostali imali postoperativne infekcije, sepsu, plućnu emboliju i srčanu insuficijenciju.[3]
Patofiziologija
urediMehanizam aritmije nije dobro definisan. Pretpostavlja se da odložene posledepolarizacije koje dovodi do aktiviranog automatizma rezultuje razvojem multifokalne atrijalne tahikardije (MAT). Dokazi koji impliciraju ovaj mehanizam su uglavnom indirektni i ukazuju na intracelularno preopterećenje kalcijumom različitim mehanizmima (npr višak kateholamina, inhibicija fosfodiesteraze, acidoza, hipoksemija).[5]
Neravnoteža elektrolita povezana sa teškim osnovnim bolestima može dodatno potencirati razvoj ove aritmije.[8]
MAT se najčešće javlja kod starijih pacijenata sa dekompenzovanom hroničnom bolešću pluća i treba je smatrati hipoksičnom komplikacijom osnovne patologije srčane provodljivosti. Međutim, mogu biti prisutni i drugi osnovni uzroci, kao što su srčana insuficijencija, sepsa ili intoksikacija metilksantinom.[3]
Efekat MAT na provodni sistem srca može ili ne mora dovesti do hemodinamske nestabilnosti.
Klinička slika
urediPacijenti se mogu žaliti na različite simptome, ili ređe, bolest može biti asimptomatska. Najčešći znaci i simptomi uključuju sledeće:[8]
- palpitacije
- kratak dah
- bol u grudima
- omaglica
- epizode sinkope
Ovi simptomi mogu biti prolazni.[8]
Dijanoza
urediFizički pregled
urediNalazi fizičkog pregleda su tipično povezani sa osnovnim procesom bolesti i nisu specifični za MAT. Puls je ubrzan i nepravilan,[9] a prvi srčani ton može biti promenljiv. Fizički pregled obično nije dovoljan da se razlikuje multifokalna atrijalna tahikardija od atrijalne fibrilacije. Respiratorni adventivni zvuci su često izraženi.
U zavisnosti od komorbidnih stanja ili opšteg zdravstvenog stanja, pacijent može biti hemodinamski nestabilan. Međutim, može biti teško utvrditi da li je to zbog osnovnog stanja ili aritmije.
Diferencijalna dijagnoza
urediDiferencijalna dijagnoza MAT uključuje: atrijalnu fibrilaciju i atrijalni flater.[2]
Jasna diferencijacija multifokalne atrijalne tahikardije (MAT) od atrijalne fibrilacije je veoma važna jer se lečenje atrijalne fibrilacije razlikuje od lečenja MAT.
MAT sa aberacijom ili već postojećim blokom grane Hisovog snopa može se pogrešno protumačiti kao ventrikularna tahikardija.
MAT se takođe mora razlikovati od drugih tahiaritmija, kako tahikardija sa uskim QRS kompleksima tako i onih sa širokim QRS kompleksima, uključujući i sinusnu tahikardiju sa čestim prevremenim atrijalnim kontrakcijama (PAK).
Terapija
urediPrehospitalna nega
urediU prehospitalnom okruženju treba preduzeti sledeće mere:
- Proceniti mogući uzrok plućne aritmije.
- Po potrebi stabilizovati akutnu situaciju.
- Obezbedite kiseonik, praćenje rada srca i pulsnu oksimetriju.
- Uspostavite intravenski (IV) pristup bez odlaganja pre transporta.
- Prikupite lekove koje pacijent možda uzima ili im može samoinicijativno pristupiti.
Nega u hitnoj pomoći
urediBrzo procenite i stabilizujte ABC uz istovremeno pružanje tretmana. Uspravan položaj sedenja je obično najprikladniji. Obezbedite IV pristup kateterom velikog prečnika i dati izotonični rastvor natrijum hlorida odgovarajučom brzinom.
Dati kiseonik da bi se održali zasićenost veća od 90%, ali izbegavati prekomernu količinu kiseonika kod pacijenata sa poznatom značajnom hroničnom opstruktivnom bolešću pluća (HOBP). Ovo će izbeći moguće probleme hipoksije na ventilaciju, što može dovesti do povećanog zadržavanja ugljen-dioksida.
Potreba za intubacijom traheje uslovljena je standardnim kliničkim indikacijama.
Uspostavite srčani monitoring, monitoring krvnog pritiska i pulsnu oksimetriju.
Procenite i lečite osnovni kardiopulmonalni proces, toksičnost teofilina ili metaboličku abnormalnost. Davati bronhodilatatore i kiseonik za lečenje dekompenzovane HOBP; hemoperfuzija aktivnog uglja i/ili uglja je terapija kod intoksikacije teofilinom. Kada se magnezijum sulfat daje za korekciju hipokalemije, većina pacijenata prelazi u normalan sinusni ritam.
Lekovi
uredi- Sedativi
Izbegavati primenu sedativa.
Lečenje i/ili otklanjanje precipitirajućeg uzroka može biti sve što je potrebno za pacijente sa multifokalnom atrijalnom tahikardijom (MAT); međutim, aritmija se može ponoviti ako se osnovno stanje pogorša. Štaviše, lečenje osnovnih bolesti ponekad može imati efekte koji podstiču aritmiju; na primer, teofilin i beta-agonisti koji se koriste kod pacijenata sa HOBP proizvode povećano dejstvo kateholamina.
- Blokatori kalcijumovih kanala
Diltiazem[10] i verapamil [11][12][13][14][15][16]. smanjuju atrijalnu aktivnost i usporavaju atrioventrikularnu (AV) nodalnu provodljivost, čime smanjuju ventrikularnu brzinu, ali ne vraćaju sve pacijente u normalan sinusni ritam. Prolazna hipotenzija je najčešći neželjeni efekat, koji se često može izbeći prethodnim tretmanom pacijenta sa 1 g intravenoznog kalcijum glukonata (10 mL 10% kalcijum glukonata).
Diltiazem se može koristiti kao intravenski bolus od 20-45 mg, a zatim kao kontinuirana infuzija od 10-25 mg/h. Verapamil može pogoršati hipoksemiju negirajući hipoksičnu plućnu vazokonstrikciju u nedovoljno ventiliranim alveolama; ovo obično nije klinički značajno.
- Beta blokatori
Više pacijenata prelazi u normalan sinusni ritam kada se leči beta-blokatorima. Međutim, upotreba beta-blokatora je ograničena prolaznom hipotenzijom i bronhospastičnim neželjenim efektima, pošto je bolest pluća obično povezana sa MAT.
MetoprololA[17][18][19]. je korišćen za smanjenje ventrikularnog pulsa. Korišćeni su i oralni i intravenski oblici doziranja. Oralna doza je 25 mg k6h dok se ne postignu željeni efekti. Intravenski bolus doziranje je primenjeno do čak 15 mg tokom 10 minuta.
Iako nijedna kontrolisana studija nije procenila upotrebu beta-blokatora kratkog dejstva u lečenju MAT, esmolol se takođe može koristiti za kontrolu ventrikularnog pulsa kao intravenska infuzija. Ima veoma kratko vreme poluraspada i može se brzo prekinuti u slučaju neželjene reakcije.
- Magnezijum
Kod malog broja pacijenata, visoke doze magnezijuma,[20][21][22][23] izazivaju značajno smanjenje srčane frekvencije pacijenta i pretvaranje u normalan sinusni ritam. Doziranje je 2 g intravenozno tokom 1 minuta, nakon čega sledi infuzija od 2 g/h tokom 5 sati.
- Antiaritmici
Korišćen je amiodaron[24][25][26] (300 mg PO tri puta dnevno ili 450-1500 mg IV tokom 2-24 h) i prijavljeno je da je povezan sa konverzijom u normalan sinusni ritam. Stopa uspeha je bila 40% na 3 dana sa oralnim doziranjem i 75% na dan 1 sa intravenskim doziranjem; međutim, ovo je procenjeno kod veoma malog broja pacijenata. Nedavni podaci podržavaju primenu amiodarona profilaktički postoperativno kod pacijenata sa HOBP. Izveštaji o slučajevima takođe podržavaju upotrebu ibutilida[27] i flekainida[28] za kardioverziju.
- Digitalis
Uprkos želji da se koristi digoksin, nije utvrđeno da je efikasan u kontroli ventrikularnog pulsa ili vraćanju normalnog sinusnog ritma. Digoksin promoviše naknadnu depolarizaciju, što može da podstakne aritmiju. Ventrikularne aritmije, AV blok i smrt su prijavljeni kada je prekomerna primena digoksina pacijentima kojima je pogrešno dijagnostikovana atrijalna fibrilacija.
Kardioverzija
urediKardioverzija je kontraindikovana u MAT. Zbog višestrukih atrijalnih žarišta, kardioverzija jednosmerne struje (DC) nije efikasna u obnavljanju normalnog sinusnog ritma i može izazvati opasnije aritmije.
Hirurška nega
urediKod pacijenata koji imaju uporne i rekurentne epizode MAT i probleme sa kontrolom pulsa, AV čvor može da se ablatira korišćenjem radiofrekventne energije i implantacijom trajnog pejsmejker.[29] Ovaj pristup treba uzeti u obzir i za simptomatsko i hemodinamsko poboljšanje i za sprečavanje razvoja kardiomiopatije posredovane tahikardijom.
Kardiolog može biti od pomoći u tumačenju EKG-a i može biti dostupan za konsultacije ako se razmatra antiaritmička terapija.
Stacionarna nega
urediVećina pacijenata sa MAT zahteva prijem radi daljeg lečenja njihovih osnovnih kardiopulmonalnih bolesti. Ovi pacijenti se često primaju u krevet pod nadzorom; međutim, klinički scenario i hemodinamska stabilnost pacijenta diktiraju raspoloženje.
Ambulantna nega
urediPacijenti koji pređu na normalan sinusni ritam nakon tretmana i stabilizacije osnovnog procesa ili pružanja specifične antiaritmičke terapije mogu se oprezno razmotriti za otpuštanje. Da bi bio otpušten, pacijent mora da se vrati u početno stanje, da nema komplicirajućih faktora, da bude u stanju da obavlja svakodnevne aktivnosti i da bude dostupan za pažljivo praćenje.
Prevencija
urediNajbolji način prevencije MAT je prevencija respiratorne insuficijencije plus pažljivo praćenje svih poremećaja elektrolita, odnosno hipokalemije, hipomagnezijemije i terapije lekovima (uglavnom toksičnost digoksina). Kod pacijenata koji primaju teofilin, važno je pažljivo praćenje nivoa leka kako bi se izbegla toksičnost.
Edukacija pacijenata
urediObrazovanje pacijenat o mogućim uzrocima ove aritmije može biti od koristi. U slučaju plućnog izvora, edukacija o prevenciji i prepoznavanju razvoja plućnih stanja može biti od pomoći.
U slučaju MAT koja se odnosi na upotrebu lekova, treba razmotriti edukaciju u vezi sa pravilnom upotrebom lekova i kako pratiti primenu takvih lekova.
Komplikacije
urediPotencijalne akutne komplikacije MAT uključuju sledeće:
- Atrijalni trombi sa embolizacijom i naknadnim moždanim udarom
- Infarkt miokarda zbog neusaglašene ponude i potražnje miokarda
- Plućna embolija
Vidi još
urediIzvori
uredi- ^ „Multifocal atrial tachycardia: MedlinePlus Medical Encyclopedia”. medlineplus.gov (na jeziku: engleski). Pristupljeno 28. 5. 2019.
- ^ a b Custer AM, Lappin SL. Multifocal atrial tachycardia (MAT). StatPearls [Internet]. 2019 Jun 3.
- ^ a b v g d Neeraj, Tandon (2021-10-16). „Multifocal Atrial Tachycardia: Overview of Multifocal Atrial Tachycardia, Pathophysiology of MAT, Etiology of MAT”. emedicine.medscape.com.
- ^ Shine KI, Kastor JA, Yurchak PM. Multifocal atrial tachycardia. Clinical and electrocardiographic features in 32 patients. N Engl J Med. 1968 Aug 15. 279(7):344-9.
- ^ a b v g Neeraj, Tandon (2021-10-16). „Multifocal Atrial Tachycardia: Overview of Multifocal Atrial Tachycardia, Epidemiology of MAT”. emedicine.medscape.com.
- ^ [Guideline] Page RL, Joglar JA, Caldwell MA, et al. 2015 ACC/AHA/HRS guideline for the management of adult patients with supraventricular tachycardia: executive summary: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Circulation. 2016 Apr 5. 133(14):e471-505.
- ^ Goudis CA, Konstantinidis AK, Ntalas IV, Korantzopoulos P. Electrocardiographic abnormalities and cardiac arrhythmias in chronic obstructive pulmonary disease. Int J Cardiol. 2015 Nov 15. 199:264-73
- ^ a b v „Multifocal Atrial Tachycardia: Overview of Multifocal Atrial Tachycardia, Pathophysiology of MAT, Etiology of MAT”. emedicine.medscape.com. 2021-10-16.
- ^ Esperer HD, Esperer C, Cohen RJ. Cardiac arrhythmias imprint specific signatures on Lorenz plots. Ann Noninvasive Electrocardiol. 2008 Jan. 13(1):44-60.
- ^ Adcock JT, Heiselman DE, Hulisz DT. Continuous infusion diltiazem hydrochloride for treatment of multifocal atrial tachycardia (abstract). Clin Res. 1994. 42:430A.
- ^ Aronow WS, Plasencia G, Wong R. Effect of verapamil versus placebo on PAT and MAT. Current Ther Res. 1980. 27:823-29.
- ^ Hazard PB, Burnett CR. Verapamil in multifocal atrial tachycardia. Hemodynamic and respiratory changes. Chest. 1987 Jan. 91(1):68-70.
- ^ Kastor JA. Multifocal atrial tachycardia. N Engl J Med. 1990 Jun 14. 322(24):1713-7.
- ^ Levine JH, Michael JR, Guarnieri T. Treatment of multifocal atrial tachycardia with verapamil. N Engl J Med. 1985 Jan 3. 312(1):21-5.
- ^ Parillo JE. Treating multifocal atrial tachycardia (MAT) in a critical care unit: new data regarding verapamil and metoprolol. Update Crit Care Med. 1987. 2:3-5.
- ^ Salerno DM, Anderson B, Sharkey PJ, Iber C. Intravenous verapamil for treatment of multifocal atrial tachycardia with and without calcium pretreatment. Ann Intern Med. 1987 Nov. 107(5):623-8
- ^ rsura E, Lefkin AS, Scher DL, Solar M, Tessler S. A randomized, double-blind, placebo-controlled study of verapamil and metoprolol in treatment of multifocal atrial tachycardia. Am J Med. 1988 Oct. 85(4):519-24.
- ^ Arsura EL, Solar M, Lefkin AS, Scher DL, Tessler S. Metoprolol in the treatment of multifocal atrial tachycardia. Crit Care Med. 1987 Jun. 15(6):591-4.
- ^ Hazard PB, Burnett CR. Treatment of multifocal atrial tachycardia with metoprolol. Crit Care Med. 1987 Jan. 15(1):20-5
- ^ Cohen L, Kitzes R, Shnaider H. Multifocal atrial tachycardia responsive to parenteral magnesium. Magnes Res. 1988 Dec. 1(3-4):239-42.
- ^ Iseri LT, Fairshter RD, Hardemann JL, Brodsky MA. Magnesium and potassium therapy in multifocal atrial tachycardia. Am Heart J. 1985 Oct. 110(4):789-94.
- ^ McCord JK, Borzak S, Davis T, Gheorghiade M. Usefulness of intravenous magnesium for multifocal atrial tachycardia in patients with chronic obstructive pulmonary disease. Am J Cardiol. 1998 Jan 1. 81(1):91-3.
- ^ Ho KM. Intravenous magnesium for cardiac arrhythmias: jack of all trades. Magnes Res. 2008 Mar. 21(1):65-8.
- ^ Kouvaras G, Cokkinos DV, Halal G, Chronopoulos G, Ioannou N. The effective treatment of multifocal atrial tachycardia with amiodarone. Jpn Heart J. 1989 May. 30(3):301-12.
- ^ Kuralay E, Cingoz F, Kilic S, et al. Supraventricular tachyarrythmia prophylaxis after coronary artery surgery in chronic obstructive pulmonary disease patients (early amiodarone prophylaxis trial). Eur J Cardiothorac Surg. 2004 Feb. 25(2):224-30.
- ^ Hsieh MY, Lee PC, Hwang B, Meng CC. Multifocal atrial tachycardia in 2 children. J Chin Med Assoc. 2006 Sep. 69(9):439-43.
- ^ Pierce WJ, McGroary K. Multifocal atrial tachycardia and Ibutilide. Am J Geriatr Cardiol. 2001 Jul-Aug. 10(4):193-5.
- ^ Barranco F, Sanchez M, Rodriguez J, Guerrero M. Efficacy of flecainide in patients with supraventricular arrhythmias and respiratory insufficiency. Intensive Care Med. 1994. 20(1):42-4.
- ^ Tucker KJ, Law J, Rodriques MJ. Treatment of refractory recurrent multifocal atrial tachycardia with atrioventricular junction ablation and permanent pacing. J Invasive Cardiol. 1995 Sep. 7(7):207-12
Literatura
uredi- Eugene Braunwald, Malattie del cuore (7ª edizione), Milano, Elsevier Masson, 2007,
- Daniele Bracchetti, Guadagna RF, Calmieri M, Le aritmie cardiache clinica, terapia medica e invasiva terza edizione, Padova, Piccin. 1999. ISBN 88-299-1378-2..
- Hurst, Il Cuore (il manuale - 11ª edizione), Milano, McGraw-Hill, 2006,
- Lilly L.S., Pathophysiology of Heart Disease., 2007ª ed., Baltimore: Lippincott Williams & Wilkins, ISBN 978-1-60547-723-7.
- Rowlands DJ, Interpretazione dell'elettrocardiogramma, 2004ª ed., Pro.Med. Editore, ISBN 978-88-6521-011-6.
Spoljašnje veze
uredi| Molimo Vas, obratite pažnju na važno upozorenje u vezi sa temama iz oblasti medicine (zdravlja). |