Hepatitis C
Hepatitis C je kontaktom prenosiva infekcija jetre izazvana virusom hepatitisa C (HCV).[6] Virus hepatitisa C otkriven je 1989. godine, nakon koga je razjašnjen uzrok nastanka velikog broja posttransfuzijskog hepatitisa dotad nepoznatog uzroka.[7] Zbog slične građe genoma i polipeptida sa drugim humanim flavivirusima, HCV je svrstan u porodicu Flaviviridae, iz roda Hepacivirus. Svetska Zdravstvena Organizacija (SZO), procenjuje da je oko 170-200.000,000 ljudi (oko 3% svetske populacije), zaraženo sa HCV, mada se pretpostavlja da je stvarna prevalenca verovatno veća jer većina infekcija ima asimptomatski tok i ostaje neprepoznata. SZO procenjuje da se godišnje sa HCV zarazi oko 3-4.000.000 ljudi.[7] Ne zna se da li virus prouzrokuje bolest kod životinja.
| Hepatitis C | |
|---|---|
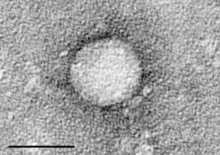 | |
| Elektronska mikroskopija: virusa hepatitisa C promera = 50 nanometara | |
| Specijalnosti | infektologija, gastroenterologija |
| Simptomi | nema[1] |
| Komplikacije | otkazivanje jetre, rak jetre, proširenje krvnih sudova jednjaka i proširenje krvnih sudova želuca[2] |
| Trajanje | dugoročna (80%)[1] |
| Uzroci | Hepatitis C virus putem krvi[1][3] |
| Dijagnostički metod | analiza krvi na antitela ili virusni RNK[1] |
| Prevencija | sterilne igle, testiranje transfuzione krvi[4] |
| Lečenje | lekovi, transplantacija jetre[5] |
| Lekovi | antivirotici (sofosbuvir, simeprevir itd.)[1][4] |
| Frekvencija | 58 miliona (2019)[4] |
| Smrtnost | 290.000 (2019)[4] |
Hepatitis C često se javlja kao asimptomatska bolest, pa zbog neblagovremenog dijagnostikovanja prelazi u hroničnu infekciju, koja nakon mnogo godina može da dovede do težih oštećenja jetre, i pojavu cirozu jetre. U težim slučajevima, ciroza jetre praćena je; otkazivanje funkcija, rakom jetre, ili velikim proširenjem venskog sistema jednjaka i želuca, koja mogu da dovedu do masovnog iskrvarenja i smrtnog ishoda.[6]
Glavni put prenosa HCV je direktan kontakt sa krvlju zaražene osobe. Rizik prenosa je najveći nakon direktne transfuzija krvi i krvnih derivata inficiranog davaoca ili nakon perkutanog kontakta upotrebom HCV zaraženog pribora pri intravenskoj primeni droge. Opisana je i učestalija pojava HCV infekcije u osoba koje koriste kokain za ušmrkavanje, verovatno zbog zajedničke upotrebe pribora zaraženog krvlju. Srednje velik rizik prenosa HCV imaju osobe na hemodijalizi zbog malih ali ponavljajućih izlaganja virusu u bolničkim uslovima.
Pegintenferon i ribavirin su standardni lekovi koji se koriste u terapiji hepatitisa C. Između 50-80% bolesnika nakon primene terapije biva izlečeno. Kod bolesnika kod kojih se razvija trajno oštećenje jetre (ciroza ili rak jetre) može biti potrebna transplantacija jetre, mada postoji rizik od naknadne virusne infekcije posle transplantacije.[5] Za hepatitis C vakcina ne postoji.
Istorijat
urediSredinom 1970-ih, Harvi J. Alter, načelnik Odeljenja za infektivne bolesti na Odseku za transfuzionu medicinu Nacionalnog zdravstvenog instituta, i njegov istraživački tim pokazali su da većina slučajeva hepatitisa nakon transfuzije krvi nije posledica infekcije virusom hepatitisa A ili B. Uprkos ovom otkriću, međunarodni istraživački napori na identifikaciji virusa su bili neuspešni tokom naredne decenije.
Godine 1987, Majkl Houton, Kvi-Lim Ču, i Džordž Kuo Čajron korporacija, u saradnji sa D. V. Bradlijem iz Centra za kontrolu i prevenciju bolesti, koristili su novi pristup molekularnom kloniranju u identifikaciji nepoznatog organizma i razvijanju dijagnostičkog testa.[8]
Godine 1988, Alter je potvrdio prisustvo HCV, verifikacijom njegovog prisustva na pločici sa ne A i ne B uzročnicima. U aprilu 1989, otkriće HCV je objavljeno u dva članka u časopisu (Nauka).[9][10] Godine 2000, Alteru i Houtonu je odato priznanje dodelom Laskerove nagrade za kliničko medicinsko istraživanje zbog kako se navodi u obrazloženju pionirskog rada koji je doveo do otkrića virusa uzročnika hepatitisa C i razvoja skrining metoda, smanjivši rizik hepatitisa vezanog za transfuziju krvi u SAD sa 30% 1970. na praktično nula 2000. godine..[11]
Čajron korporacija je podnela zahtev za nekoliko patenata na virus i njegovu dijagnozu.[12] SDS je odustao od konkurentskog zahteva za patentiranje 1990. godine nakon što je Čajron isplatio 1,9 milina dolara SDS-u i 337.500 dolara Bredliju. Godine 1994. godine, Bredli je tužio Čajron, tražeći da poništi patent i i taj projekat bude uključen kao supronalazač, dobije odštetu i autorski honorar. Odustao je od tužbe 1998. godine nakon što je izgubio parnicu pred apelacionim sudom.[13]
Otkriće uzročnika hepatitisa C dovelo do značajnih poboljšanja u dijagnostici i antiviralnom lečenju.[8]
Epidemiologija
uredi- no data
- <10
- 10-15
- 15-20
- 20-25
- 25-30
- 30-35
- 35-40
- 40-45
- 45-50
- 50-75
- 75–100
- >100
Od 130 do 170 miliona ljudi, ili ~3% svetskog stanovništva, živi sa hroničnim hepatitisom C.[14] Svake godine se zarazi od 3–4 miliona ljudi, a više od 350.000 ljudi umre godišnje od oboljenja vezanih za hepatitis C.[14] U 20. veku došlo je do znatnog uvećanja stope obolelih zbog kombinovanja IUD i intravenskih lekova ili nesterilisane medicinske opreme.[15]
U Sjedinjenim Državama, oko 2% ljudi godišnje ima hepatitis C,[16] sa 35.000 do 185.000 novih slučajeva godišnje. Stopa se smanjila na Zapadu od 1990-ih zahvaljujući poboljšanom skriningu krvi pre transfuzije.[17] Godišnja smrtnost od HCV u Sjedinjenim Državama je od 8.000 do 10.000. Očekuje se da će se stopa smrtnosti povećati kada se ljudi inficirani putem transfuzije pre testiranja na VHC razbole i umru.[18]
Procenjena distribucija, u nekim zemljama sveta, broja osoba zaraženih virusom hepatitisa C[19]
| SZO regija | Ukupna populacija (u milionima) |
Prevalenca HCV (%) |
Zaražena populacija (u milionima) |
|---|---|---|---|
| Afrika | |||
| Južna i Severna Amerika | |||
| Evropa | |||
| Jugoistočna Azija |
Stopa infekcije je viša u nekim zemljama Afrike i Azije.[20] U zemlje sa veoma visokom stopom infekcije ubrajaju se: Egipat (22%), Pakistan (4,8%) i Kina (3,2%).[14] Visoka stopa u Egiptu se dovodi u vezu sa sada ukinutom kampanjom masovnog lečenja šistosomijaze, korišćenjem nepravilno sterilisanih staklenih špriceva.[15]
U prevalenciji HCV infekcije postoje starosno specifične razlike. Tako SAD, Australija, Italija i Španija pripadaju grupi država sa podjednakom prevalencijom HCV infekcije (1-1,9%) (32). U SAD, najviša prevalencija HCV (dve trećine svih infekcija) zabeležena je u starosnim grupama od 30-49 godina. Nasuprot SAD, u Italiji i Španiji prevalencija hepatitisa C se povećava sa godinama te je najveći broj zaraženih starosti iznad 50 godina. U Italiji, Japanu i Kini, postoje hiperendemska područja u kojima je prevalencija HCV infekcije i do 20 puta viša nego u opštoj populaciji te dvostruko viša od prevalencije u istim starosnim grupama u ostalim delovima države.[19]
Etiologija
urediVirus hepatitisa C je mali, uvijeni, jednolančani, pozitivno definisani RNK virus.[5] Član je rodahepacivirus iz porodice Flaviviridae.[21] Postoji sedam glavnih genotipa VHC.[22] U Sjedinjenim Državama, genotip 1 prouzrokuje 70% slučajeva, genotip 2 prouzrokuje 20%, i svi ostali genotipovi prouzrokuje 1%.[16] Genotip 1 je najčešći i u Južnoj Americi i Evropi.[5]
Putevi prenošenja
urediPrvenstveni način prenošenja HCV u razvijenom svetu je intravenska upotreba droge (IUD), a u zemljama u razvoju pored IUD, glavni putevi prenošenja su transfuzija krvi i nebezbedne medicinske procedure,[3] U 20% slučajeva uzrok prenošenjanja je nepoznat;[23][24]
Intravenska upotreba droge je glavni faktor rizika za hepatitis C u mnogim delovima sveta.[25] Nakon istraživanja u 77 zemalja utvrđeno je da 25 zemalja ima stopu hepatitisa C od 60% do 80% među populacijom intravenskih narkomana, uključujući tu i Sjedinjene Američke Države[26] i Kinu.[25] Dvanaest zemalja imaju stopu veću od 80%.[26] Deset miliona intravenskih narkomana u svetu zaraženo je hepatitisom C; od toga zemlje sa najvećim brojem su Kina (1,6 miliona), SAD (1,5 miliona), i Rusija (1,3 miliona).[26]
Stopa hepatitisa C među zatvorenicima u Sjedinjenim Državama je deset do dvadeset puta veća od stope među opštom populacijom, što u studiji pripisuju visokorizičnom ponašanju kao što su IUD i tetoviranje nesterilnom opremom...[27][28]
Transfuzija krvi, proizvodi od krvi, i transplantacija organa bez skrininga na HCV stvaraju značajan rizik za infekciju.[16] Sjedinjene Države su ustanovile univerzalni skrining 1992. godine. Od tada je stopa infekcije smanjena od stope jedan u 200 jedinica krvi[29] na stopu jedan u 10.000 do 10.000.000 jedinica krvi.[23][24] Ovaj niski rizik se zadržao jer postoji period od 11–70 dana otkako potencijalni davalac krvi dobije hepatitis C do dobijanja pozitivan nalaza krvi.[23] Neke zemlje ne vrše skrining na hepatitis C zbog troškova.[15]
Osoba koja zadobije povredu iglom od osobe koja ima HCV ima 1,8% šansu da će dobiti bolest.[16] Rizik se povećava ako je korišćena igla šuplja a ubodna rana duboka.[15] Postoji rizik kada je sluz izložena krvi; ali taj rizik je mali, i ne postoji rizik ako je neoštećena koža izložena krvi.[15] Tetovaža se dovodi u vezu sa dvostruko ili trostruko većim rizikom za dobijanje hepatitisa C.[30] To može biti prouzrokovano nesterilnom opremom ili kontaminacijom korišćenih boja.[30] Tetovaža ili pirsing tela vršeni pre sredine 1980-ih ili u neprofesionalnim uslovima su od posebnog značaja, budući da se u takvom okruženju malo vodi računa o sterilnosti. Izgleda da što je veća tetovaža, veći je i rizik.[30] Gotovo polovina zatvorenika deli nesterilisanu opremu za tetoviranje.[30] HCV se retko dovodi u vezu sa onim tetovažama koje su izvršene u licenciranom objektu.[31]
Hepatitis C se može preneti i bolničkom opremom uključujući: ponovnu upotrebu igala i špriceva, višekratno korišćenje medicinskih bočica, kesa za infuziju, i nesterilne operacione instrumente.[15] Loši uslovi u medicinskim i stomatološkim objektima su glavni uzrok širenja HCV u Egiptu, zemlji sa najvećom stopom infekcije na svetu.[32]
Ne zna se pouzdano da li se hepatitis C može preneti seksualnim putem.[33] Mada postoji veza između visokorizične seksualne aktivnosti i hepatitisa C, nije jasno da li je bolest prouzrokovana upotrebom droge koja nije spomenuta ili samim seksom.[16] Dokazi podržavaju da ne postoji rizik za heteroseksualne parove koji nemaju seks sa drugim ljudima.[33] Upražnjavanje seksa koje uključuje visoki nivo traume unutrašnjosti analnog kanala, kao što je analna penetracija, ili koji se dešava kada postoji i polno prenosiva bolest, uključujući HIV ili genitalnu ulceraciju, predstavljaju rizik.[33] Vlada Sjedinjenih Država preporučuje korišćenje kondoma samo da bi sprečila prenošenje hepatitisa C kod ljudi koji imaju više partnera.[34]
Stvari za ličnu higijenu kao što su žilet, četkica za zube, i instrumenti sa manikir ili pedikir mogu doći u kontakt sa krvlju. Ako ih deli sa drugima, osoba rizikuje da se izloži HCV.[35][36] Ljudi treba da vode računa o posekotinama, ranama i drugim oblicima krvarenja.[36] HCV se ne širi putem običnog kontakta, zagrljajem, poljupcem, ili korišćenjem zajedničkog pribora za jelo ili kuvanje.[36]
Prenos Hepatitisa C sa majke na dete
urediPrenos hepatitisa C sa zaražene majke na dete se dešava u manje od 10% trudnoća.[37] Ne mogu se preduzeti mere koje bi promenile taj rizik.[37] Virus se može preneti tokom trudnoće ili na porođaju.[23] Dug porođaj se dovodi u vezu sa povećanim rizikom prenošenja.[15] Nema dokaza da se VHC širi putem dojenja; međutim, zaražena majka treba da izbegne da doji ako su joj bradavice napukle ili krvare,[38] ili je njena virulencija velika.[23]
Klinička slika
urediHepatitis C prouzrokuje akutne simptome u samo 15% slučajeva.[39] Simptomi su češće blagi i nejasni, uključujući i smanjeni apetit, umor, mučninu, bolove u mišićima ili zglobovima, i gubitak težine.[16] Samo nekoliko slučajeva akutne infekcije se dovodi u vezu sa žuticom.[24] Infekcija se otklanja bez lečenja kod 10-50% ljudi, češće kod mlađih ženskih osoba.[24]
Hronična infekcija
urediKod osamdeset procenata ljudi izloženih virusu razviće se hronična infekcija.[26] Većina će osetiti minimalne ili nikakve simptome tokom prve dekade infekcije,[40] iako se hronični hepatitis može dovesti u vezu sa umorom.[21] Hepatitis C je prvenstveni uzrok ciroze i raka jetre kod ljudi koji su zaraženi dugi niz godina.[5] Kod 10–30% ljudi koji su zaraženi preko 30 godina razviće se ciroza.[5][16] Ciroza je češća kod ljudi koji su inficirani hepatitisom B ili HIV-om, alkoholičara, i muškaraca.[16] Ljudi, kod kojih se razvija ciroza, imaju dvadeset puta veći rizik da dobiju rak jetre, uz godišnju stopu od 1-3%.[5][16] Za alkoholičare je rizik 100 puta veći.[41] Hepatitis C je uzročnik više od 27% slučaja ciroze i 25% slučaja raka jetre.[15]
Ciroza jetre može da dovede do visokog krvnog pritiska u venama vezanih za jetru, akumuliranja tečnosti u abdomenu, lakog stvaranja modrica ili krvarenja, proširenih vena, naročito u želucu i jednjaku, žutice(žutilo kože), i oštećenja mozga.[17]
Uticaj van jetre
urediHepatitis C se retko dovodi u vezu sa Sjegrenovim sindromom (autoimunim poremećajem), nižim brojem krvnih pločica od normalnog, hroničnim oboljenjem kože, dijabetesom, i non-Hočkinovim limfomima.[42][43]
Dijagnoza
urediDijagnostički testovi za hepatitis C uključuju: antitela na VHC, EPIST, Vestern blot, i kvantitativni VHC RNK.[16] Lančana reakcija polimeraze (LRP) može da detektuje VHC RNK jednu do dve nedelje nakon infekcije, dok je potrebno znatno više vremena da se antitela formiraju i otkriju.[17]
Hronični hepatitis C je infekcija virusom hepatitisa C koja traje više od šest meseci zasnovana na prisustvu RNK.[40] Zbog toga što hronična infekcija tipično decenijama ne pokazuje simptome,[40] kliničari je obično otkivaju putem testova za ispitivanje funkcije jetre ili drugim rutinskim skriningom visokorizičnih ljudi. Testiranjem se ne može razlikovati akutna od hronične infekcije.[15]
Testiranje krvi
urediTestiranje krvi na hepatitis C tipično počinje testovima krvi za otkrivanje prisustva antitela na VHC koristeći enzim imunoesej.[16] Ako su nalazi pozitivni, vrši se drugi test za proveru imunoeseja i određivanja ozbiljnosti infekcije.[16] Rekombinantni imunoblot esej proverava imunoesej, i VHC RNK lančana reakcija polimeraze određuje ozbiljnost.[16] Ako nema RNK i imunoblot je pozitivan, osoba je ranije imala infekciju ali se izlečila terapijom ili spontano; ako je imunoblot negativan, imunoesej je pogrešan.[16] Potrebno je šest do osam nedelja nakon infekcije da rezultat imunoesej testa bude pozitivan.[21]
Enzimi jetre variraju u početku infekcije;[40] u proseku počinju da rastu sedam nedelja nakon inficiranja.[21] Enzimi jetre su u slaboj vezi sa ozbiljnošću bolesti.[21]
Biopsija
urediBiopsija jetre može da odredi stepen oštećenja jetre, ali postoji rizik od same procedure.[5] Tipične promene koje biopsija detektuje su limfociti unutar tkiva jetre, limfoidni folikuli u portalnoj trijadi, i promene u žučnim putevima.[5] Postoji nekoliko dostupnih testova krvi kojima se određuje stepen oštećenja i umanjuje potreba za biopsijom.[5]
Skrining
urediSamo 5–50% inficiranih u Sjedinjenim Državama i Kanadi je svesno svoga stanja.[30] Testiranje se preporučuje onima koji su visokog rizika, uključujući i ljude sa tetovažama.[30] Skrining se preporučuje i onima koji imaju uvećanje enzima jetre budući da je to često jedini znak hroničnog hepatitisa.[44] U Sjedinjenim Državama se ne preporučuje rutinski skrining.[16]
Terapija
urediVHC izaziva hroničnu infekciju kod 50–80% zaraženih osoba. U proseku u 40-80% ovih slučajeva dolazi do izlečenja posle uzimanja terapije.[45][46] U retkim slučajevima, infekcija se može povući i bez lečenja.[24] Ljudi sa hroničnim hepatitisom C treba da izbegavaju alkohol i lekove koji su toksični za jetru,[16] i treba da se vakcinišu protiv hepatitisa A i hepatitisa B.[16] Ljudi sa cirozom treba da urade ultrazvučni pregled za utvrđivanje raka jetre.[16]
Lekovi
urediLjudi sa potvrđenom abnormalnošću jetre zbog BHC infekcije treba da traže lečenje.[16] Tekuće lečenje je kombinacija pegiliranog interferona i antiviralnog leka ribavirina 24 ili 48 nedelja, zavisno od tipa VHC.[16] Kod 50-60% lečenih dolazi do poboljšanja.[16] Kombinovanje boceprevira ili telaprevira sa ribavirinom i peginteferonom alfa poboljšava antiviralnu reakciju na hepatitis C genotipa 1.[47][48][49] Neželjena dejstva lečenja su česta; polovina ljudi pod terapijom dobija simptome poput gripa, a trećina doživljava emotivne probleme.[16] Hepatitis C se leči delotvornije u prvih šest meseci nego kada postane hroničan.[17] Ako osoba razvije novu infekciju i ne izleči se nakon osam do dvanaest nedelja, preporučuje se 24 sedmice pegiliranog interferona.[17] Za ljude sa talasemijom (krvni poremećaj), izgleda da je ribavirin koristan, ali povećava potrebu za transfuzijama.[50]
Alternativni načini lečenja i istraživanja
urediNjeni zagovornici tvrde da je nekoliko alternativnih terapija korisno u lečenju hepatitisa C, uključujući: mlečni čkalj, gingseng, i koloidno srebro.[51] Međutim, nije se pokazalo da je neka alternativna terapija dala bolje rezultate kod hepatitisa C, i ne postoje dokazi da alternativno lečenje ima bilo kakvo dejstvo na virus.[51][52][53]
Do 2011. godine, oko sto medikamenata za hepatitis C je u razvoju.[54] U te medikamente spadaju vakcine koje leče hepatitis, imunomodulatori, i ciklofilin inhibitori.[55] Ova potencijalno nova terapija je nastala zahvaljujući boljem razumevanju virusa hepatitisa C.[56]
Prevencija
urediDo 2011. godine nije postojala vakcina protiv hepatitisa C. Na vakcinama se radi i pokazali su se ohrabrujući rezultati.[57] Kombinacija preventivne strategije, kao što su program zamene igala i lečenje zloupotrebe psihoaktivnih supstanci, smanjuju rizik hepatitisa C kod intravenskih korisnika droge za 75%.[58] Skrining davalaca krvi je važan na nacionalnom nivou, kao i poštovanje univerzalnih mera prevencije u okviru zdravstvenih ustanova.[21] U zemljama, koje su nedovoljno snabdevene sterilnim špricevima, zdravstveni radnici treba da daju, kad god je to moguće, lekove koji se unose preko usta, umesto ampuliranih lekova koji se u telo unose ubrizgavanjem preko igle.[15]
Prognoza
urediReakcije na lečenje se razlikuju shodno genotipu. Kontinuirani odgovor javlja se kod 40-50% ljudi sa genotipom 1 VHC nakon 48 nedelja lečenja.[5] Kontinuirani odgovor se dešava kod 70-80% ljudi sa genotipima 2 i 3 BHC nakon 24 nedelja lečenja.[5] Kontinuirani odgovor je 65% kod ljudi sa genotipom 4 nakon 48 nedelja lečenja. Evidencija lečenja genotipa 6 oboljenja je trenutno oskudna, i postoji dokaz da se leči 48 nedelja istim dozama kao oboljenja genotipa 1.[59]
Društvo i kultura
urediSvetska alijansa za hepatitis odredila je 28. jul kao Svetski dan hepatitisa, i taj dan se svečano obeležava svake godine.[60]
Ekonomski troškovi vezani za prevenciju i lečenje hepatitis C značajni su i za pojedinca i za društvo. Samo u Sjedinjenim Državama troškovi lečenja bolesti tokom prosečnog životnog veka pacijenata u 2003. godini procenjeni su na 33.407 USD,[61] a sa troškovima transplantacije jetre taj iznos u 2011. godini prosečno je iznosio 200.000 USD .[54] U Kanadi u 2003. godini troškovi antiviralnog lečenja iznosili su 30.000 CAD po jednom bolesniku,[62] dok su u Sjedinjenim Državama troškovi bili od 9,200 do 17,600 USD u 1998. godine.[61] U mnogim oblastima sveta veliki broj ljudi ne može da dobije lečenje antiviralnim lekovima jer nemaju osiguranje ili imaju osiguranje koje ne pokriva troškove antiviralnog lečenja.[63]
Reference
uredi- ^ a b v g d „Q&A for Health Professionals”. Viral Hepatitis. Centers for Disease Control and Prevention. Pristupljeno 28. 9. 2020.
- ^ Ryan KJ, Ray CG, ur. (2004). Sherris Medical Microbiology (4th izd.). McGraw Hill. str. 551–52. ISBN 978-0-8385-8529-0.
- ^ a b Maheshwari, A (2010). Thuluvath, PJ. „Management of acute hepatitis C.”. Clinics in liver disease. 14 (1): 169—76; x. PMID 20123448.
- ^ a b v g „Hepatitis C Fact sheet”. WHO. 24. 6. 2022. Arhivirano iz originala 31. 1. 2016. g. Updated as required.
- ^ a b v g d đ e ž z i j k Rosen, HR (23. 6. 2011). „Clinical practice. Chronic hepatitis C infection.” (PDF). The New England journal of medicine. 364 (25): 2429—38. PMID 21696309. Arhivirano iz originala (PDF) 15. 12. 2012. g. Pristupljeno 10. 1. 2014.
- ^ a b Ryan KJ, Ray CG, ur. (2004). Sherris Medical Microbiology (4th izd.). McGraw Hill. str. 551-2. ISBN 978-0-8385-8529-0.
- ^ a b Houghton, M (2009). „The long and winding road leading to the identification of the hepatitis C virus”. Journal of Hepatology. 51 (5): 939—48. PMID 19781804. doi:10.1016/j.jhep.2009.08.004.
- ^ a b Boyer, JL (2001). Liver cirrhosis and its development: proceedings of the Falk Symposium 115. Springer. str. 344. ISBN 9780792387602.
- ^ Choo QL, Kuo G, Weiner AJ, Overby LR, Bradley DW, Houghton M (1989). „Isolation of a cDNA clone derived from a blood-borne non-A, non-B viral hepatitis genome”. Science. 244 (4902): 359—62. PMID 2523562. doi:10.1126/science.2523562.
- ^ Kuo, G; QL, Choo; Alter, HJ (1989). „An assay for circulating antibodies to a major etiologic virus of human non-A, non-B hepatitis”. Science. 244 (4902): 362—4. PMID 2496467. doi:10.1126/science.2496467.
- ^ Winners Albert Lasker Award for Clinical Medical Research, The Lasker Foundation. Pristupljeno 20 February 2008.
- ^ Houghton, M., Q.-L. Choo, and G. Kuo. NANBV Diagnostics and Vaccines. European Patent No. EP-0-3 18-216-A1. European Patent Office (filed 18 November 1988, published 31 May 1989).
- ^ Wilken, Judge. „United States Court of Appeals for the Federal Circuit”. United States Court of Appeals for the Federal Circuit. Pristupljeno 11. 1. 2012.
- ^ a b v „WHO Hepatitis C factsheet”. 2011. Pristupljeno 13. 7. 2011.
- ^ a b v g d đ e ž z i Alter, MJ (7. 5. 2007). „Epidemiology of hepatitis C virus infection.”. World journal of gastroenterology : WJG. 13 (17): 2436—41. PMID 17552026.
- ^ a b v g d đ e ž z i j k l lj m n nj o p r s t Wilkins, T (1. 6. 2010). Malcolm, JK, Raina, D, Schade, RR. „Hepatitis C: diagnosis and treatment.”. American family physician. 81 (11): 1351—7. PMID 20521755.
- ^ a b v g d Ozaras, R (2009). Tahan, V.. „Acute hepatitis C: prevention and treatment.”. Expert review of anti-infective therapy. 7 (3): 351—61. PMID 19344247.
- ^ Colacino 2004, str. 32
- ^ a b Shepard, C. W.; Finelli, L.; Alter, M. J. (2005). „Global epidemiology of hepatitis C virus infection”. Lancet Infect Dis. 5 (9): 558—67..
- ^ Brunette], Gary W. (ur.). CDC health information for international travel : the Yellow Book 2012. New York: Oxford University. str. 231. ISBN 9780199769018.
- ^ a b v g d đ Dolin, Raphael; Gerald L. Mandell, John E. Bennett, ur. (2010). Mandell, Douglas, and Bennett's principles and practice of infectious diseases (7. izd.). Philadelphia, PA: Churchill Livingstone/Elsevier. str. Chapter 154. ISBN 978-0443068393.
- ^ Nakano T, Lau GM, Lau GM, Sugiyama M, Mizokami M (2011). „An updated analysis of hepatitis C virus genotypes and subtypes based on the complete coding region”. Liver Int. PMID 22142261. doi:10.1111/j.1478-3231.2011.02684.x.
- ^ a b v g d Pondé, RA (2011). Mikhaĭlova, A.. „Hidden hazards of HCV transmission.”. Medical microbiology and immunology. 200 (1): 7—11. PMID 20461405.
- ^ a b v g d Chronic Hepatitis C Virus Advances in Treatment, Promise for the Future. Springer Verlag. 2011. str. 4. ISBN 9781461411918.
- ^ a b Xia, X (2008). Luo, J, Bai, J, Yu, R.. „Epidemiology of HCV infection among injection drug users in China: systematic review and meta-analysis.”. Public health. 122 (10): 990—1003. PMID 18486955. doi:10.1016/j.puhe.2008.01.014.
- ^ a b v g Nelson, PK (13. 8. 2011). Mathers, BM, Cowie, B, Hagan, H, Des Jarlais, D, Horyniak, D, Degenhardt, L.. „Global epidemiology of hepatitis B and hepatitis C in people who inject drugs: results of systematic reviews.”. Lancet. 378 (9791): 571—83. PMID 21802134. doi:10.1016/S0140-6736(11)61097-0.
- ^ Imperial, JC (2010). „Chronic hepatitis C in the state prison system: insights into the problems and possible solutions.”. Expert review of gastroenterology & hepatology. 4 (3): 355—64. PMID 20528122.
- ^ Vescio, MF (2008). Longo, B, Babudieri, S, Starnini, G, Carbonara, S, Rezza, G, Monarca, R.. „Correlates of hepatitis C virus seropositivity in prison inmates: a meta-analysis.”. Journal of epidemiology and community health. 62 (4): 305—13. PMID 18339822.
- ^ Marx, John (2010). Rosen's emergency medicine: concepts and clinical practice 7th edition. Philadelphia, PA: Mosby/Elsevier. str. 1154. ISBN 9780323054720.
- ^ a b v g d đ Jafari, S (2010). Copes, R, Baharlou, S, Etminan, M, Buxton, J.. „Tattooing and the risk of transmission of hepatitis C: a systematic review and meta-analysis.” (PDF). International journal of infectious diseases : IJID : official publication of the International Society for Infectious Diseases. 14 (11): e928—40. PMID 20678951.
- ^ „Hepatitis C” (PDF). Center for Disease Control and Prevention. Pristupljeno 2. 1. 2012.
- ^ „Highest Rates of Hepatitis C Virus Transmission Found in Egypt”. Al Bawaba. 9. 8. 2010. Arhivirano iz originala 15. 05. 2012. g. Pristupljeno 27. 8. 2010.
- ^ a b v Tohme RA, Holmberg SD (2010). „Is sexual contact a major mode of hepatitis C virus transmission?”. Hepatology. 52 (4): 1497—505. PMID 20635398. doi:10.1002/hep.23808.
- ^ „Hepatitis C Group Education Class”. United States Department of Veteran Affairs.
- ^ Lock, G; Dirscherl, M.; Obermeier, F (2006). „Hepatitis C —contamination of toothbrushes: myth or reality?”. J. Viral Hepat. 13 (9): 571—3. PMID 16907842. doi:10.1111/j.1365-2893.2006.00735.x.
- ^ a b v „Hepatitis C”. FAQ – CDC Viral Hepatitis. Pristupljeno 2. 1. 2012.
- ^ a b Lam, NC (15. 11. 2010). Gotsch, PB, Langan, RC. „Caring for pregnant women and newborns with hepatitis B or C.”. American family physician. 82 (10): 1225—9. PMID 21121533.
- ^ Mast, EE (2004). „Mother-to-infant hepatitis C virus transmission and breastfeeding”. Advances in Experimental Medicine and Biology. 554: 211—6. PMID 15384578.
- ^ Maheshwari, A (26. 7. 2008). Ray, S, Thuluvath, PJ. „Acute hepatitis C.”. Lancet. 372 (9635): 321—32. PMID 18657711. doi:10.1016/S0140-6736(08)61116-2.
- ^ a b v g Chronic Hepatitis C Virus Advances in Treatment, Promise for the Future. Springer Verlag. 2011. str. 103—104. ISBN 9781461411918.
- ^ Mueller, S (28. 7. 2009). Millonig, G, Seitz, HK. „Alcoholic liver disease and hepatitis C: a frequently underestimated combination.”. World journal of gastroenterology : WJG. 15 (28): 3462—71. PMID 19630099.
- ^ Zignego AL, Ferri C, Pileri SA, Caini P, Bianchi FB (2007). „Extrahepatic manifestations of Hepatitis C Virus infection: a general overview and guidelines for a clinical approach”. Digestive and Liver Disease. 39 (1): 2—17. PMID 16884964. doi:10.1016/j.dld.2006.06.008.
- ^ Louie, KS (2011). Micallef, JM, Pimenta, JM, Forssen, UM. „Prevalence of thrombocytopenia among patients with chronic hepatitis C: a systematic review.”. Journal of viral hepatitis. 18 (1): 1—7. PMID 20796208.
- ^ Senadhi, V (2011). „A paradigm shift in the outpatient approach to liver function tests.”. Southern medical journal. 104 (7): 521—5. PMID 21886053.
- ^ Torresi, J (2011). Johnson, D, Wedemeyer, H.. „Progress in the development of preventive and therapeutic vaccines for hepatitis C virus.”. Journal of hepatology. 54 (6): 1273—85. PMID 21236312. doi:10.1016/j.jhep.2010.09.040.
- ^ Ilyas, JA (2011). Vierling, JM. „An overview of emerging therapies for the treatment of chronic hepatitis C.”. Clinics in liver disease. 15 (3): 515—36. PMID 21867934.
- ^ Foote BS, Spooner LM, Belliveau PP (2011). „Boceprevir: a protease inhibitor for the treatment of chronic hepatitis C”. Ann Pharmacother. 45 (9): 1085—93. PMID 21828346. doi:10.1345/aph.1P744.
- ^ Smith LS, Nelson M, Naik S, Woten J (2011). „Telaprevir: an NS3/4A protease inhibitor for the treatment of chronic hepatitis C”. Ann Pharmacother. 45 (5): 639—48. PMID 21558488. doi:10.1345/aph.1P430.
- ^ Ghany MG, Nelson DR, Strader DB, Thomas DL, Seeff LB (2011). „An update on treatment of genotype 1 chronic hepatitis C virus infection: 2011 practice guideline by the American Association for the Study of Liver Diseases”. Hepatology. 54 (4): 1433—44. PMC 3229841 . PMID 21898493. doi:10.1002/hep.24641.
- ^ Alavian SM, Tabatabaei SV (2010). „Treatment of chronic hepatitis C in polytransfused thalassaemic patients: a meta-analysis”. J. Viral Hepat. 17 (4): 236—44. PMID 19638104. doi:10.1111/j.1365-2893.2009.01170.x.
- ^ a b Hepatitis C and CAM: What the Science Says Arhivirano na sajtu Wayback Machine (13. maj 2013). NCCAM March 2011. (Retrieved 07 March 2011)
- ^ Liu, J (2003). Manheimer, E, Tsutani, K, Gluud, C.. „Medicinal herbs for hepatitis C virus infection: a Cochrane hepatobiliary systematic review of randomized trials.”. The American journal of gastroenterology. 98 (3): 538—44. PMID 12650784.
- ^ Rambaldi, A (17. 10. 2007). Jacobs, BP, Gluud, C.. „Milk thistle for alcoholic and/or hepatitis B or C virus liver diseases.”. Cochrane database of systematic reviews (Online) (4): CD003620. PMID 17943794.
- ^ a b El Khoury, A. C. (1. 12. 2011). Klimack, W. K., Wallace, C., Razavi, H.. „Economic burden of hepatitis C-associated diseases in the United States”. Journal of Viral Hepatitis. doi:10.1111/j.1365-2893.2011.01563.x.
- ^ Ahn, J (2011). Flamm, SL. „Hepatitis C therapy: other players in the game”. Clinics in liver disease. 15 (3): 641—56. PMID 21867942. doi:10.1016/j.cld.2011.05.008.
- ^ Vermehren, J (2011). Sarrazin, C.. „New HCV therapies on the horizon.”. Clinical microbiology and infection : the official publication of the European Society of Clinical Microbiology and Infectious Diseases. 17 (2): 122—34. PMID 21087349.
- ^ Halliday, J (2011). Klenerman, P, Barnes, E.. „Vaccination for hepatitis C virus: closing in on an evasive target.”. Expert review of vaccines. 10 (5): 659—72. PMID 21604986. doi:10.1586/erv.11.55.
- ^ Hagan, H (1. 7. 2011). Pouget, ER, Des Jarlais, DC. „A systematic review and meta-analysis of interventions to prevent hepatitis C virus infection in people who inject drugs.”. The Journal of infectious diseases. 204 (1): 74—83. PMID 21628661.
- ^ Fung, J; CL, Lai; Hung, I (2008). „Chronic hepatitis C virus genotype 6 infection: response to pegylated interferon and ribavirin”. The Journal of Infectious Diseases. 198 (6): 808—12. PMID 18657036. doi:10.1086/591252.
- ^ Eurosurveillance editorial, team (28. 7. 2011). „World Hepatitis Day 2011.”. Euro surveillance : bulletin europeen sur les maladies transmissibles = European communicable disease bulletin. 16 (30). PMID 21813077.
- ^ a b Wong, JB (2006). „Hepatitis C: cost of illness and considerations for the economic evaluation of antiviral therapies.”. PharmacoEconomics. 24 (7): 661—72. PMID 16802842.
- ^ „Hepatitis C Prevention, Support and Research ProgramHealth Canada”. Public Health Agency of Canada. 2003. Pristupljeno 10. 1. 2012.
- ^ Zuckerman 2008, str. 532.
Literatura
uredi- Zuckerman, Arie; Howard Thomas, Stanley Lemon, ur. (2008). Viral Hepatitis (3. izd.). Oxford: John Wiley & Sons. str. 532. ISBN 9781405143882.
- Brunette, Gary W.; et al. CDC health information for international travel : the Yellow Book 2012. New York: Oxford University. str. 231. ISBN 9780199769018.
- Boyer, JL (2001). Liver cirrhosis and its development: proceedings of the Falk Symposium 115. Springer. str. 344. ISBN 9780792387602.
- Colacino, J. M., ur. (2004). Hepatitis prevention and treatment. Heinz, B. A. Basel: Birkhäuser. str. 32. ISBN 9783764359560.
- Chronic Hepatitis C Virus Advances in Treatment, Promise for the Future. Springer Verlag. 2011. str. 103—104. ISBN 9781461411918.
- Marx, John (2010). Rosen's emergency medicine: concepts and clinical practice 7th edition. Philadelphia, PA: Mosby/Elsevier. str. 1154. ISBN 9780323054720.
- Dolin, Raphael; Gerald L. Mandell, John E. Bennett, ur. (2010). Mandell, Douglas, and Bennett's principles and practice of infectious diseases (7. izd.). Philadelphia, PA: Churchill Livingstone/Elsevier. str. Chapter 154. ISBN 978-0443068393.
- Chronic Hepatitis C Virus Advances in Treatment, Promise for the Future. Springer Verlag. 2011. str. 4. ISBN 9781461411918.
- Ryan KJ, Ray CG, ur. (2004). Sherris Medical Microbiology (4th izd.). McGraw Hill. str. 551-2. ISBN 978-0-8385-8529-0.
- Hepatitis: Pritajeni ubica. Milena Božić, infektolog i pedijatar, redovni profesor Medicinskog fakulteta Univerziteta u Beogradu i Milena Jauković, hirurg u Urgentnom centru.
| Molimo Vas, obratite pažnju na važno upozorenje u vezi sa temama iz oblasti medicine (zdravlja). |