Onkologija
Onkologija je specijalizovana disciplina medicine koja se bavi tretmanom kancera i tumora.[1] Onkologija (grč. ὄγϰος – onkos = gomila, masa + λoγοs – logos = nauka, znanje, učenje)[2] je interdisciplinarna nauka o uzrocima, faktorima, prevenciji i opštoj prirodi pojave i rasta i lečenje tumora. U to područje su usmerena istraživanja iz oblasti više osnovnih bioloških i medicinskih nauka, kao što su: biohemija, genetika, fiziologija, imunologija, endokrinologija, nuklearna medicina, patologija, hirurgija, radijacijska fizika i ostale eksperimentalne i kliničke struke.
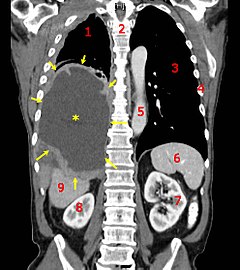 Koronalni CT snimak prikazuje malignu mezoteliomu, označen zvjezdicom i strelicama | |
| Fokus | kancerogeni tumor |
|---|---|
| Potpodele | Medicinska onkologija, radijacijska onkologija, operativna onkologija |
| Značajni testovi | Markeri tumora, TNM faze, CT snimak, MRI |
| Specijalista | Onkolog |
Glavni pristupi i putevi lečenja tumora su:
- Dijagnoza raka (patologija);
- Terapija (npr. operacije, hemoterapija, radioterapija i drugi modaliteti)
- Praćenje obolelih od raka, nakon uspešnog lečenja;
- Palijativno zbrinjavanje pacijenata s terminalnom malignom bolešću;
- Etička pitanja okruženju i nezi obolelih;
- Skrining (snimanje stanja) u: populaciji, ili analiza rodoslova, koja uključuje i rođake pacijenata (u tipovima raka za koje se smatra da imaju nasledne osnove, kao što je rak dojke.[3][4][5][6]
Preživljavanje raka poboljšavaju tri glavne komponente: poboljšani preventivni napori za redukovanje izloženosti faktorim rizika (e.g., pušenje duvana i konzumiranje alkohola),[7] poboljašano testiranje za nekoliko tipova kancera (čime se omogućava ranije dijagnoziranje),[8] i poboljšani tretmani.[9][10]
Dijagnoza
уредиMedicinska istorija je i dalje važan snimak okolnosti: karakter poremećaja koji je povod za pregled pacijenta i nespecifični simptomi (kao što su umor, gubitak težine, neobjašnjiva anemija, groznica nepoznatog porekla, paraneoplastične pojave i drugi znaci) mogu biti osnova za daljnje pretrage malignosti. Povremeno, lokacija malignosti se može odrediti i fizičkim pregledom. Dijagnostičke metode uključuju niz pretraga, kao što su:
- Biopsija ili resekcija; to su metode kojima sumnjiva neoplastična izraslina može biti uklonjena u delu ili u celini, a to procenjuje patolog za utvrđivanje malignosti. Ovo je trenutno zlatni standard za dijagnozu raka i ključni postupak koji vodi u sledeći korak u upravljanju postupkom (aktivni nadzor, operacija, terapija zračenjem, hemoterapije ili njihova kombinacija);
- Endoskopija ili gornjeg ili donjeg gastrointestinalnog trakta, cistoskopija, bronhoskopija ili nazendoskopija, čime se lokaliziraju područja sumnjive malignosti, a nakon toga biopsijom kada je to potrebno:
- X-zraci, CT, MRI skeniranje, ultrazvuk i ostale radiološke tehnike za lokalizaciju i vodič biopsije;
- Scintigrafija, jednofotonska emisija kompjuterizovane tomografije (SPECT), pozitron emisiona tomografija (PET) i drugi metodi nuklearne medicine da se identifikuju oblasti sumnjivih malignosti.
- Testovi krvi, uključujući i tumor markere, što može povećati sumnju na pojedine vrste raka.
Osim dijagnoze, ti metodi (posebno snimanje CT) često se koriste kako bi se utvrdila operativnost, odnosno da li je operativno moguće ukloniti tumor u celosti.
Od suštinskog značaja za pravilnu klasifikaciju raka, za vođenje sledeći koraka terapije, trenutno je dijagnoza patologije tkiva (iz biopsije). U izuzetno retkim slučajevima, kada to nije moguće, može se preduzeti „empirijska terapija” (bez tačne dijagnoze), na osnovu raspoloživih dokaza (npr. istorija bolesti, snimak X-zračenjem i skeniranje).
U vrlo retkim slučajevima, a metastatskim paušalni ili patološki limfnim čvorovima nalazi se (obično u vratu) za koje je primarni tumor ne može naći. Međutim, imunohistohemijski markeri često daju snažan pokazatelj primarne malignosti. Ova situacija se naziva nepoznata primarna malignost, i opet lečenje je empirijsko, na osnovu dosadašnjeg iskustva najverovatnijeg porekla.
Terapija
уредиU zavisnosti od identifikovanog raka, preporučuje se praćenje i preduzimanje odgovarajuće palijativne nege. Određeni poremećaji (kao što je SVE ili AML) zahtevaju neposredan prijem i hemoterapije, a drugi pozivaju na redovne fizičke preglede i analize krvi.
Često se pokušava operativno uklanjanje tumora, u potpunosti. Ovo je samo izvodljivo kada postoji neki stupanj sigurnosti da se tumor može biti stvarno uklonjeni. Kada je izvesno da će ostati delovi tumora, kurativna operacija je često nemoguća, npr, kada postoji metastaze na drugom mestu ili kada je tumor napao strukturu kojom se ne može upravljati bez rizika za život pacijenta. Ponekad operacija može poboljšati preživljavanje čak i ako svo tumorsko tkivo nije uklonjeno; postupak se naziva „debulking” (tj. smanjenje ukupnog iznosa tumorskog tkiva). Operacija se takođe koristi za palijativno lečenje nekih vrsta raka, npr. za ublažavanje bilijarne opstrukcije, ili za ublažavanje problema u vezi s nekim cerebralnim tumorima. Rizici operacije moraju biti manje teški u odnosu na moguću korist.
Hemoterapije i radioterapije se koriste kao prve linije radikalne terapije u velikom broju malignih oboljenja. Oni se takođe koriste i za adjuvantne terapije, odnosno kada je (makroskopski) tumor već potpuno uklonjen hirurški, ali postoji opravdan statistički rizik da će se ponoviti. Hemoterapije i radioterapije se najčešće koriste za palijaciju, gde je bolest jasno neizlečiva: u ovoj situaciji, cilj je poboljšanje kvaliteta i produženje života. Dobro je uspostaviti i hormonsku manipulaciju, posebno u lečenju raka dojke i prostate. Trenutno se brzo širi i upotreba tretmana monoklonalna antitela, posebno za limfom (rituksimab) i rak dojke (trastuzumab).
Vakcine i druga imunoterapija su predmet intenzivnih istraživanja.
Palijativna njega
уредиOko 50% svih slučajeva raka u zapadnom svetu može se tretirati remisijom sa radikalnim tretmanom. Za pedijatrijske pacijente, taj broj je mnogo veći. Veliki broj pacijenata koji pate od raka će umreti od ove bolesti, a značajan deo pacijenata s neizlečivim rakom će umreti od drugih uzroka. To može biti u toku problema kontrole simptoma povezanih s progresivnim rakom, a takođe uz lečenje bolesti. Ovi problemi mogu uključivati bol, mučninu, anoreksiju, umor, nepokretnost i depresiju. Nisu svi problemi strogo fizički: može biti narušeno i lično dostojanstvo. Moralna i duhovne pitanja su takođe važna.
Dok mnogi od ovih problema spadaju pod nadležnost onkologa, palijativna njega je u domenima zasebnih, bliskih specijalnosti za rešavanje problema povezanih s uznapredovalom bolešću. Palijativno zbrinjavanje je bitan deo angažmana multidisciplinarnog tima za njegu obolelih od raka. Usluge palijativnog zbrinjavanja mogu biti manje bolničke, već su onkološke, uz medicinske sestre i lekare koji su u mogućnosti da posete pacijente kod kuće.
Etička pitanja
уредиU onkološkoj praksi, postoje brojna etička pitanja i dileme. Oni uključuju:
- Koje informacije dati pacijentu u vezi s bolesti i u kojoj meri / progresije / prognoze;
- Uvođenje u klinička ispitivanja, posebno u svetlu terminalne faze bolesti;
- Povlačenje aktivnog tretmana.
Ova pitanja su usko povezana za pacijentovom ličnosti, religijom, kulturom i porodičnim životom. Iako su ova pitanja složena i emocijska, odgovori sa često postižu na traženje pacijentovog zastupnika iz kruga pouzdanih ličnih prijatelja i savetnika. To zahteva stupanj osetljivosti i vrlo dobru komunikaciju.
Napredak i istraživanje
уредиPostoji ogroman broj istraživanja koja se sprovodi u svim granama onkologije, u rasponu od biologije ćelija raka, radioterapija na hemoterapiji, režima tretmana do optimalne palijativne njege i olakšanja bolova. U proteklih deset godina, pojavom nove generacije standardnog se i celogenomskog sekvenciranja, potpuno je promenjeno razumevanje raka. Identifikacija novih genetičkih / molekulskih markera će dramatično promeniti kako se dijagnozira i leči rak, i utreće put za personalizovanu medicinu.
Terapijske procene često uključuju i pacijente iz različitih bolnica u određenoj regiji. U mnogim evropskim državama, pacijenti su često uključeni u nevladine organizacije koje koordiniraju lečenje, a u naprednijim i istraživanje raka, kao u UK, npr. (CRUK) i Evropsku organizaciju za istraživanje i tretman raka (EORTC).
Specijalnosti
уредиPostoji nekoliko podspecijalnosti onkologije. Osim toga, onkolozi često razviju interes i stručnosti u upravljanju određenim vrstama raka. Onkolozi se mogu se podeliti na osnovu vrste tretmana i/ili da li je njihova uloga prvenstveno dijagnostička.
- Radiologija: lokalizacija, određivanje faza i često vađenje biopsija da bi se dobila tkiva za preliminarnu dijagnozu;
- Anatomska patologija: donošenje konačne dijagnoze i prognoze raka, kako bi onkolozi sprovodili odgovarajući tretman;
- Radijacijska onkologija: tretman, prvenstveno zračenjem, proces koji se zove radioterapija;
- Hirurška onkologija: hirurzi su specijalizovani u uklanjanju tumora;
- Onkologija: lečenje prvenstveno sa lekovima, odnosno farmakoterapija, koja uključuje postupke kao što su hemoterapija, hormonska terapija i ciljana terapija;
- Ginekološka onkologija: ima fokus na raku ženskog reproduktivnog sistema;
- Pedijatrijska onkologija: bavi se lečenjem karcinoma kod dece.
U Velikoj Britaniji i nekoliko drugih zemalja, onkolozi mogu biti klinički ili medicinski onkolozi. Glavna razlika je u tome što klinički onkolozi pružaju radioterapiju, a medicinski onkolozi ne. U Severnoj Americi, češći su onkolog i medicinski onkolog.
U većini zemalja sada je uobičajeno da pacijente leče multidisciplinarni timovi.[11] Sastaju se na redovnoj osnovi i razgovaraju o zbrinutim pacijentima. Ovi timovi se sastoje od medicinskog onkologa, kliničkog onkologa ili radioterapeuta, hirurga (ponekad postoji i drugi, rekonstruktivni hirurg), radiolog, patolog, specifični specijalista za određene organe, kao što je ginekolog ili dermatolog, a ponekad je uključen i lekar opšte prakse. Prema bolesti orijentisani timovi su ponekad u sukobu s opštom organizacijom rada u bolnicama. Istorijski gledano, bolnice su organizovane na specifičan način, prema sistemima organa ili tehnikama. Multidisciplinarni timovi rade preko ove granice i te je ponekad teško definisati oblasti zaduženosti.
U veterinarskoj medicini, podspecijalnost veterinarska onkologija se bavi dijagnostikom i lečenjem raka kod životinja.
Vidi još
уредиReference
уреди- ^ Maureen McCutcheon. Where Have My Eyebrows Gone?. Cengage Learning. 2001. ISBN 978-0-7668-3934-2. стр. 5.
- ^ Types of Oncologists, American Society of Clinical Oncology (ASCO).
- ^ Warrell D. A., Cox T. M., Firth J. D. (2010): The Oxford Textbook of Medicine Архивирано на сајту Wayback Machine (21. март 2012) (5th ed.). Oxford University Press
- ^ Coulehan, J. L.; Block, M. R. (2005). The Medical Interview: Mastering skills for clinical practice (5th изд.). F. A. Davis. ISBN 978-0-8036-1246-4. OCLC 232304023.
- ^ Garrison F. H. (1966): History of medicine, W.B. Saunders Company, Philadelphia.
- ^ Noble J. (1987). Textbook of general medicine and primary care. Little Brown & Co. ISBN 978-0-316-61150-3.
- ^ Stein, C. J.; Colditz, G. A. (26. 1. 2004). „Modifiable risk factors for cancer”. British Journal of Cancer. 90 (2): 299—303. ISSN 0007-0920. PMC 2410150 . PMID 14735167. doi:10.1038/sj.bjc.6601509.
- ^ Hristova, L.; Hakama, M. (1. 1. 1997). „Effect of screening for cancer in the Nordic countries on deaths, cost and quality of life up to the year 2017”. Acta Oncologica. 36 Suppl 9: 1—60. ISSN 0284-186X. PMID 9143316.
- ^ Forbes, J. F. (1. 8. 1982). „Multimodality treatment of cancer”. The Australian and New Zealand Journal of Surgery. 52 (4): 341—346. ISSN 0004-8682. PMID 6956307. doi:10.1111/j.1445-2197.1982.tb06005.x.
- ^ Bristow, Robert E.; Chang, Jenny; Ziogas, Argyrios; Campos, Belinda; Chavez, Leo R.; Anton-Culver, Hoda (1. 5. 2015). „Impact of National Cancer Institute Comprehensive Cancer Centers on ovarian cancer treatment and survival”. Journal of the American College of Surgeons. 220 (5): 940—950. ISSN 1879-1190. PMC 5145798 . PMID 25840536. doi:10.1016/j.jamcollsurg.2015.01.056.
- ^ Croke, J.M.; El-Sayed, S. (1. 8. 2012). „Multidisciplinary management of cancer patients: chasing a shadow or real value? An overview of the literature”. Current Oncology. 19 (4): e232—e238. ISSN 1198-0052. PMC 3410834 . PMID 22876151. doi:10.3747/co.19.944.
Literatura
уреди- Овај чланак или његов део изворно је преузет из Речника социјалног рада Ивана Видановића уз одобрење аутора.
- Watson, Ian R.; Takahashi, Koichi; Futreal, P. Andrew; Chin, Lynda (2013). „Emerging patterns of somatic mutations in cancer”. Nat Rev Genet. 14 (10): 703—718. PMC 4014352 . PMID 24022702. doi:10.1038/nrg3539.
- Meyerson, Matthew; Gabriel, Stacey; Getz, Gad (2010). „Advances in understanding cancer genomes through second-generation sequencing”. Nat Rev Genet. 11 (10): 685—696. PMID 20847746. doi:10.1038/nrg2841.
- Katsanis, Sara Huston; Katsanis, Nicholas (2013). „Molecular genetic testing and the future of clinical genomics”. Nat Rev Genet. 14 (6): 415—426. PMC 4461364 . PMID 23681062. doi:10.1038/nrg3493.
- Mardis, Elaine R. (2012). „Applying next-generation sequencing to pancreatic cancer treatment”. Nat Rev Gastroenterol Hepatol. 9 (8): 477—486. PMID 22751458. doi:10.1038/nrgastro.2012.126.
- Mukherjee, Siddhartha (2011). The Emperor of All Maladies: A Biography of Cancer. Fourth Estate. ISBN 978-0-00-725092-9.
- Vickers, Andrew (1. 3. 2004). „Alternative Cancer Cures: "Unproven" or "Disproven"?”. CA: A Cancer Journal for Clinicians. 54 (2): 110—118. CiteSeerX 10.1.1.521.2180 . PMID 15061600. doi:10.3322/canjclin.54.2.110.
Spoljašnje veze
уреди- Institut za onkologiju i radiologiju
- „Comprehensive Cancer Information”. National Cancer Institute. januar 1980. Приступљено 16. 1. 2016.<
- „NCCN - Evidence-Based Cancer Guidelines, Oncology Drug Compendium, Oncology Continuing Medical Education”. National Comprehensive Cancer Network. Приступљено 16. 1. 2016.
- „European Society for Medical Oncology | ESMO”. www.esmo.org. Приступљено 16. 1. 2016.