Endokrini sistem
Endokrini sistem je sistem žlezda u kojima se, pod uticajem informacija iz spoljašnje ili unutrašnje sredine, sintetišu hormoni koji su odgovor na te informacije. Ovim putem regulišu se mnoge aktivnosti: metabolizam, seksualne aktivnosti, rast, metamorfoza, količina vode i minerala u organizmu i dr. Pored endokrinih organa hormone luče i neke nervne ćelije – neurosekretorne ćelije. Hormoni se oslobađaju, pošto ove žlezde nemaju izvodne kanale, u krv, limfu ili cerebrospinalnu tečnost i na taj način dospevaju do ciljnih organa na koje deluju. Polje studija koja se bavi endokrinim sistemom i njegovim poremećajima je endokrinologija,[1][2][3] koja je grana interne medicine.[4]
| Endokrini sistem | |
|---|---|
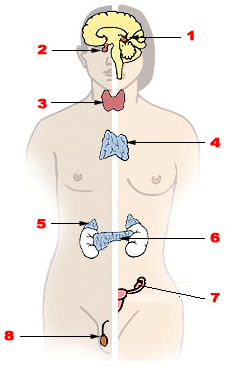 Velike endokrine žlezde kod čoveka (muškarac levo, žena desno) 1. epifiza 2. hipofiza 3. štitna žlezda 4. grudna žlezda 5. nadbubrežna žlezda 6. gušterača 7. jajnik 8. semenik | |
| Detalji | |
| Identifikatori | |
| Latinski | Systema endocrinum |
| MeSH | D004703 |
| FMA | 9668 |
| Anatomska terminologija | |
Endokrine žlezde kičmenjaka su različitog porekla – neke nastaju od ždrelnog epitela (štitna, grudna žlezda), druge su u bliskoj vezi sa mozgom (hipofiza, epifiza), dok se treće razvijaju u oblasti bubrega (nadbubrežne žlezda). Endokrine žlezde sisara i drugih kičmenjaka mogu biti pojedinačne kao štu su: hipofiza, hipotalamus, štitna (tiroidna žlezda), pankreas, ili mogu postojati u paru kao što su: paraštitne (paratiroidne žlezde), nadbubrežne žlezde i polne žlezde (kod žena jajnici, a kod muškaraca semenici). Unutrašnje lučenje kao sporednu funkciju mogu vršiti i izvesni drugi organi: kosti, jetra, pankreas, pojedini delovi creva, bubrezi, srce, a značajnu endokrinu funkciju imaju i polne žlezde. Na primer, bubrezi izlučuju endokrine hormone kao što su eritropoietin i renin. Održanje ravnoteže fiziološkog stanja (homeostaze) omogućeno je zahvaljujući delovanju specifičnih regulatornih mehanizama, među kojima vodeće mesto imaju nervni i endokrini sistem. Endokrini sistem obuhvataju žlezde sa unutrašnjim lučenjem (endokrine žlezde) u kojima se stvaraju specifične hemijske materije – hormoni. Endokrine žlezde nemaju izvodne kanale kao egzokrine žlezde, pa se hormoni izlučuju direktno u telesne tečnosti, kod najvećeg broja organizama u krv, putem koje odlaze do različitih organa regulišući njihovu funkciju. Takav vid regulacije naziva se hormonalna regulacija.
Hormoni su organske supstance, odnosno hemijska jedinjenja lipidne ili proteinske prirode. Hormoni mogu da se sastoje od bilo aminokiselinskih kompleksa, steroida, eikosanoida, leukotriena, ili prostaglandina.[4] Oni putuju putem krvi koja obliva sve ćelije u organizmu i dospevaju do svih tkiva, ali samo određena tkiva mogu da proizvedu odgovore na njih. To je omogućeno prisustvom specifičnih molekula – receptora, za koje može da se veže samo određeni hormon. Svaki hormon ima svoj specifičan receptor koji mu omogućava da prenese određeni signal u date tipove ćelija. Kada se signal koji nose hormoni prenese u ćelije, aktivira se niz reakcija koje vode ka ostvarivanju specifičnih procesa u ćeliji koji omogućavaju funkcionisanje pojedinih organa, organskih sistema i čitavog organizma.[5]
Posebne karakteristike endokrinih žlezda su, uopšteno, njihova duktalna priroda, njihova vaskularnost i najčešće prisustvo intracelularnih vakuola ili granula u kojima se čuvaju hormoni.[6] Za razliku od toga, egzokrine žlezde, kao što su pljuvačne žlezde, znojne žlezde, i žlezde unutar gastrointestinalnog trakta, uglavnom su u manjoj meri vaskularne i imaju kanale ili šuplji lumen. Za brojne žlezde koje sekvencijalno signaliziraju jedne drugima se kaže da su deo osovine, kao što je na primer, Hipotalamusno-hipofizno-nadbubrežna osovina.[7][8]
Struktura uredi
Glavni endokrini sistemi uredi
Ljudski endokrini sistem se sastoji od nekoliko sistema koji rade putem povratne sprege. Više važnih povratnih sistema je posredovano preko hipotalamusa i hipofize.[9]
- TRH – TSH – T3/T4
- GnRH – LH/FSH – polni hormoni
- CRH – ACTH – kortizol
- Renin - angiotenzin – aldosteron
- Leptin vs. insulin
Žlezde uredi
Endokrine žlezde su žlezde endokrinog sistema koje izlučuju svoje produkte, hormone, direktno u intersticijalne prostore. Oni zatim bivaju apsorbovani u krv, umesto da se prenose kroz kanale. Glavne žlezde endokrinog sistema su epifiza, hipofiza, pankreas, jajnici, testisi, štitna žlezda, paraštitna žlezda, hipotalamus i nadbubrežne žlezde. Hipotalamus i hipofiza su neuroendokrini organi.
Hipofiza uredi
Smeštena je u udubljenju, turskom sedlu, klinaste kosti. Spojena je pomoću infundibuluma sa hipotalamusom. Sastoji se, kod čoveka, iz tri režnja:
- prednjeg (adenohipofiza),
- srednjeg (intermedijarni) i
- zadnjeg (neurohipofiza).
Adenohipofiza uredi
Luči dve grupe hormona:
- somatotropni hormon (hormon rasta) koji reguliše rast i razvoj organizma;
- tropini (stimulini) koji deluju na rad drugih žlezda;u njih spadaju:
- tireotropni hormon (TSH) – simuliše lučenje štitne žlezde;
- adrenokortikotropni hormon (ACTH) – stimuliše rad kore nadbubrežne žlezde;
- folikulostimulirajući hormon (FSH) – simuliše razvoj folikula jajnika i lučenje estrogena; kod muškarca uslovljava spermatogenezu;
- luteostimulirajući hormon (LH) – stimuliše lučenje polnih hormona: kod žene progesterona, a kod muškarca testosterona;
- luteotropni hormon (LTH) ili prolaktin – izaziva lučenje mleka kod žena.
Neurohipofiza uredi
Predstavlja mesto gde se deponuju hormoni stvoreni u hipotalamusu. To su:
- antidiuretični hormon (vazopresin) – koji stimuliše reapsorpciju vode iz primarne mokraće čime se smanjuje izlučivanje definitivne mokraće;
- oksitocin – pojačava kontrakcije materice prilikom porođaja i naviranje mleka.
Endokrini pankreas uredi
Između žlezdanih meškova egzokrinog pankreasa raspoređena su Langerhansova ostrvca koja se sastoje od 4 tipa ćelija α, β, γ i δ, od kojih β ćelije luče insulin (insula = ostrvo), a α luče glukagon. Ova dva hormona deluju antagonistički na metabolizam glikoze – insulin smanjuje, a glukagon povećava koncentraciju glikoze u krvi. Pri nedostatku insulina dolazi do hiperglikemije (povišen nivo šećera u krvi) što izaziva šećernu bolest. Gama ćelije luče pankreasni polipeptid, a delta ćelije luče somatostatin (hormon rasta).
Štitna žlezda (tireoidna žlezda) uredi
Nalazi se priljubljena uz prednju i bočne strane grkljana i dušnika. Na rad štitne žlezde utiče adenohipofiza preko TSH. Tiroidea luči tiroksin, trijodotironin i tirokalcitonin, hormone za čiju je sintezu neophodan jod. Tiroksin i trijodotironin utiču na fizički i psihički rast i razvoj. Tireokalcitonin snižava nivo kalcijuma u krvi i zajedno sa parathormonom i vitaminom D reguliše okoštavanje kostiju.
Paraštitasta žlezda uredi
Parna žlezda – dve gornje i dve donje su priljubljene uz zadnju stranu štitne žlezde. Luči parathormon koji reguliše količinu kalcijuma i fosfora u krvi i kostima.
Nadbubrežne žlezde uredi
Nalaze se na gornjim polovima bubrega. Sastoje se iz dva dela, kore i srži, koji se međusobno razlikuju i po poreklu i po funkciji.
Kora se sastoji iz tri dela (glomeruloza, fasciculenta i zona reticularis) i luči sledeće grupe hormona:
- glomeruloza:
- mineralokortikoide: aldosteron, kortikosteron, koji regulišu promet minerala (posebno natrijuma i kalijuma) i vode, čime održavaju homeostazu; nazivaju se hormoni koji čuvaju život;
- fasciculanta:
- glikokortikoide: među njima je najaktivniji kortizol; regulišu promet ugljenih hidrata, proteina i lipida;
- zona reticularis:
Srž nadbubrežne žlezde luči adrenalin i noradrenalin. Njihovo dejstvo je slično dejstvu simpatičkog nervnog sistema – ubrzavaju rad srca, povećavaju krvni pritisak itd.
Polne žlezde uredi
Rad polnih žlezda je pod uticajem adenohipofize.
Endokrina uloga testisa ogleda se u aktivnosti Lejdigovih ćelija koje luče testosteron i androstedion (manje količine). Testosteron u pubertetu dovodi do rasta polnih organa (primarne polne odlike) i razvića sekundarnih polnih odlika.
Ovarijum luči estrogene i progesteron. Estrogeni u pubertetu utiču na razvoj polnih organa i sekundarnih polnih odlika. Oba hormona regulišu menstrualni ciklus. Progesteron ima ulogu i u trudnoći koju održava dok se na obrazuje placenta. Tada placenta preuzima ulogu održavanja trudnoće lučenjem ovih hormona.
Funkcija uredi
Hormoni uredi
Hormoni su klasa signalnih molekula koje proizvode žlezde u višećelijskim organizmima koji se transportuju putem cirkulatornog sistema do ciljnih udaljenih organa gde regulišu fiziologiju i ponašanje. Hormoni imaju raznovrsne hemijske strukture, koje se mogu grupisati u tri klase: eikosanoidi, steroidi, i derivati aminokiselina/proteina (amini, peptidi, i proteini). Žlezde koje izlučuju hormone sačinjavaju endokrini sistem. Termin hormon ponekad ima šire značenje kojim se obuhvataju hemikalije koje proizvede ćelije radi vršenja uticaja na samu ćeliju (autokrina ili intrakrina signalizacija) ili na obližnje ćelije (parakrina signalizacija).
Hormoni se koriste za komunikaciju između organa i tkiva radi fiziološke regulacije i promena ponašanja, kao što su varenje, metabolizam, respiracija, funkcije tkiva, senzorna percepcija, spavanje, izlučivanje, laktacija, stres, rast i razviće, kretanje, reprodukcija, i raspoloženje.[10][11]
Hormoni utiču na udaljene ćelija vezivanjem za specifične receptorske proteine na ciljnim ćelijama što dovodi do promena ćelijskih funkcija. Kad se hormon veže za receptor, to dovodi do aktivacije puta prenosa signala. Ovo može dovesti do responsa specifičnog za dati tip ćelije čime su obuhvaćeni brzi negenomski efekti ili sporiji genomski responsi, gde hormoni koji delujući kroz njihove receptore aktiviraju gensku traskripciju, ishod čega je povećano izražavanje ciljnih proteina. Hormoni bazirani na aminokiselinama (amini i peptidni ili proteinski hormoni) su rastvorni u vodi i deluju preko površine ciljnih ćelije putem sekundarnih glasnika; steroidni hormoni, koji su rastvorni u lipidima, prolaze kroz ćelijske membrane ciljnih ćelija (obe citoplazmične i jedrene) i deluju unutar ćelijske citoplazme i jedra.
Ćelijska signalizacija uredi
Tipični mod ćelijske signalizacije u endokrinom sistemu je endokrina signalizacija, koja se sastoji od korišćenja cirkulatornog sistema za dosezane udaljenih ciljnih organa. Međutim, isto tako postoje i drugi modovi, tj., parakrina, autokrina i neuroendokrina signalizacija.[12][13] Čisto neurokrina signalizacija između neurona, s druge strane je kompletno u okviru nervnog sistema.
Autokrina signalizacija uredi
Autokrina signalizacija je oblik signalizacije u kojem ćelija luči hormon ili hemijski glasnik (koji se naziva autokrinim agensom) koji se vezuje za autokrine receptore na istoj ćeliji, što dovodi do promena u ćelijama.[14][15]
Parakrina signalizacija uredi
Neki endokrinolozi i kliničari smatraju parakrini sistem delom endokrinog sistema, mada nema konsenzusa. Parakrini sistem[16] ima sporije dejstvo, i deluje na ćelije u istom tkivu ili organu.[17] Primer ovakvog dejstva je somatostatin, koga oslobađaju neke ćelije pankreasa i koji deluje na druge ćelije pankreasa.[4]
Jukstakrina signalizacija uredi
Jukstarkina signalizacija[18][19] je vrsta interćelijske komunikacije koja se prenosi preko oligosaharidnih, lipidnih ili proteinskih komponenti ćelijske membrane, i kojom se može uticati na emitirajuću ćeliju ili na neposredno susedne ćelije.[20][21] Pojavljuje se između susednih ćelija koje poseduju široke segmente blisko sučeljenih membrana plazme povezane transmembranskim kanalima poznatim kao koneksoni. Razmak između ćelija često može biti samo 2 do 4 nm.[22]
Klinički značaj uredi
Bolest uredi
Bolesti endokrinog sistema su česte,[27] kad se uzmu u obzir oboljenja kao što su šećerna bolest,[28][29] bolest štitne žlezde,[30][31] i gojaznost.[32] Endokrine bolesti su karakterisane neadekvatno regulisanim oslobađanjem hormona (npr. produktivni adenom hipofize[33][34]), neodgovarajućim odgovorima na signalizaciju (hipotireoza[35][36][37]), nedostacima žlezda (dijabetes melitus tip 1,[38][39][40] umanjena eritrocitopoeza kod hronične bubrežne insuficijencija[41][42][43][44]), ili strukturna uvećanja na kritičnim mestima kao što je tiroidna žlezda (tireotoksična kriza[45][46][47]). Hipofunkcija endokrinih žlezda se može javiti kao rezultat gubitka rezervi, hiposekrecije, ageneze,[48] atrofije[49][50] ili aktivne destrukcije. Hiperfunkcija može nastati kao rezultat hipersekrecije, gubitka supresije, hiperplazije ili neoplastičnih promena, ili hiperstimulacije.
Endokrinopatije se klasifikuju kao primarne, sekundarne, ili tercijarne. Primarne endokrine bolesti inhibiraju dejstvo žlezda koje su nizvodno u signalnom putu. Sekundarna endokrina bolest je indikativna za problem sa hipofizom. Tercijarna endokrina bolest je vezana za disfunkciju hipotalamusa i hormona koje on oslobađa.
Štitna žlezda, i hormoni koje formira su bile implicirane u signalizaciju na udaljenim tkivima, kojom se ona upućuju da se proliferiraju, na primer, za estrogenski receptor je pokazano da učestvuje u pojedinim tipovima raka dojke.[51][52][53] Endokrina, parakrina, i autokrina signalizacija su bili implicirani u proliferaciju, što je jedan od neophodnih koraka onkogeneze.[54]
Druge česte bolesti koje proizilaze i endokrine disfunkcije su Adisonova bolest,[55][56] Kušingova bolest[57][58] i Grejvs-Bazedovljeva bolest.[59][60][61] Kušingova i Adisonova bolest su patologije koje se javljaju pri disfunkciji adrenalne žlezde. Disfunkcija u nadbubrežnoj žlezdi može biti posledica primarnih ili sekundarnih faktora i može dovesti do hiperkortizolizma ili hipokortizolizma. Kušingova bolest je karakterisana hipersekrecijom adrenokortikotropnog hormona (ACTH) zbog adenoma hipofize, koji ultimatno uzrokuje endogeni hiperkortizolizam putem stimulacije nadbubrežne žlezde.[62] Neki od kliničkih znakova Kušingove bolesti su gojaznost, zaokrugljeno lice i hirsutizam.[63] Adisonova bolest je endokrina bolest koja proizilazi iz hipokortizolizma izazvanog insuficijencijom nadbubrežne žlezde. Adrenalna insuficijencija je značajna, jer je u korelaciji sa smanjenom sposobnošću održavanja krvnog pritiska i šećera u krvi, defekta koji može biti fatalan.[64]
Grejvs-Bazedovljeva bolest obuhvata hiperaktivnost štitne žlezde koja proizvodi T3 i T4 hormone.[63] Efekti ove bolesti su u opsegu od prekomernog znojenja, umora, toplotne netolerancije i visokog krvnog pritiska do oticanja očiju koja izaziva crvenilo, nadutost i u retkim slučajevima umanjen ili dvostruki vid.[22]
Druge životinje uredi
Neuroendokrini sistem je prisutan kod svih životinja sa nervnim sistemom i svi kičmenjaci imaju hipotalamusno-hipofiznu osovinu.[65] Svi kičmenjaci imaju štitnu žlezdu, koja je kod vodozemaca isto tako ključna za transformaciju larve u odrasli oblik.[66][67] Svi kičmenjaci imaju tkivo nadbubrežne žlezde, a sisari su jedinstveni po tome što je ono kod njih organizovano u slojeve.[68] Svi kičmenjaci imaju neki oblik reninsko-angiotensinske osovine, i svi tetrapodi koriste aldosteron kao primarni mineralokortikoid.[69][70]
Dodatne slike uredi
-
Ženski endokrini sistem.
-
Muški endokrini sistem.
Reference uredi
- ^ Nelson, R. J. 2005. An Introduction to Behavioral Endocrinology, Fourth Edition. Sinauer Associates, Sunderland, MA.
- ^ „Introduction to Behavioral Endocrinology”. idea.ucr.edu. Arhivirano iz originala 02. 12. 2016. g. Pristupljeno 02. 11. 2018.
- ^ „Behavioral Endocrinology”. www-rci.rutgers.edu. Arhivirano iz originala 4. 11. 2016. g. Pristupljeno 2. 11. 2018.
- ^ a b v Marieb 2014
- ^ Sutherland, EW (1972). „Studies on the mechanism of hormone action”. Science. 177 (4047): 401—8. Bibcode:1972Sci...177..401S. PMID 4339614. doi:10.1126/science.177.4047.401.
- ^ Young B, Woodford P, O'Dowd G (2013). Wheater's Functional Histology: A Text and Colour Atlas (6th izd.). Elsevier. str. 95. ISBN 978-0702047473.
- ^ Schatzberg 1999.
- ^ Minton, J E. (jul 1994). „Function of the hypothalamic-pituitary-adrenal axis and the sympathetic nervous system in models of acute stress in domestic farm animals”. J Anim. Sci. 72: 1891—1898.
- ^ Sherwood 1997.
- ^ Neave 2008.
- ^ „Hormones”. MedlinePlus. U.S. National Library of Medicine.
- ^ Malenka RC, Nestler EJ, Hyman SE (2009). „Chapter 10: Neural and Neuroendocrine Control of the Internal Milieu”. Ur.: Sydor A, Brown RY. Molecular Neuropharmacology: A Foundation for Clinical Neuroscience (2nd izd.). New York: McGraw-Hill Medical. str. 246, 248—259. ISBN 9780071481274.
- ^ Chong S, Lee KS, Chung MJ, Han J, Kwon OJ, Kim TS (2006). „Neuroendocrine tumors of the lung: clinical, pathologic, and imaging findings”. Radiographics. 26 (1): 41—57; discussion 57—8. PMID 16418242. doi:10.1148/rg.261055057.
- ^ Pandit 2007
- ^ Jechlinger, M.; Sommer, A; Moriggl, R; Seither, P; Kraut, N; Capodiecci, P; Donovan, M; Cordon-Cardo, C; Beug, H; Grünert, S (2006). „Autocrine PDGFR signaling promotes mammary cancer metastasis”. Journal of Clinical Investigation. 116 (6): 1561—70. PMC 1469776 . PMID 16741576. doi:10.1172/JCI24652.
- ^ „Paracrine Factors”. Pristupljeno 27. 7. 2018.
- ^ O'Shea, John J; Gadina, Massimo; Schreiber, Robert D (2002). „Cytokine signaling in 2002: new surprises in the Jak/Stat pathway”. Cell. 109 (2): S121—31. PMID 11983158. doi:10.1016/S0092-8674(02)00701-8.
- ^ Gilbert 2000 harvnb greška: više ciljeva (2×): CITEREFGilbert2000 (help)
- ^ Blango, Matthew G; Mulvey, Matthew A. (31. 3. 2009). „Bacterial landlines: contact-dependent signaling in bacterial populations”. Current Opinion in Microbiology. 12 (2): 177—181. PMC 2668724 . PMID 19246237. doi:10.1016/j.mib.2009.01.011.
- ^ Gilbert, Scott F. (1. 1. 2000). „Juxtacrine Signaling” (na jeziku: engleski).
- ^ Anklesaria, P; Teixidó, J; Laiho, M; Pierce, JH; Greenberger, JS; Massagué, J (maj 1990). „Cell-cell adhesion mediated by binding of membrane-anchored transforming growth factor alpha to epidermal growth factor receptors promotes cell proliferation.” (PDF). Proceedings of the National Academy of Sciences of the United States of America. 87 (9): 3289—93. PMC 53885 . PMID 2333283. doi:10.1073/pnas.87.9.3289.
- ^ a b Vander 2008, str. 332–333 harvnb greška: više ciljeva (2×): CITEREFVander2008 (help)
- ^ „WHO Disease and injury country estimates”. World Health Organization. 2009. Arhivirano iz originala 11. 11. 2009. g. Pristupljeno 11. 11. 2009.
- ^ „Death and DALY estimates for 2004 by cause for WHO Member States: Persons, all ages” (xls). World Health Organization. 2002. Arhivirano iz originala 25. 8. 2011. g. Pristupljeno 12. 11. 2009.
- ^ Havelaar, Arie (avgust 2007). „Methodological choices for calculating the disease burden and cost-of-illness of foodborne zoonoses in European countries” (PDF). Med-Vet-Net. Arhivirano iz originala (PDF) 21. 1. 2009. g. Pristupljeno 5. 4. 2008.
- ^ „Mortality and Burden of Disease Estimates for WHO Member States in 2002” (xls). World Health Organization. 2002.
- ^ Kasper (2005). Harrison's Principles of Internal Medicine. McGraw Hill. str. 2074. ISBN 978-0-07-139140-5.
- ^ Ripsin CM, Kang H, Urban RJ (januar 2009). „Management of blood glucose in type 2 diabetes mellitus” (PDF). American Family Physician. 79 (1): 29—36. PMID 19145963. Arhivirano (PDF) iz originala 5. 5. 2013. g.
- ^ Brutsaert, Erika F. (februar 2017). „Drug Treatment of Diabetes Mellitus”. Pristupljeno 12. 10. 2018.
- ^ „Iodine Deficiency & Nutrition”. www.thyroidfoundation.org.au. Australian Thyroid Foundation. Arhivirano iz originala 13. 1. 2017. g. Pristupljeno 11. 1. 2017.
- ^ So, Michelle; MacIsaac, Richard; Grossmann, Mathis. „Hypothyroidism – Investigation and management”. www.racgp.org.au (na jeziku: engleski). The Royal Australian College of General Practitioners. Pristupljeno 11. 1. 2017.
- ^ Bleich S, Cutler D, Murray C, Adams A (2008). „Why is the developed world obese?”. Annual Review of Public Health (Research Support). 29: 273—95. PMID 18173389. doi:10.1146/annurev.publhealth.29.020907.090954.
- ^ Ezzat S, Asa SL, Couldwell WT, Barr CE, Dodge WE, Vance ML, McCutcheon IE (avgust 2004). „The prevalence of pituitary adenomas: a systematic review”. Cancer. 101 (3): 613—9. PMID 15274075. doi:10.1002/cncr.20412.
- ^ Asa SL (avgust 2008). „Practical pituitary pathology: what does the pathologist need to know?”. Archives of Pathology & Laboratory Medicine. 132 (8): 1231—40. PMID 18684022.
- ^ „Hypothyroidism”. National Institute of Diabetes and Digestive and Kidney Diseases. mart 2013. Arhivirano iz originala 5. 3. 2016. g. Pristupljeno 5. 3. 2016.
- ^ Preedy 2009, str. 616
- ^ Chakera AJ, Pearce SH, Vaidya B (2012). „Treatment for primary hypothyroidism: current approaches and future possibilities”. Drug Design, Development and Therapy (Review). 6: 1—11. PMC 3267517 . PMID 22291465. doi:10.2147/DDDT.S12894.
- ^ „Diabetes Fact sheet N°312”. WHO. novembar 2016. Arhivirano iz originala 26. 8. 2013. g. Pristupljeno 29. 5. 2017.
- ^ „Diagnosis of Diabetes and Prediabetes”. NIDDK. maj 2015. Arhivirano iz originala 16. 08. 2016. g. Pristupljeno 31. 7. 2016.
- ^ „Causes of Diabetes”. NIDDK. avgust 2014. Arhivirano iz originala 10. 08. 2016. g. Pristupljeno 31. 7. 2016.
- ^ „What Is Chronic Kidney Disease?”. National Institute of Diabetes and Digestive and Kidney Diseases. jun 2017. Pristupljeno 19. 12. 2017.
- ^ Liao, Min-Tser; Sung, Chih-Chien; Hung, Kuo-Chin; Wu, Chia-Chao; Lo, Lan; Lu, Kuo-Cheng (2012). „Insulin Resistance in Patients with Chronic Kidney Disease”. Journal of Biomedicine and Biotechnology. 2012: 1—5. PMC 3420350 . PMID 22919275. doi:10.1155/2012/691369.
- ^ „Kidney Failure”. MedlinePlus (na jeziku: engleski). Pristupljeno 11. 11. 2017.
- ^ KDIGO: Kidney Disease Improving Global Outcomes (avgust 2009). „KDIGO Clinical Practice Guideline for the Diagnosis, Evaluation, Prevention, and Treatment of Chronic Kidney Disease-Mineral and Bone Disorder (CKD-MBD)” (PDF). Kidney Int. 76 (Suppl 113). Arhivirano iz originala (PDF) 13. 12. 2016. g.
- ^ de Rooij, A; Vandenbroucke, JP; Smit, JW; Stokkel, MP; Dekkers, OM (2009). „Clinical outcomes after estimated versus calculated activity of radioiodine for the treatment of hyperthyroidism: systematic review and meta-analysis.”. European Journal of Endocrinology. Bioscientifica. 161 (5): 771—777. PMID 19671708. doi:10.1530/EJE-09-0286. Arhivirano iz originala 14. 4. 2013. g. Pristupljeno 3. 11. 2018.
- ^ Krohn, K; Fuhrer, D; Bayer, Y; Eszlinger, M; Brauer, V; Neumann, S; Paschke, R (2005). „Molecular pathogenesis of euthyroid and toxic multinodular goiter.”. Endocrine Reviews. 26 (4): 504—524. PMID 15615818. doi:10.1210/er.2004-0005. Arhivirano iz originala 04. 01. 2022. g. Pristupljeno 03. 11. 2018.
- ^ Reid, JR; Wheeler, SF (2005). „Hyperthyroidism: diagnosis and treatment.”. American Family Physician. 72 (4): 623—630. PMID 16127951.
- ^ Rozkovcová, E.; Marková, M.; Dolejší, J. (1999). „Studies on agenesis of third molars amongst populations of different origin”. Sborník lékařský. 100 (2): 71—84. PMID 11220165.
- ^ Councilman, W. T. (1913). „Chapter Two”. Disease and Its Causes. New York Henry Holt and Company London Williams and Norgate The University Press, Cambridge, U.S.A.
- ^ Campellone, Joseph V. (22. 5. 2007). „Muscle atrophy”. MedlinePlus. Arhivirano iz originala 13. 10. 2007. g. Pristupljeno 2. 10. 2007.
- ^ Yager JD, Davidson NE (2006). „Estrogen carcinogenesis in breast cancer”. N Engl J Med. 354 (3): 270—82. PMID 16421368. doi:10.1056/NEJMra050776.
- ^ Mazzucco A, Santoro E, DeSoto, M, Hong Lee J (februar 2009). „Hormone Therapy and Menopause”. National Research Center for Women & Families.
- ^ Cavalieri E, Chakravarti D, Guttenplan J, Hart E, Ingle J, Jankowiak R, Muti P, Rogan E, Russo J, Santen R, Sutter T (avgust 2006). „Catechol estrogen quinones as initiators of breast and other human cancers: implications for biomarkers of susceptibility and cancer prevention”. Biochimica et Biophysica Acta. 1766 (1): 63—78. PMID 16675129. doi:10.1016/j.bbcan.2006.03.001.
- ^ Bhowmick NA, Chytil A, Plieth D, Gorska AE, Dumont N, Shappell S, Washington MK, Neilson EG, Moses HL (2004). „TGF-beta signaling in fibroblasts modulates the oncogenic potential of adjacent epithelia”. Science. 303 (5659): 848—51. Bibcode:2004Sci...303..848B. PMID 14764882. doi:10.1126/science.1090922.
- ^ „Adrenal Insufficiency and Addison's Disease”. NIDDK. maj 2014. Arhivirano iz originala 13. 3. 2016. g. Pristupljeno 13. 3. 2016.
- ^ Adam 2014, str. 1031
- ^ "Whonamedit – Nikolai Mikhailovich Itsenko". "Nikolai Mikhailovich Itsenko investigated neural infections, vegetative nervous system diseases and cerebral tumors. In 1926 he was the first one who described Itsenko-Cushing's disease, six years before Cushing."
- ^ A.I. Gozhenko; I.P. Gurkalova; Zukow, W.; Kwasnik, Z.; Mroczkowska, B. (2009). „Trematoda”. Pathology: Medical Student's Library. Radomska Szkola Wyžsza uk. Zubrzyckiego. str. 280. ISBN 978-83-61047-18-6.
- ^ Cury, A. N.; Meira, V. T.; Monte, O.; Marone, M.; Scalissi, N. M.; Kochi, C.; Calliari, L. E. P.; Longui, C. A. (24. 10. 2012). „Clinical experience with radioactive iodine in the treatment of childhood and adolescent Graves' disease”. Endocrine Connections. 2 (1): 32—37. doi:10.1530/EC-12-0049.
- ^ „Graves' Disease”. www.niddk.nih.gov. 10. 8. 2012. Arhivirano iz originala 02. 04. 2015. g. Pristupljeno 2. 4. 2015.
- ^ Menconi F, Marcocci C, Marinò M (2014). „Diagnosis and classification of Graves' disease”. Autoimmunity Reviews. 13 (4-5): 398—402. PMID 24424182. doi:10.1016/j.autrev.2014.01.013.
- ^ Buliman A, Tataranu LG, Paun DL, Mirica A, Dumitrache C (2016). „Cushing's disease: a multidisciplinary overview of the clinical features, diagnosis, and treatment”. Journal of Medicine & Life. 9 (1): 12—18. PMC 5152600 . PMID 27974908.
- ^ a b Vander, Arthur (2008). Vander's Human Physiology: the mechanisms of body function. Boston: McGraw-Hill Higher Education. str. 345-347. ISBN 978-0-07-304962-5.
- ^ Inder, Warrick J.; Meyer, Caroline; Hunt, Penny J. (1. 6. 2015). „Management of hypertension and heart failure in patients with Addison's disease”. Clinical Endocrinology. 82 (6): 789—792. PMID 25138826. doi:10.1111/cen.12592.
- ^ Hartenstein, V. (septembar 2006). „The neuroendocrine system of invertebrates: a developmental and evolutionary perspective”. The Journal of Endocrinology. 190 (3): 555—70. PMID 17003257. doi:10.1677/joe.1.06964.
- ^ Dickhoff, Walton W.; Darling, Douglas S. (1983). „Evolution of Thyroid Function and Its Control in Lower Vertebrates”. American Zoologist. 23 (3): 697—707. JSTOR 3882951. doi:10.1093/icb/23.3.697.
- ^ Galton, Valerie Anne (1. 1. 1988). „The Role of Thyroid Hormone in Amphibian Development”. Integrative and Comparative Biology. 28 (2): 309—18. JSTOR 3883279. doi:10.1093/icb/28.2.309.
- ^ Pohorecky LA, Wurtman RJ (mart 1971). „Adrenocortical control of epinephrine synthesis”. Pharmacological Reviews. 23 (1): 1—35. PMID 4941407.
- ^ Wilson, JX (1984). „The renin–angiotensin system in nonmammalian vertebrates”. Endocrine Reviews. 5 (1): 45—61. PMID 6368215. doi:10.1210/edrv-5-1-45.
- ^ Colombo L, Dalla Valle L, Fiore C, Armanini D, Belvedere P (april 2006). „Aldosterone and the conquest of land”. Journal of Endocrinological Investigation. 29 (4): 373—9. PMID 16699307. doi:10.1007/bf03344112.
Literatura uredi
- Vander, Arthur (2008). Vander's Human Physiology: the mechanisms of body function. Boston: McGraw-Hill Higher Education. str. 345-347. ISBN 978-0-07-304962-5.
- A.I. Gozhenko; I.P. Gurkalova; Zukow, W.; Kwasnik, Z.; Mroczkowska, B. (2009). „Trematoda”. Pathology: Medical Student's Library. Radomska Szkola Wyžsza uk. Zubrzyckiego. str. 280. ISBN 978-83-61047-18-6.
- Adam, Andy (2014). Grainger & Allison's Diagnostic Radiology (6 izd.). Elsevier Health Sciences. str. 1031. ISBN 9780702061288. Arhivirano iz originala 14. 3. 2016. g.
- Councilman, W. T. (1913). „Chapter Two”. Disease and Its Causes. New York Henry Holt and Company London Williams and Norgate The University Press, Cambridge, U.S.A.
- Preedy, Victor (2009). Comprehensive Handbook of Iodine Nutritional, Biochemical, Pathological and Therapeutic Aspects. Burlington: Elsevier. str. 616. ISBN 9780080920863.
- Kushner R (2007). Treatment of the Obese Patient (Contemporary Endocrinology). Totowa, NJ: Humana Press. str. 158. ISBN 978-1-59745-400-1. Pristupljeno 5. 4. 2009.
- Oxford Handbook of Medical Sciences (2nd izd.). Oxford: Oxford University Press. 2011. str. 180. ISBN 9780191652295.
- Kasper (2005). Harrison's Principles of Internal Medicine. McGraw Hill. str. https://archive.org/details/harrisonsprincip00kasp/page/n2102 2074]. ISBN 978-0-07-139140-5.
- Gilbert, Scott F. (2000). „Juxtacrine Signaling”. Ur.: bookshelf, NCBI. Developmental biology (6. izd.). Sunderland, Mass.: Sinauer Assoc. ISBN 978-0-87893-243-6.
- Pandit, Nikita K. (2007). Introduction To The Pharmaceutical Sciences. str. 238. ISBN 978-0-7817-4478-2.
- Malenka RC, Nestler EJ, Hyman SE (2009). „Chapter 10: Neural and Neuroendocrine Control of the Internal Milieu”. Ur.: Sydor A, Brown RY. Molecular Neuropharmacology: A Foundation for Clinical Neuroscience (2nd izd.). New York: McGraw-Hill Medical. str. 246, 248—259. ISBN 9780071481274.
- Neave, N. (2008). Hormones and behaviour: a psychological approach. Cambridge: Cambridge University Press. ISBN 978-0521692014. Generalni sažetak – Project Muse.
- Schatzberg, Alan F. (februar 1988). The Hypothalamic-pituitary-adrenal axis: physiology, pathophysiology, and psychiatric implications. Raven Press. ISBN 978-0-88167-393-7.
- Young B, Woodford P, O'Dowd G (2013). Wheater's Functional Histology: A Text and Colour Atlas (6th izd.). Elsevier. str. 95. ISBN 978-0702047473.
- Marieb, Elaine (2014). Anatomy & physiology. Glenview, IL: Pearson Education, Inc. ISBN 978-0321861580.
- Ćurčić, B: Razviće životinja, Naučna knjiga, Beograd, 1990.
- Hale. W, G, Morgham, J, P: Školska enciklopedija biologije, Knjiga-komerc, Beograd
- Kalezić, M: Osnovi morfologije kičmenjaka, ZUNS, beograd, 2001
- Mariček, Magdalena, Ćurčić, B, Radović, I: Specijalna zoologija. naučna knjiga, Beograd, 1986
- Milin J. i saradnici: Embriologija, Univerzitet u Novom Sadu, 1997.
- Pantić, V:Biologija ćelije, Univerzitet u Beogradu, Beograd, 1997.
- Pantić, V: Embriologija, Naučna knjiga, Beograd, 1989.
- Popović S: Embriologija čoveka, Dečje novine, Beograd, 1990.
- Trpinac, D: Histologija, Kuća štampe, Beograd, 2001.
- Šerban, M, Nada: Pokretne i nepokretne ćelije - uvod u histologiju, Savremena administracija, Beograd, 1995.